“新医科”背景下OBE+BOPPPS教学模式在口腔正畸学教学中的应用与探索
郑晓丹,罗小安,赖颖真,洪晓梅
厦门医学院:1.口腔医学系口腔正畸教研室;3.公共卫生与医学技术系, 福建 厦门 361023;2.附属口腔医院正畸一科厦门市口腔疾病诊疗重点实验室, 福建 厦门 361008
2019年,教育部高等教育司发布《中国高等教育的质量革命启动实施“六卓越一拔尖”计划2.0有关情况》,全面推进“四新”建设[1-2]。“新医科”旨在培养卓越医生和医学创新人才[3]。OBE(Outcomes-Based Education)是以学习成果为导向的教育模式,其教学目标和教学设计是为取得最终的学习效果而设定,教学方法实施的过程是实现学习产出的手段[4-5]。BOP- PPS教学模式是北美国家诸多名校推崇的教学过程模型[6],其教学过程分为六个阶段:导入(bridge-in)、学习目标(objective)、前测/预评价(pre-test)、参与式互动学习(participatory learning)、后测/后评价(post-assessment)及总结(summary),形成学生参与和反馈的完整闭环[6-7]。该模型能够帮助教师分解教学步骤、分析教学过程、找出教学盲点,是改善并提升教学成效的工具。

1 研究对象与方法
1.1 研究对象
此次教学实验选取厦门医学院2016级(对照组)和2017级(试验组)五年制口腔医学专业128名本科生作为研究对象。
1.2 研究方法
该研究采用对照-试验方法;两个年级进度表安排一致,每章节授课教师相同,均使用人民卫生出版社“十三五”规划教材《口腔正畸学》(第7版);并选用中国大学MOOC平台南京医科大学建设的“国家精品在线开放课程”口腔正畸学作为学生课外学习工具[10]。
1.2.1试验组教学实施

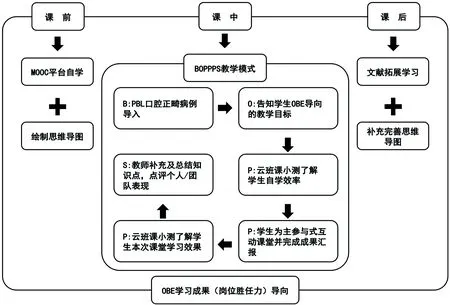
图1 基于OBE导向的BOPPPS教学设计框架
1.2.1.1OBE教学目标如下:


③素质目标培养学生的临床诊断思维、学科融合思维,精益求精的品格和颅颌面审美素养。
1.2.1.2具体教学设计

②病例导入(bridge-in),将64人分为4组,由4位教师分别带教,每组独立开展PBL病例讨论。以口腔正畸临床病例为PBL案例,小组成员通读病例并提出问题,汇总整理出“问题树”。
③学习目标(objective),教师收到“问题树”,帮助学生进行问题分类,并将以OBE为导向的教学目标告知学生,让学生知道此次课程的学习目标。
④前测知识背景(pre-test),云班课平台发布选择题快速测试,预评价学生自学内容掌握情况,适时调整授课内容和进度。
⑤参与式互动学习(participatory learning),使用PBL教学方式翻转课堂,紧扣教学目标,学生分析病例,并以提出的问题为导向参与式学习,绘制海报汇报学习成果;教师作为观察者,评价学生团队协作能力、个体活跃度、责任担当能力、临床思维能力。
⑥后测学习效果(post-assessment),用云班课平台,再次测试学生对该章节教学内容掌握情况。并反思病例讨论中存在的问题及解决方法,以此回归OBE目标。
⑦教师总结(summary),按学习目标,点评团队整体及学生个人的表现,补充遗漏的知识点,总结重点难点,进一步巩固学习目标。
⑧课后布置整理课堂笔记,将思维导图继续补充扩展,梳理知识点,内化学习内容[11-12]。
1.2.2对照组教学实施
对照组采用传统讲授模式授课,课前、课后学习任务均与试验组相同。
1.3 教学效果评价
在课程结束后,以理论考试和问卷调查相结合的方法对两个年级的教学效果进行评价。
试验组与对照组理论考试均采用“教考分离”的形式,采用第三方出题以排除教师出题偏差;试题来源于人民卫生出版社中国医学教育题库——“口腔正畸学”课程,试题覆盖教学大纲各章节,试卷总分100分,重点考核学生对正畸基础与临床知识的理解和记忆,并依托病例分析题考核学生的临床思维、创新思维与医学人文。
调查问卷主要包括两个部分内容:一是学生对教师课程教学效果的评价,包括教学模式满意度、教学重难点突出、教学管理、课程创新性、课程思政融合度和教学热情与组织清晰性六个方面[13];二是学生学习效果自我评价,包括学习目标明确、促进学习主动性和积极性提高、提高知识理解和记忆能力、提高口腔临床思维能力、提升分析解决问题能力和增强团队合作能力六个方面。两种问卷均采用李克特五分类量表,“1~5分”分别表示为“非常不好~非常好”或“非常不符合~非常符合”。
1.4 统计分析方法

2 结果
2.1 研究对象的一般资料
此次研究对照组64人,其中男生24名(37.50%),女生40名(62.50%);试验组64人,其中男生35名(54.69%),女生29名(45.31%);两组年龄均在21~23岁,平均年龄(21.5±1.5)岁;两组学员在年龄、性别、在校既往成绩等方面比较,差异均无统计学意义(P>0.05)。
2.2 两组学生理论成绩比较
试验组学生理论知识考核成绩为(78.33±9.58)分,对照组成绩为(72.69±9.62)分,差异具有统计学意义(t=5.79,P<0.05)。
2.3 两组问卷调查结果
调查共发放问卷128份,回收有效问卷128份,有效回收率为100%。从表1可以看出,在学生对教师课程教学效果评价中,试验组在“教学模式满意度”“教学重难点突出”“课程创新性”“教学热情与组织清晰性”四个项目评价均优于对照组,差异均具有统计学意义(P<0.05)。从表2可以看出,在学生学习效果自我评价中,试验组所有项目评价均优于对照组,差异均具有统计学意义(P<0.05)。
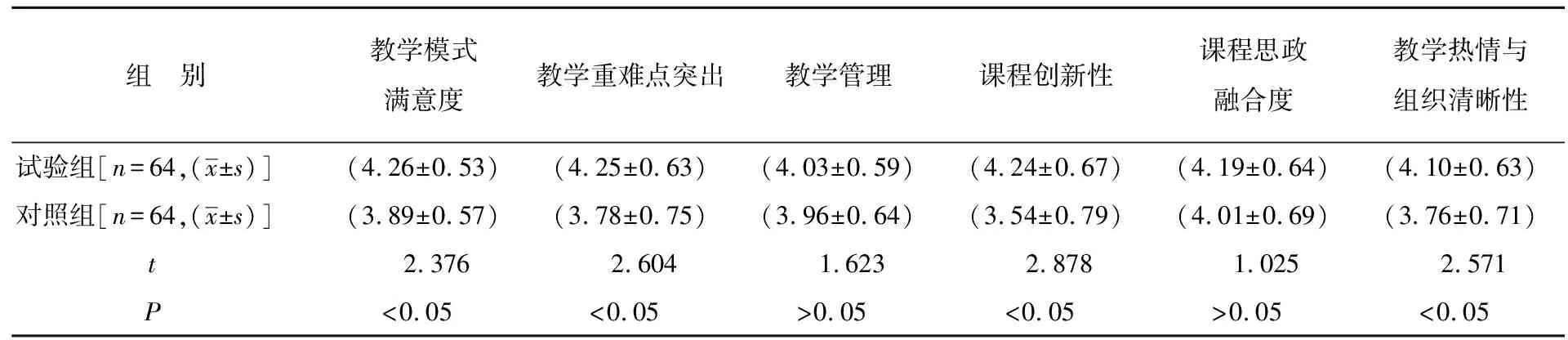
表1 学生对教师课程教学效果评价结果

表2 学生对学习效果自我评价结果
3 讨论

3.1 OBE导向下反向设计教学大纲,更加贴合“新医科”建设
“新医科”建设时代,大众对口腔美学及口腔功能的需求,促使口腔正畸医师不仅要掌握常规的口腔矫正技术,更需要具备创新意识与能力,拥有能因人而异个性化矫治的本领;口腔医学生岗位胜任力及专业人才培养目标均要求学生不仅要取得学习成果,更要明白取得学习成果的目的、方法及途径[15]。以上职业要求以产出为导向,要求教学大纲应反向设计,使教学目标更加细化、具体化、可操作化。教学大纲涵盖知识目标、技能目标和个人素养目标:掌握口腔正畸学理论知识,会分析口腔正畸模型,会在模型上安装固定矫正器,具备良好的医德医风,有自学能力和一定的科研能力,有创新创造力,有可持续性发展提升的潜力。教师以此教学大纲为指导进行教学设计,学生以此教学大纲明确学习目标。
3.2 OBE导向的BOPPPS教学模式,提高了学生的学习效果
研究结果显示,试验组学生的理论成绩明显高于对照组,并且在课程的参与度、积极性、创造性等方面也优于对照组。试验组学生在课堂讨论开始前就被告知教学目标,学习目的性更强。与传统教学靠教材、教师讲教材、学生学教材的“填鸭式”课堂相比,BOP- PPS教学模式的完整闭环在课堂参与讨论和教学效果监控环节优势明显[11]。课前预习任务+课后作业的布置,需要课中前测+课中后测的及时评价才能使OBE导向更加明确,也促进了试验组学生的学习频率与效率要高于对照组。BOPPPS教学模式将“课前—课中—课后”的学习节奏很好地把控起来,达到了“让大学生忙起来”的目的,也推动了学生提出问题、思考问题并解决问题,激发其学习主动性和能动性[8]。因此,试验组学生在自学能力、临床思维能力、创新创造能力、科学研究能力、演说能力等方面都得到很大的提高,由此契合了学习成果为导向(OBE)的目标。
3.3 OBE导向下的口腔正畸学课程思政目标更加清晰
教师作为课程思政的组织者和传授者,在整个教学过程中起着非常重要的作用:修订大纲,将口腔正畸学特有的思政元素融入素质目标,使课程思政方法具体化、可操作化,真正做到落地实施;借助BOPPPS教学模式,结合临床病例、抗疫事例、时事新闻等,将思政元素融入课程,引导学生角色互换,换位思考,培养学生同理心,提高医患沟通的温度;尤其是近些年来大众对美的追求的热度,引导学生正视口腔正畸学的局限性;秉持医学职责之本心,保持优良医德脚踏实地做好医师工作;拓展学科中的美育元素,并具备口腔正畸治疗的风险意识,增强其自我诊疗能力,增强责任感和使命感:从而实现课程思政的“潜移默化”“润物无声”。
3.4 OBE导向的BOPPPS教学模式促进教师教学技能的提高
在口腔正畸学教学中开展OBE导向的BOPPPS教学模式,教师团队要进行集体备课,依据结果导向反向设计和修订教学大纲;而在设计前期需要调研了解社会对口腔医师的需求及解读人才培养目标,才能修订出实用性、可操作性强的教学大纲。对于BOPP- PS教学模式的运用,需经集体研讨做好教学设计,预估每一步可能出现的状况。整个教学过程中,教师对于教材的分析、临床案例的编写、学生学情分析都要详尽。这就要求教师具备超前的教育观念、较高的学术水平、较强的临床能力,能快速接受新知识、充分挖掘学生潜能。因此,教师的教学技能也同步得到提升。
3.5 教学运行中存在的问题
并非所有的教学模块都适合BOPPPS教学模式,在基础性和概念性章节参与讨论式课堂并不适合,因此在课程教学过程中传统讲授模式仍有必要存在,但需教师做好教学设计,适当优化与改进,以提高学习效率。
在BOPPPS教学模式高频学习环境下,小部分学生会出现线上学习自学能力不足,跟不上节奏,需要教师针对这部分群体做出相应教学调整,以利于教育公平化。
相较于传统的教学模式,OBE导向的教学大纲和教学设计需要及时根据时代特点而调整,BOPPPS教学模式的应用也需要教师投入更多的精力才能完成,如何提高教师的教学能力,对教师的教学热情进行激励,也是需要更多政策的支持与保障。
综上所述,在“新医科”建设背景下,基于OBE导向的BOPPPS教学模式,使师生明确了口腔正畸学的教学目标,提升了该课程高度、难度、广度,并激发学生学习的积极性和创造性,提升了学生课堂参与度,提高了学习效果,值得进一步研究和推广。

