COPD患者认知功能障碍影响因素模型研究*
陈柏茹,陈贵华,李 琴
(1.重庆医科大学护理系,重庆 400010;2.重庆医科大学附属第二医院护理部,重庆 400010; 3.重庆医科大学附属第二医院呼吸科,重庆 400010)
慢性阻塞性肺疾病(COPD)是一种慢性全身性炎症疾病,其致死率在全球排名第三,致残率排名第五[1]。COPD常伴多种肺外共病,如心力衰竭、骨质疏松、代谢综合征等[2]。近年来,有研究表明,认知功能障碍同样是COPD患者合并疾病之一[3-5]。认知功能障碍指由于各种原因导致的不同程度的认知功能损害[6]。有研究表明,COPD患者合并认知功能损害严重影响了患者疾病自我管理能力,降低了治疗的依从性,加重了临床病程[7]。因此,探索COPD患者发生认知功能损害的影响因素对更好地防治认知功能损害具有重要意义。有研究发现,国内外对COPD患者认知功能影响因素开展了部分研究,但各研究多集中于回归分析,未纳入各因素对认知功能的作用路径和作用大小进行深入分析,且较少考虑心理、行为方面的因素[8]。结构方程模型可挖掘变量间内在结构关系,因此,本研究采用结构方程模型的技术构建了COPD患者认知功能影响因素模型,旨在为改善COPD患者认知功能情况提供工具支撑。
1 资料与方法
1.1资料
1.1.1研究对象 2020年5月至2021年4月采用便利抽样法选取重庆市3所三级甲等医院(重庆医科大学附属第二医院江南院区、重庆医科大学附属第二医院渝中院区、重庆市第五人民医院)呼吸科门诊就诊和住院治疗的335例COPD患者进行问卷调查。结构方程模型要求样本量在200以上[9]。本研究经重庆医科大学附属第二医院伦理委员会审核批准(科伦[192])。
1.1.2纳入标准 (1)符合《慢性阻塞性肺疾病全球倡议(GOLD)2020》中COPD的诊断标准;(2)具有一定沟通、理解能力;(3)同意参加本研究,并在知情同意书上签名。
1.1.3排除标准 (1)痴呆无法配合调查或有严重视听缺陷者;(2)患有精神疾病或有精神病史者;(3)合并严重躯体疾病无法配合者。
1.2方法
1.2.1资料收集 采用一般资料调查表(由研究者经查阅文献自行设计)收集相关资料,包括社会人口学资料(年龄、性别、医疗保险、婚姻状况、文化程度、体重指数)和疾病相关资料(病程、急性加重次数、吸烟指数、合并疾病种数、肺功能分级)。
1.2.2北京版蒙特利尔认知评估量表(MoCA)评分 MoCA由NASREDDINE等[10]制定,主要用于筛查轻度认知障碍,其中北京版MoCA在临床中应用广泛,具有较高的信效度[11]。该量表涉及8个认知领域(视空间与执行能力、记忆、命名、注意、语言、抽象、延迟回忆、定向),包含12个条目。满分为30分,<26分表示认知异常,若文化程度为小学及以下则分界值为25分,分数越低表示认知功能越差。该量表的Cronbach′s α系数为 0.91。
1.2.3社会支持评定量表(SSRS)评分 SSRS是由肖水源[12]在国外成熟量表基础上编制的,用于评估个体与社会之间的关系,包含主观支持、客观支持、支持利用度3个维度,共10个条目。总分为12~66分,<23分为低水平社会支持度,23~44分为中等水平社会支持度,>44分为高水平社会支持度。该量表的Cronbach′s α系数为0.71。
1.2.4慢性病自我效能感量表(CDSES)评分 CDSES由LORIG等[13]编制,广泛用于慢性病的相关研究,包括疾病症状管理(管理不适、疲乏、情绪等症状的自信心)和疾病共性管理(总体上管理疾病的自信心,如锻炼、营养、规律服药等)2个维度,共6个条目,各条目采用1~10分计分,1分为完全没有信心,10分为完全有信心,取6个项目的平均分作为患者慢性病自我效能水平得分,<5分为低水平自我效能;5~7分为中水平自我效能,>7分为高水平自我效能。该量表的Cronnach′s α系数为 0.85。
1.2.5汉密顿焦虑量表(HAMA)评分 HAMA由HAMILTON于1959年编制,具有良好的信效度。主要用于评定焦虑症状及其严重程度,包含14个条目,采用0~4分5级评分法,<7分为无焦虑,7~<15分为可能有焦虑,15~<22分为焦虑,22~<29分为明显焦虑,≥29分为严重焦虑。该量表的Cronnach′s α系数为0.82。
1.2.6汉密顿抑郁量表(HAMD)评分 HAMD量表由HAMILTON于1960年编制,是临床常用的评定抑郁状态的量表。包含17个条目,大部分条目采用0~4分5级评分法,<7分为无抑郁,8~<18分为轻度抑郁,18~<25分为中度抑郁,25~52分为重度抑郁[14]。该量表的Cronnach′s α系数为0.81。
1.2.7社会功能活动调查量表(FAQ)评分 FAQ用于评定患者参与家庭、社会活动中的独立功能能力,包含10个单项,即算账能力、购物、爱好、简单家务、准备饭菜、了解新鲜事物、注意和理解、记住家庭节日和服药等、独自外出、工作能力[15]。采用0~3分4级评分法,总分为0~30分,≤5分为社会活动功能正常,>5分为社会活动功能受损,表示患者在家庭和社区中不能独立。该量表的Cronnach′s α系数为0.85[16]。
1.2.8问卷的发放和回收 由经统一培训的2名研究人员对符合纳入标准的患者进行面对面调查与评估,向患者说明本研究目的并取得患者的同意后发放问卷,由研究人员逐条询问、评估并记录,问卷当场填写核对后回收。患者疾病相关信息由研究人员根据病历记录情况进行填写。共发放问卷340份,回收有效问卷335份,有效回收率为98.52%。

2 结 果
2.1各量表得分情况 335例患者MoCA得分为4~30分,平均(23.88±4.10)分;SSRS得分为17~49分,平均(34.57±6.54)分;CDSES得分为0~10分,平均(4.40±2.05)分;HAMA得分为0~20分,平均(9.38±4.24)分;HAMD得分为0~27分,平均(6.48±3.71)分;FAQ得分为0~29分,平均(8.56±5.46)分。335例患者中存在认知功能障碍177例(52.83%)。
2.2影响因素分析 不同年龄、文化程度、吸烟指数、病程、急性加重次数、合并疾病种数、肺功能分级患者MoCA得分比较,差异均有统计学意义(P<0.05);不同性别、支付方式、体重指数、婚姻状况患者MoCA得分比较,差异均无统计学意义(P>0.05)。见表1。年龄、文化程度、吸烟、肺功能分级是COPD患者认知功能的影响因素。见表2。
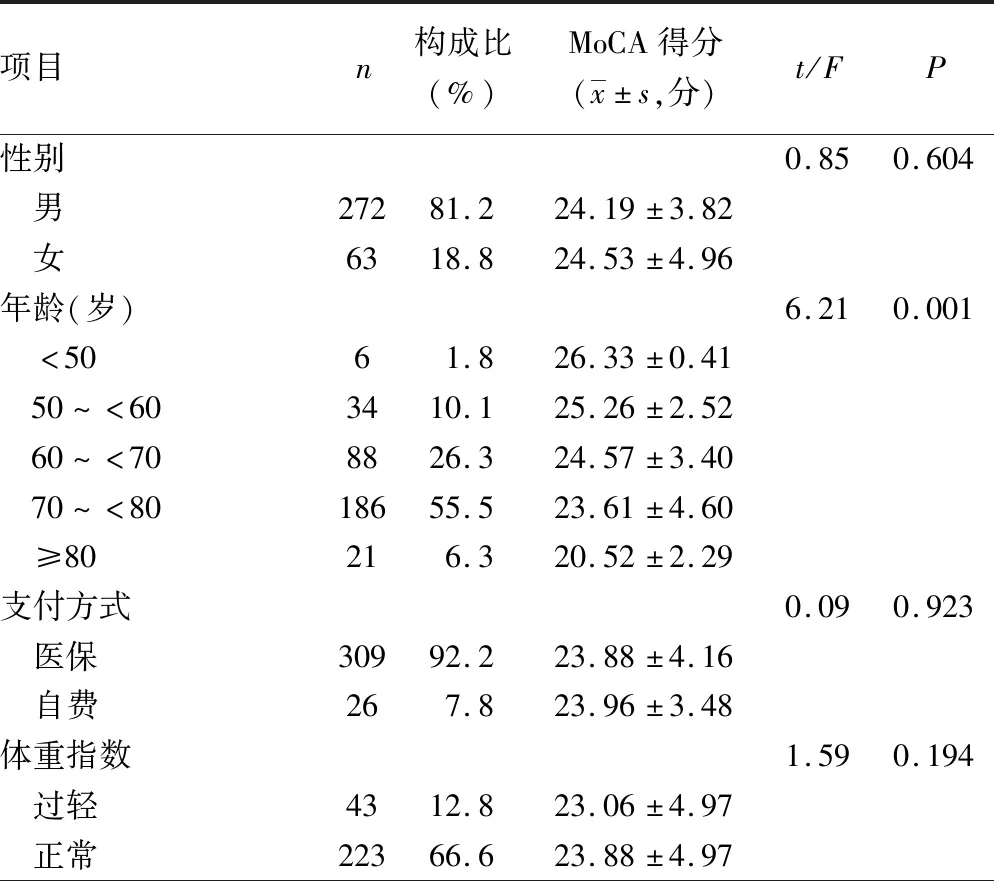
表1 不同人口学资料患者MoCA得分比较(n=335)

续表1 不同人口学资料患者MoCA得分比较(n=335)
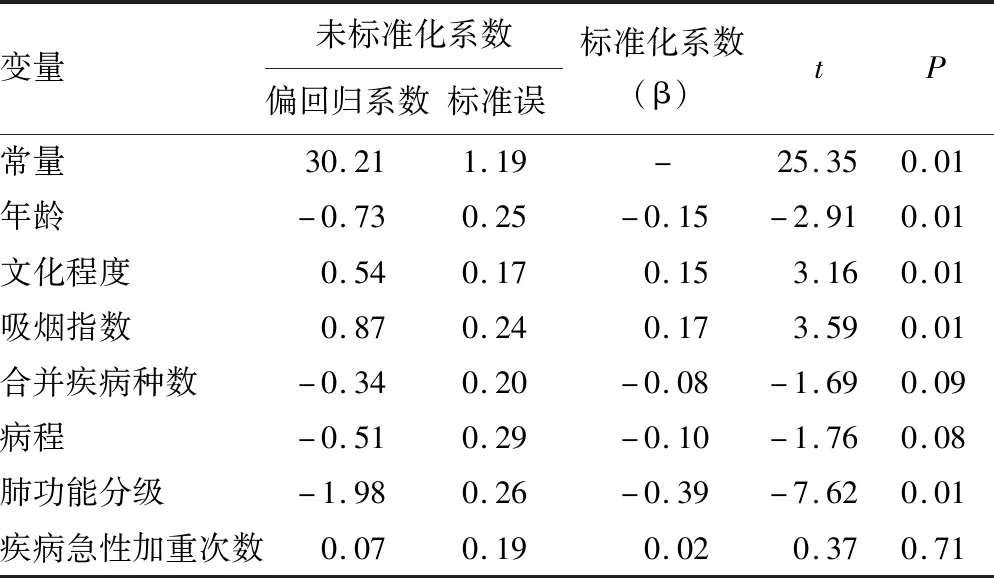
表2 COPD患者认知功能线性回归模型分析
2.3COPD患者认知功能与其影响因素的相关性 335例患者MoCA总分与SSRS、CDSES总分呈正相关,与HAMA、HAMD、FAQ总分呈负相关(P<0.01)。见表3。

表3 COPD患者认知功能与其影响因素的相关性(r)
2.4COPD患者认知功能影响因素的结构方程模型构建及路径分析 COPD患者认知功能影响因素的结构方程模型见图1。经正态性检验,各变量偏度、峰度系数分别小于3和8,可采用最大似然法进行参数估计,并根据模型修正原则及理论合理性对初始模型进行修正,最终模型适配指标显示:P=0.064、χ2=1.506、渐进残差均方和平方根=0.039、拟合优度指数=0.981、调整拟合优度指数=0.950、非规准适配指数=0.979、比较适配指数=0.990、增值适配指数=0.991,均符合评价标准,模型整体拟合性较好。自我效能、抑郁、社会支持、社会功能活动、吸烟指数、肺功能分级均对认知功能产生直接影响(β=0.46、-0.25、0.07、-0.12、-0.15、0.20,P=0.001、0.001、0.043、0.002、0.001、0.001),焦虑、年龄、文化程度对认知功能产生间接影响。各因素间具体作用路径,见表4。各因素对认知功能影响的标准化效应,见表5。
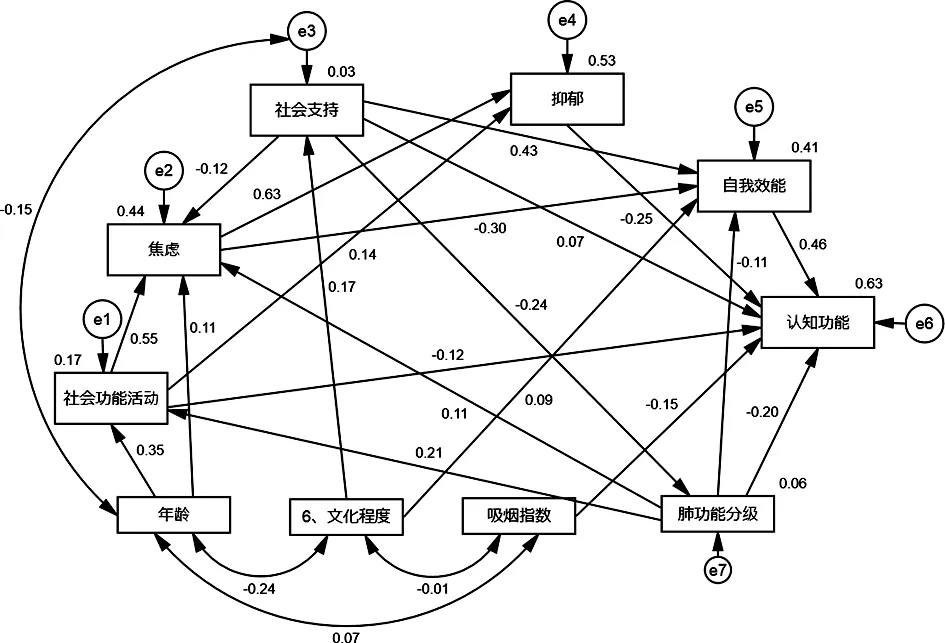
图1 COPD患者认知功能影响因素的结构方程模型
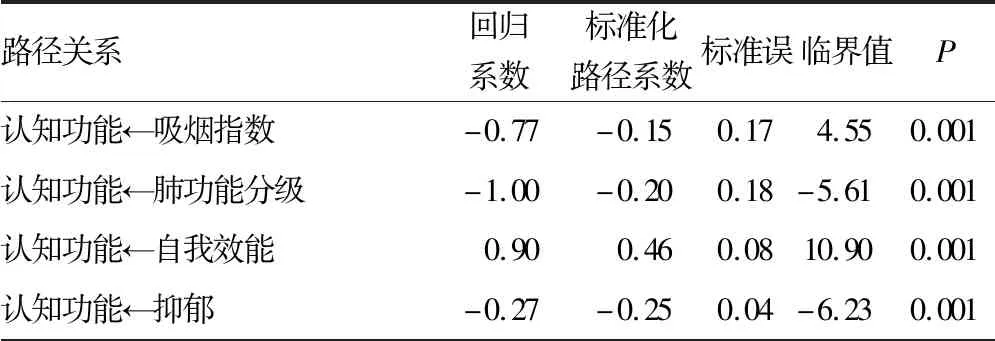
表4 COPD患者认知功能影响因素间路径分析
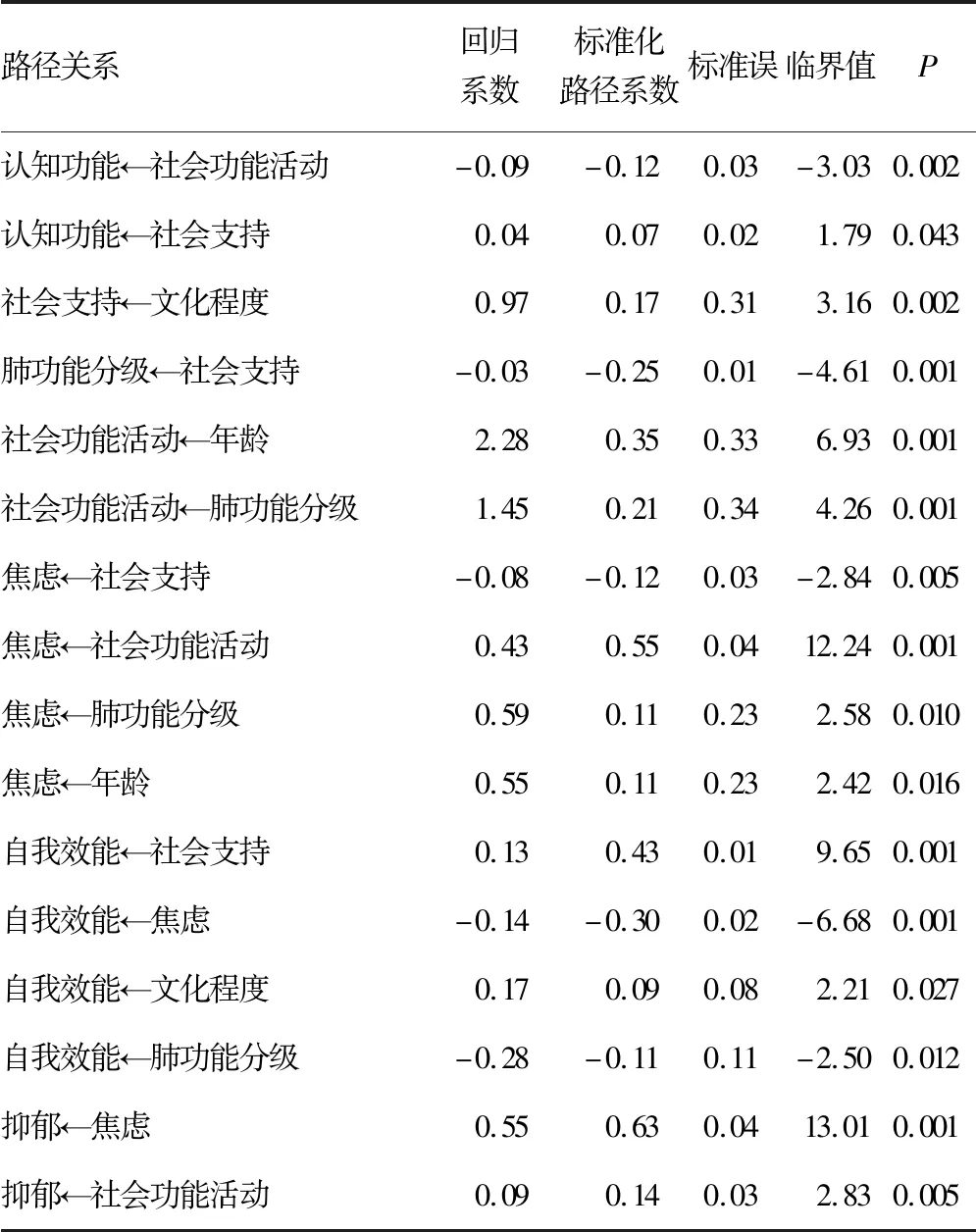
续表4 COPD患者认知功能影响因素间路径分析

表5 各因素对COPD患者认知功能影响的标准化效应
3 讨 论
3.1COPD患者认知功能水平现状分析 本研究共调查分析了335例COPD患者,其中177例患者存在认知功能障碍,认知功能障碍发生率为52.83%,与YOHANNES等[17]报道的COPD患者认知功能障碍发生率为54.0%和CLEUTJENS等[18]报道的53.0%相当,高于社区老年人(19.2%)[19]和阻塞性睡眠呼吸暂停综合征患者(42.8%)[20]认知功能障碍发生率,总体上COPD患者认知功能障碍发生率处于较高水平。认知功能障碍的发展较为隐匿,难以得到患者的察觉,因此,临床医护人员应注重对COPD患者进行认知功能方面的筛查,做到早发现、早诊断、早治疗,以延缓病情的进展。
3.2COPD患者认知功能影响因素的结构方程模型 本研究结果显示,年龄、文化程度、吸烟指数、肺功能分级是COPD患者认知功能的独立影响因素,为避免回归分析在研究变量间关系中的诸多缺陷,本研究通过结构方程模型进一步验证了相关变量与认知功能的关系。结构方程模型拟合结果显示:(1)年龄对COPD患者认知功能具有间接作用,且年龄越大认知功能水平越低,与国外学者研究结果一致[21],提示高龄患者更容易发生认知功能障碍。(2)文化程度对COPD患者认知功能具有间接作用,文化程度可通过社会支持、自我效能等心理、行为学因素间接影响患者的认知功能,究其原因可能与文化程度更高的患者更懂得寻求和利用外界的帮助有关。此外,“认知储备”假说指出,受过高等教育者有更好的认知储备,更能抵御发生认知功能障碍的风险[22]。(3)吸烟指数对COPD患者认知功能具有直接作用,既往有研究表明,长期吸入香烟中的尼古丁可能导致基底前脑胆碱能输入区萎缩,降低胆碱能系统的储备能力,从而增加发生认知功能障碍的风险[23]。因此,督促患者尽早戒烟对避免发生认知功能障碍具有积极作用。(4)肺功能分级对COPD患者认知功能具有直接和间接作用,其总效应强度为-0.35,效应强度排在第3位,提示肺功能的恶化会较大程度地增加患者发生认知功能障碍的风险,与既往研究结果一致[8]。此外,本研究路径分析显示,肺功能分级可通过社会功能活动、焦虑、自我效能等中介变量影响患者的认知功能。肺功能随疾病的进展而变化,应注意控制疾病的进展,改善患者缺氧情况,减缓肺功能受损速度。
本研究结构方程模型显示,社会支持、社会功能活动是影响COPD患者认知功能的直接和间接因素,其总效应强度分别为0.39、-0.32。社会支持是个体自身对情感性支持和物质、社交支持的感受与评价。国内外有研究表明,高水平的社会支持能增强患者坚持完成治疗目标的自信心,达到健康促进行为,减少急性加重次数,延缓病情进展[24-26]。同时,高水平的社会支持,尤其是具有良好的社会关系可减少患者产生不良情绪,缓解压力及压力带来的不良反应,有利于患者维持良好的身心健康,进而对患者的认知功能具有保护作用。因此,加强COPD患者社会支持网络体系的完善,不仅可提升患者的治疗依从性,有利于病情的控制,还可降低发生认知功能障碍的风险。社会功能活动对认知功能具有负向预测作用,即患者社会功能活动能力越强发生认知功能障碍的风险越低,与BRUNETTE等[27]研究结果一致。提示提高患者锻炼能力和增加患者活动水平可能是预防和改善COPD患者认知功能的重要措施之一。
焦虑是COPD患者认知功能障碍的间接影响因素,其效应强度为-0.29。焦虑通过抑郁间接影响认知功能,而抑郁是COPD患者认知功能障碍的直接影响因素,其效应强度为-0.25。焦虑、抑郁与COPD患者认知功能呈明显负相关[28]。SPILLING等[2]研究发现,焦虑、抑郁情绪可加重患者脑白质微观结构的恶化,不仅影响认知功能,还与较高的致残率有关。COPD患者是发生焦虑、抑郁的高危人群,其发生率分别为7%~50%和10%~57%[29]。因此,临床医护人员应重视COPD患者神经、精神疾病的预防和管理。自我效能对认知功能影响的总效应排在第1位(0.46),直接影响患者的认知功能,而社会支持对自我效能的直接影响效应最大(0.43),提示增强患者社会支持、充分发挥家庭支持功能,以及医护人员发挥专业临床支持、培养患者对疾病治疗的信心可提高患者自我效能水平,进而改善认知功能。
综上所述,COPD患者发生认知功能障碍的风险较高,结构方程模型理清了COPD患者认知功能的各种直接、间接影响因素和具体效应值,提醒临床医护人员重视COPD患者认知功能方面的筛查,有利于临床医护人员早期有效识别患者存在的相关危险因素,针对性实施干预;有利于患者更好地进行疾病的自我管理,降低发生心理方面并发症的风险和控制疾病的发展,降低致残率、病死率,减轻医疗负担。

