孕早中期孕妇肠道菌群差异与子痫前期发病关系的研究
莫蕾,钟萍
子痫前期病情严重者可进展至子痫并威胁母婴生命安全[1-2]。子痫前期的病因至今未完全明确,除了积极探索子痫前期的高效治疗手段并优化预后外,在妊娠20周前筛查子痫前期高危孕妇并采取针对性干预措施,可能对降低子痫前期发病、从根本上降低妊娠风险具有重要作用。有研究发现从孕早期至孕晚期,肠道菌群构成发生了显著变化[3-4],且子痫前期患者随孕周增加多种肠道致病菌数量有所增加而益生菌种类及数量减少[5],推测肠道菌群变化可能参与子痫前期的发生发展,但相关研究开展不多。本研究前瞻性分析孕早中期孕妇肠道菌群与子痫前期发病的关系,在探索子痫前期发病机制的同时也为子痫前期高危孕妇筛查提供新思路。
本研究创新点:
肠道菌群差异被认为是导致子痫前期病情加剧的重要原因之一,故推测其可能在子痫前期的发病中也扮演重要角色。超声等产检手段具有间接性、滞后性等特点且重复多次进行可能对胎儿具有负面影响,故本研究尝试寻找更为客观、简便、高效的检测指标。粪便样本采集及肠道菌群检测后经生物信息学分析获得Shannon指数、Simpson指数,被证实可预测孕早期女性的子痫前期发病风险,向子痫前期发病危险人群的早期精准筛查又迈进一步,也为后续更多无创预测指标的发现提供新思路。
1 资料与方法
1.1 一般资料 本研究为前瞻性队列研究,于2019年1月至2021年1月桂林医学院第二附属医院产科招募孕妇484例。纳入标准:(1)妊娠12+6周建档产检;(2)宫内单胎;(3)年龄20~45周岁;(4)规律产检、临床资料完整、可接受随访。排除标准:(1)妊娠前或者孕早期确诊为高血压和/或肾功能异常;(2)妊娠前进行大型胃肠道手术;(3)妊娠前3个月有抗生素服用史;(4)合并急慢性胃肠道疾病、严重自身免疫性疾病等;(5)合并妊娠期糖尿病、妊娠期心脏病、肝内胆汁淤积等其他严重妊娠期并发症。根据纳入与排除标准共纳入455例孕妇作为研究对象,另根据《妊娠期高血压疾病诊治指南(2015)》[6],将孕20周后确诊为子痫前期的孕妇作为子痫前期组(n=32),无子痫前期的孕妇作于非子痫前期组(n=423)。入组研究对象均由本人签署知情同意书,本院伦理委员会审核批准本研究计划(批准编号:GXZQN-2020003)。
1.2 粪便样本采集及肠道菌群检测 所有入组孕妇分别于孕早期(≤12+6周)、孕中期(13~27+6周)留取粪便标本,避光室温保存,采用DNA提取试剂盒〔购自赛默飞世尔科技(中国)有限公司〕进行粪便DNA提取。提取样本DNA后用无菌水稀释至1 mg/L,以其为模板使用特异性引物(引物序列如下:上游引物5'-TGACGAGCTGAAGCTGGCT-3',下游引物5'-CGAAGCTGAAGCTGTGAGCGT-3')对测序区域进行基因扩增,PCR反应条件:98 ℃预变性1 min、98 ℃变性10 s、50 ℃退火30 s、72 ℃延伸30 s,共计30个循环,最后72 ℃延伸5 min,4 ℃保存。PCR产物与载样缓冲液进行等量混样,混匀后使用2%琼脂糖凝胶电泳进行PCR产物检测。
1.3 生物信息学分析 以97%的一致性将序列聚类为操作分类单元(OTUs),根据OTUs聚类结果进行物种注释,统计基于丰度的物种分布情况,最后对各样品数据进行均一化处理并分析结果,包括Chao1指数、Shannon指数、Simpson指数。
1.4 质量控制 本研究由3名经标准化培训的研究员进行入组孕妇招募,以及粪便标本收集、检测、随访工作的指导,研究过程完整记录、留存。粪便采样使用常温粪便采样标本管避免标本变质,严格遵循采用的无菌要求及送检时效性。
1.5 临床资料收集 收集所有入组孕妇的临床资料,包括年龄、妊娠前体质指数(BMI)、是否为经产妇、孕早期留标本孕周、孕中期留标本孕周。
1.6 统计学方法 采用SPSS 19.0软件进行数据处理,符合正态分布的计量资料以(±s)表示,两组间比较采用独立样本t检验;计数资料以相对数表示,组间比较采用χ2检验;采用多因素Logistic回归分析探究孕妇发生子痫前期的影响因素。以P<0.05为差异有统计学意义。
2 结果
2.1 子痫前期组和非子痫前期组患者的临床资料比较子痫前期组和非子痫前期组妊娠前BMI、经产妇所占比例、孕早期留标本孕周、孕中期留标本孕周、孕早期Chao1指数、孕中期Chao1指数、孕中期Shannon指数和Simpson指数比较,差异均无统计学意义(P>0.05)。子痫前期组和非子痫前期组年龄、孕早期Shannon指数和Simpson指数比较,差异均有统计学意义(P<0.05),见表1。

表1 子痫前期组和非子痫前期组患者临床资料比较Table 1 Comparison of clinical data between preeclampsia group and nonpreeclampsia group
2.2 多因素Logistic回归分析 以是否发生子痫前期为因变量(赋值:0=否,1=是),以2.1中差异有统计学意义的变量:年龄(赋值:<35岁=0,≥35岁=1)、孕早期Shannon指数(赋值:连续变量)及Simpson指数(赋值:连续变量)为自变量进行多因素Logistic回归分析,结果显示,年龄≥35周岁、孕早期Shannon指数下降、孕早期Simpson指数下降是孕妇发生子痫前期的独立危险因素(P<0.05),见表2。
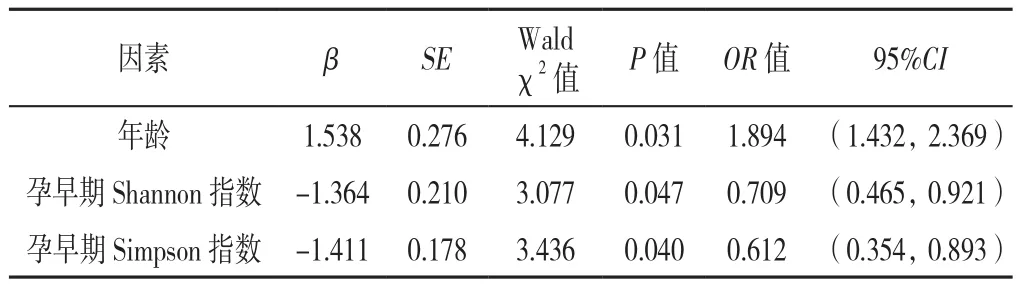
表2 孕妇发生子痫前期影响因素的多因素Logistic回归分析Table 2 Multivariate Logistic regression analysis of influencing factors of preeclampsia in pregnant women
2.3 孕早期肠道菌群指标对子痫前期发病的预测价值
绘制孕早期Shannon指数及Simpson指数预测孕妇子痫前期发病的受试者工作特征(ROC)曲线,结果显示,孕早期Shannon指数预测孕妇子痫前期发病的ROC曲线下面积为0.745〔95%CI(0.652,0.838)〕,截断值为6.255,灵敏度为76.58%,特异度为60.00%;孕早期Simpson指数预测孕妇子痫前期发病的ROC曲线下面积为0.724〔95%CI(0.623,0.826)〕,截断值为0.945,灵敏度为62.90%,特异度为60.61%,见图1。
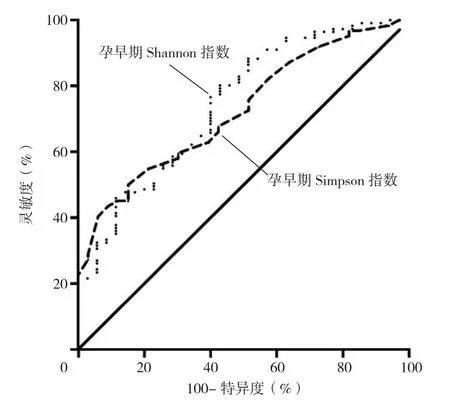
图1 孕早期肠道菌群指标预测孕妇发生子痫前期的ROC曲线Figure 1 ROC curve of intestinal flora in early pregnancy to predict preeclampsia in pregnant women
3 讨论
子痫前期是目前全球孕产妇死亡的主要原因之一,严重高血压及多器官损伤可导致胎儿生长受限甚至死亡。子痫前期病因不明给治疗带来不确定性,目前研究认为子痫前期的发生是一种多因素综合作用的过程,最终导致胎盘氧合失调、血管生成障碍[1,7-8]。在妊娠过程中健康孕妇也存在生理性肠道菌群改变,包括细菌多样性降低、具有抗炎作用的粪杆菌丰度降低、机会性致病菌丰度增加,但是这些改变在孕早期不明显,至孕晚期逐步出现[9-10]。李湛等[11]研究显示子痫前期孕妇在孕晚期产气荚膜梭菌、毛状大泡菌增加而益生菌减少。既往研究多涉及子痫前期孕妇的肠道菌群变化,但是对尚未确诊、处于孕早中期的孕妇,如何通过筛查其粪便中肠道菌群的变化而预测子痫前期的发病,相关研究涉及很少。
本研究发现子痫前期组孕妇孕早期Shannon指数及Simpson指数分别低于非子痫前期组。Chao1指数、Shannon指数、Simpson指数均是肠道菌群的主要指标,其中Chao1指数反映菌落丰富度,Shannon指数、Simpson指数反映菌群物种多样性[12-14]。上述结果提示子痫前期孕妇孕早期已经存在较为明显的肠道菌群物种多样性下降,而其肠道菌群菌落丰度可能仍较为稳定。子痫前期组、非子痫前期组其他存在明显差异的指标为年龄,子痫前期孕妇的平均年龄明显大于非子痫前期组。将上述存在差异的指标纳入Logistic回归模型,发现孕早期Shannon指数下降、孕早期Simpson指数下降是子痫前期发病的危险因素,同时年龄≥35周岁也是子痫前期发生的重要原因之一。孕早期肠道菌群多样性下降对后续子痫前期发生的影响机制尚不明确,可能与其影响机体免疫调节、诱导炎性反应及细胞因子表达、合成的某些神经递质可改变血管内皮功能及血管张力等途径血管[15-16]。年龄对子痫前期的影响已在研究中被证实[17],可能涉及年龄增加后血管弹性下降、胰岛素抵抗增加等环节。
进一步探讨孕早期肠道菌群指标对子痫前期发病的预测价值,发现孕早期Shannon指数<6.255、Simpson指数<0.945对子痫前期具有良好的预警价值,且灵敏度、特异度分别达到76.58%、60.00%,62.90%、60.61%,相较于既往其他预测指标而言该指标灵敏度及特异度较高。且孕妇粪便样本获取后即可相对便捷高效的得出Shannon指数、Simpson指数,可重复性好且孕妇无痛苦,可能成为后续除影像学手段外早期筛查子痫前期患病高危人群的又一可靠指标。本研究中创新性地将Shannon指数、Simpson指数用于孕早期妇女的子痫前期发病预测,为子痫前期的早期无创精准筛查目标实现又迈出一步。
综上所述,孕早期粪便Shannon指数、Simpson指数下降是子痫前期发病的独立危险因素之一,且对子痫前期发病具有早期预警价值,可能成为后续子痫前期高危人群筛查的重要手段之一,有待后续开展更多研究并深入明确。
作者贡献:莫蕾提出研究思路,设计研究方案,实施研究过程,包括粪便样本采集及肠道菌群检测、生物信息学分析、临床资料收集以及统计学分析、绘制图表;钟萍负责论文起草,最终版本修订,对论文负责。
本文无利益冲突。

