超声引导下行人工流产清宫术的疗效分析
王志梅
常州市金坛第一人民医院超声科,江苏常州 213200
意外妊娠、 胎儿异常发育等均会增加女性的终止妊娠需求,此时需辅以人工流产治疗[1]。 人工流产类型多样,根据各患者的妊娠时间,可调整流产方式的选择。但流产期间仍存在较多流产不彻底的情况,会导致宫腔内残留胎盘、葡萄胎等问题,各残留物附着在宫颈位置,会增加宫颈损伤的概率,还可能出现宫颈感染等事件,对女性后期妊娠功能产生负面影响[2]。为解决此类事件,保持人工流产的彻底性,临床常为流产不全的患者进行清宫术治疗。 以往清宫术多选择经验丰富的人员负责, 根据其经验以及感觉等, 在非直视状态下清除宫腔及宫颈内残留的组织,该方案下可能存在清宫不彻底的情况,且清宫工具常剐蹭到子宫壁及宫颈, 造成子宫穿孔等严重并发症,需为患者增加二次清宫治疗,机体损伤大[3]。近年超声技术得到普及, 将其应用在人工流产清宫术中,可发挥引导作用,在超声探头辅助下,可清楚地观察到宫腔内残留情况, 经阴道能纠正清宫工具的方向, 保持较高的精准度, 利于提高清宫术安全性,并能达到彻底清宫的效果[4]。 对此,研究选取2018 年1 月—2021 年11 月该院收治的102 例人工流产清宫术患者为研究对象, 重点在于评估超声引导的作用。 现报道如下。
1 资料与方法
1.1 一般资料
以102 例人工流产清宫术患者为研究对象,以自主抽签法分为超声组和常态组,每组51 例。 超声组:年龄18~40 岁,平均(29.71±2.48)岁;药物流产27 例, 手术流产24 例; 妊娠时间38~62 d, 平均(50.81±4.34)d。 常态组:年龄19~41 岁,平均(30.65±2.21)岁;药物流产26 例,手术流产25 例;妊娠时间39~63 d,平均(51.48±4.29)d。 两组一般资料对比,差异无统计学意义(P>0.05)。具有可比性。研究经过医院医学伦理委员会通过。
纳入标准:有人工流产史,且存在流产不彻底的情况;签署同意书;此前未清宫。
排除标准:本身存在宫颈损伤者;存在清宫术禁忌者;1 年内有2 次及以上流产史者。
1.2 方法
超声组:超声引导下完成清宫手术,术前针对流产患者完成各项检查,监测阴道出血情况,准备急救药物,指导流产患者增加饮水,使膀胱维持在充盈状态,选择3~5 MHz 频率的探头,在腹部放置探头并移动,观察宫体、宫颈的位置情况,掌握宫颈内残留物位置、体积、形态及残留物和宫颈的关系等信息,经此完成清宫操作。检查后取截石位,以耻骨联合上方为标记点,放置探头,经各平面扫查宫腔,经其引导协助清宫术器械向患者宫颈位置深入,此期间需保护子宫粘膜层,到达残留物位置后,调整刮吸范围,针对残留物行刮吸操作即可, 经超声观察到子宫缩小、残留物消失、出血恢复等,提示清宫术顺利完成。
常态组:常规人工流产清宫术,术前消毒麻醉,取截石位,准备清宫术所需器械并消毒,向宫颈位置置入,凭经验吸出残留物。
1.3 观察指标
①手术指标:统计患者的清宫术所需时间,术中出血等,还需统计一次性清宫成功率及宫颈疼痛感。其中宫颈疼痛感的评估需参考视觉模拟评分法(VAS)评分,根据各清宫患者的症状及表述统计分值,0~3 分即清宫术实施期间有轻度疼痛;4~6 分即清宫术实施期间有中度疼痛;7~10 分即清宫术实施期间有重度疼痛。
②恢复指标; 统计经期恢复时间、 出血恢复时间、止痛时间、留院观察时间。
③并发症;常见子宫穿孔、宫颈粘连、宫颈感染。
④满意度;即在术后针对清宫术患者进行调查,维度有清宫术安全性、疼痛度、有效性、恢复情况等,单项100 分, 很满意清宫术相关操作80~100 分;较满意清宫术相关操作60~79 分; 不满意清宫术相关操作0~59 分。前2 项之和即各清宫术患者对手术各维度的满意度。
1.4 统计方法
采用SPSS 24.0 统计学软件处理数据, 符合正态分布的计量资料用(±s)表示,采用t 检验;计数资料用[n(%)]表示,采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组手术指标对比
超声组手术时间短于常态组,超声组术中出血以及宫颈疼痛感比常态组低,差异有统计学意义(P<0.05)。超声组一次性清宫成功率达到50 例(98.04%),高于常态组43 例(84.31%),差异有统计学意义(χ2=5.971,P<0.05)。 见表1。
表1 两组手术指标对比(±s)Table 1 Comparison of the surgical indicators between the two groups(±s)
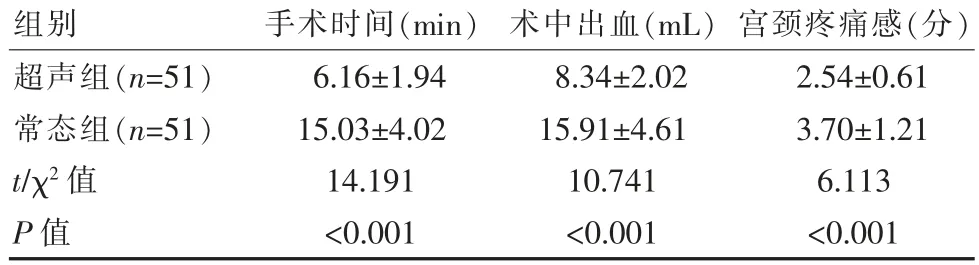
表1 两组手术指标对比(±s)Table 1 Comparison of the surgical indicators between the two groups(±s)
组别 手术时间(min) 术中出血(mL) 宫颈疼痛感(分)超声组(n=51)常态组(n=51)t/χ2 值P 值6.16±1.94 15.03±4.02 14.191<0.001 8.34±2.02 15.91±4.61 10.741<0.001 2.54±0.61 3.70±1.21 6.113<0.001
2.2 两组恢复指标对比
超声组患者经期恢复时间、出血恢复时间、止痛时间及留院观察时间短于常态组, 差异有统计学意义(P<0.05)。 见表2。
表2 两组恢复指标对比(±s)Table 2 Comparison of the recovery indicators between the two groups(±s)
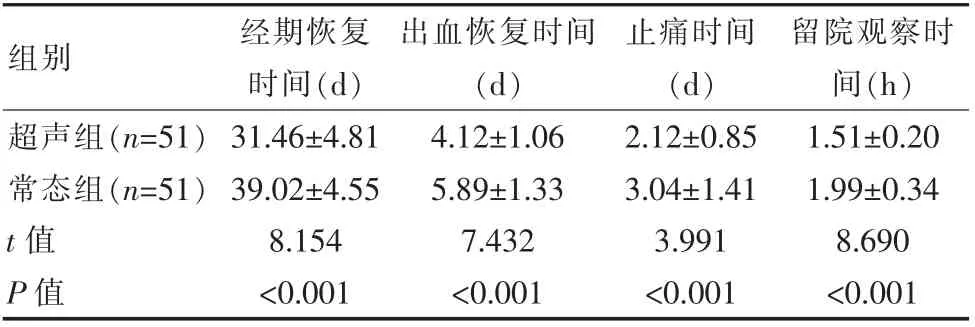
表2 两组恢复指标对比(±s)Table 2 Comparison of the recovery indicators between the two groups(±s)
组别 经期恢复时间(d)出血恢复时间(d)止痛时间(d)留院观察时间(h)超声组(n=51)常态组(n=51)t 值P 值31.46±4.81 39.02±4.55 8.154<0.001 4.12±1.06 5.89±1.33 7.432<0.001 2.12±0.85 3.04±1.41 3.991<0.001 1.51±0.20 1.99±0.34 8.690<0.001
2.3 两组并发症发生率对比
超声组并发症发生率为1.96%, 低于常态组13.73%,差异有统计学意义(P<0.05)。 见表3。
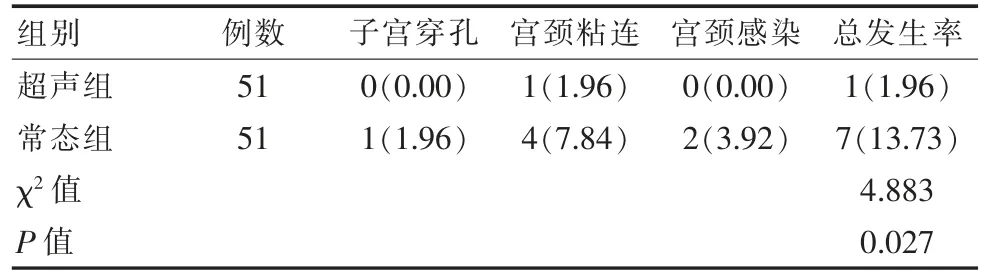
表3 两组并发症发生率对比[n(%)]Table 3 Comparison of the complication incidence between the two groups[n(%)]
2.4 两组满意度对比
超声组对于清宫术安全性有98.04%的满意度,对清宫术疼痛度有94.12%的满意度,清宫术有效性有96.08%的满意度, 对恢复情况有98.04%的满意度,均比常态组86.27%、78.43%、80.39%、82.35%高,差异有统计学意义(P<0.05)。 见表4。
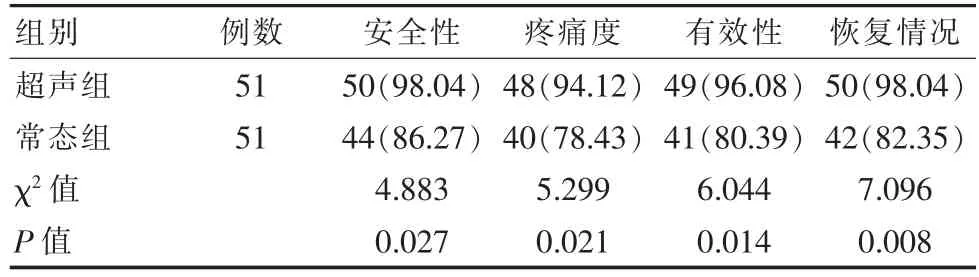
表4 两组满意度对比[n(%)]Table 4 Comparison satisfaction between the two groups[n(%)]
3 讨论
女性妊娠后在各因素下存在终止妊娠的需求,为阻止胎儿发育,需经流产术完成胎儿流产操作,该机制下能清除妊娠囊。但各流产操作中,常存在流产不彻底的情况, 可能会导致宫腔宫颈内存在较多残留物,在残留物作用下会加重宫颈损伤,存在感染、粘连等不良事件,降低流产安全性[5-6]。针对流产不全的患者,临床多行清宫术治疗,能清除残留组织,保护宫颈。以往实施清宫术依赖自身经验,根据经验判断残留物位置、体积等,调整清宫术方案,该操作可能会损伤到正常的宫颈组织,增加宫颈穿孔风险。近年超声检查得到普及, 经此可观察到残留物的存在情况,在其引导下维持精准的清宫术操作,可防止清宫工具造成的宫颈损伤, 也能保持残留物清除彻底性,以此改善各患者的宫颈功能[7-9]。
该研究中,超声组手术时间比常态组短,超声组术中出血以及宫颈疼痛感比常态组低(P<0.05)。 在超声组一次性清宫成功率达到98.04%,远高于常态组(84.31%)(P<0.05),即超声辅助能改善手术指标,可保持较高的一次性清宫成功率。 以往清宫术实施期间依靠医生经验,未能深入掌握残留物位置,对于隐匿的残留物或者体积较小的残留物, 很难达到彻底清除的效果,需进行二次清宫手术。且该手术下无法掌握残留物与子宫壁和宫颈组织的关系, 在清除残留物时可能损伤到宫颈组织,增加宫颈损伤,有较高的出血风险,也会增加宫颈疼痛感[9-10]。 而超声引导下可观察到子宫腔内状态, 经其辅助能掌握宫腔内残留物的位置,清楚地了解其体积位置,经其辅助向宫颈内置入清宫工具,可调整工具走形,直抵残留物位置,掌握残留物、子宫壁、宫颈之间的关系,可控制清宫力度及操作精准度, 能有效减轻子宫壁及宫颈损伤。清宫完成后予以超声检查,根据其回声情况能判断残留物清除情况,若存在异常回声,则提示清洁不彻底,此时予以再次清宫,能减少二次手术对各患者宫颈造成的损伤。超声能减少宫颈扩张等操作,可防止清宫工具造成的刺激,保护宫颈壁,减轻疼痛感,提高清宫术患者接受度[11-12]。
该研究中,超声组患者的观察时间、恢复时间等比常态组短(P<0.05),即超声引导下能缩短患者的恢复时间。 常规清宫操作中造成的子宫壁和宫颈损伤较大,术后需要较长的时间方能恢复宫颈功能,维持正常的子宫内膜状态,恢复经期。而超声引导下可以减少宫颈损伤, 可达到较为彻底的残留物清除效果,增强宫颈保护机制,在短时间内恢复宫颈功能,改善预后[13]。该研究中,超声组各清宫术患者并发发生率为1.96%,远比常态组(13.73%)低(P<0.05)。这与李晓阳[14]学者在相关研究中得出,患者给予超声引导下行清宫术,术后并发症为5.40%,明显低于常规清宫术后的并发症发生率21.62%, 与该文所得结果相近,即超声引导能大幅提升清宫术安全性。常规清宫术期间依靠经验实施,该操作有一定盲目性,可能会增加子宫壁的损伤,有较大的子宫穿孔风险,降低清宫术安全性。充盈各清宫术患者的膀胱,在超声辅助下能清晰地观察到宫颈内部残留物情况, 在置入清宫工具时能保持较高的精准度, 经工具直接送至残留物位置,可减少工具送入不当造成的宫颈损伤,精准操作下能减少清宫操作,降低宫颈出血风险,利于保护内膜组织,对改善清宫术手术指标有正面作用,也能减少清宫术产生的并发症[15]。 清宫术结束时再次实施超声检查,能观察到残留物的滞留情况,也能观察到宫缩不良等问题,可及时发现宫颈出血风险,即使存在残留物清除不彻底的问题, 也可迅速在一次手术内完成再次清宫操作, 此机制下能提高清宫彻底性,减少二次手术对宫颈造成的损伤,降低子宫穿孔风险[16]。 超声引导在各个方面均展示出优越性,能提高清宫术安全性,彻底清除残留物,且能维持较高的一次性清宫成功率, 各因素下均能提高清宫术患者满意度。
综上所述, 超声引导能减少清宫术造成的并发症,可提高清宫术有效性,缩短清宫术后恢复时间,得到患者的认可。