螺钉固定联合富血小板血浆注射治疗下胫腓损伤△
仇建军,邹翰林,虞陆超,石文俊,张 磊
(上海中医药大学附属普陀医院,上海 200062)
下胫腓联合损伤作为骨科常见损伤,约占踝关节周围骨折的5%~10%,受到广泛关注[1]。下胫腓联合在保持机体踝关节稳定性、重量传导、行走中具有重要意义[2]。一旦受到损伤,可直接导致患者出现肿胀、瘀斑、压痛甚至关节不稳等现象,严重者还可限制日常活动,降低生活质量。目前临床多选择螺钉固定方式进行干预,虽能够维持下胫腓复位,但制动时间过长,影响功能恢复,同时延长治疗周期[3,4]。富血小板血浆(platelet rich plasm,PRP)是自体血经梯度离心后获得的以血小板为主要成分的血制品,临床上多采用自体静脉血制备PRP,由于是自体血制备而成,安全性较高[5]。目前有学者研究发现,PRP治疗骨折具有良好效果,其中包含多种细胞生长因子,进一步促进患者骨髓间充质干细胞增殖[6,7]。但是鲜有PRP用于下胫腓损伤治疗的报道。2018年6月—2019年7月,作者对手术治疗的下胫腓损伤给予PRP治疗,并与非PRP治疗的患者进行比较,现将临床结果报告如下:
1 资料与方法
1.1 纳入与排除标准
纳入标准:(1)急性损伤,临床与影像符合下胫腓联合损伤的诊断标准;(2)合并踝关节骨折;(3)有明确手术适应证;(4)随访资料完整。
排除标准:(1)陈旧性损伤;(2)伴恶性肿瘤、凝血功能障碍、肝肾疾病或者严重骨质疏松症;(3)病理性骨折。
1.2 一般资料
回顾性分析2018年6月—2019年7月治疗的下胫腓联合损伤患者的临床资料,共96例患者符合上述标准,纳入本研究。根据医患沟通结果将患者分为两组。两组患者术前一般资料见表1,两组患者在年龄、性别、侧别、损伤至手术时间、病因,以及Lauge Hansen(L-H)骨折分型,包括旋后外旋型(supination external rotation,SER)、旋前外展型(pronation abduction,PA)、旋前外旋型(pronation external rotation,PER)的差异均无统计学意义(P>0.05)。本研究经医院医学伦理委员会审批,所有患者均知情同意。

表1 两组一般资料与比较
1.3 手术方法
PRP组:术前肘正中静脉抽取静脉血30 ml,二次离心法制备PRP。连续硬膜外麻醉,股部上气囊止血带,于外踝后外侧位置进行弧形切口,完全暴露其外踝、后踝与腓骨远端,若患者合并后踝骨折,可给予常规整复,松质骨螺钉内固定。常规用钢板螺钉固定外踝或腓骨骨折。用骨钩牵拉固定后的腓骨,仔细检查外侧移位情况,如移位超出4 mm,则行下胫腓韧带联合复位固定。确认腓骨内侧复位处于胫骨下端的腓骨切迹内,获得理想的下胫腓对合关系。由外踝上后外侧,对向胫骨钻孔,皮质骨螺钉穿过三层骨皮质,稳定固定下胫腓。若存在内踝骨折,行内踝弧形切口,并仔细检查骨折位置的软组织嵌顿情况,给予常规骨折整复对位,利用松质骨加压螺钉进行妥善固定,当其内踝骨块体积较小时,可选择克氏针联合钢丝进行固定,将制备的PRP注射于下胫腓联合损伤处。加压包扎伤口。术后4周即可取出下胫腓螺钉。
非PRP组:骨折开放复位内固定,下胫腓固定方法同上。但是闭合切口前,不向下胫腓处注射PRP。术后8周取出下胫腓螺钉。
1.4 评价指标
记录两组围手术期资料,包括手术时间、切口长度、术中失血量、术后引流量、术后3 d肿胀及瘀斑评级、切口愈合、住院天数。采用下地行走时间、完全负重活动时间、疼痛视觉模拟(visual analogue scale,VAS)评分、美国骨科足踝外科协会(American Orthopaedic Foot and Ankle Society,AOFAS)踝及后足评分,以及踝关节跖屈-背伸活动度(range of motion,ROM)评价临床效果。行影像检查,测量胫腓净间隙(tibiofibular clear space,TFCS)、胫腓骨重叠(tibiofibular overlap,TFO)、内侧净间隙(medial clear space,MCS)以及内固定改变情况。
1.5 统计学方法
应用SPSS 20.0统计学软件进行数据处理。计量数据以±s表示,资料呈正态分布时,两组间比较采用独立样本t检验,组内时间点间比较采用配对T检验或单因素方差分析;资料呈非正态分布时,采用秩和检验。计数资料采用x2检验或Fisher精确检验。等级资料两组比较采用Mann-whitney U检验。P<0.05为差异有统计学意义。
2 结果
2.1 围手术期情况
两组患者均顺利完成手术,术中无神经、血管损伤等严重并发症。围手术期资料见表2,两组患者手术时间、切口长度和术前VAS评分的差异均无统计学意义(P>0.05);但是,PRP组术中失血量、术后引流量、术后3 d肿胀评级、术后3 d瘀斑评级、切口愈合、术后24 h至出院时VAS评分、下地行走时间和住院天数均显著优于非PRP组(P<0.05)。随时间推移,两组术后VAS评分均显著降低(P<0.05)。

表2 两组围手术期资料与比较
术后3 d,PRP组患者出现I级肿胀27例,II级肿胀18例,III级肿胀3例;出现I级瘀斑29例,II级瘀斑15例,III级瘀斑4例;切口愈合甲级26例,乙级20例,丙级2例。非PRP组患者出现I级肿胀16例,II级肿胀22例,III级肿胀10例;出现I级瘀斑18例。II级瘀斑18例,III级瘀斑12例;切口愈合甲级18例,乙级18例,丙级12例。术后两组患者均未发生症状性下肢血栓,无深部感染等严重并发症。PRP组于术后4周取出下胫腓固定螺钉,非PRP组于术后8周取出下胫腓固定螺钉。
2.2 随访结果
两组患者随访12~24个月,平均(22.05±4.48)月。随访过程中,两组患者均无再损伤,均无再次翻修手术。
两组患者随访结果见表3,PRP组恢复完全负重活动时间显著早于非PRP组(P<0.05)。与术后3个月相比较,末次随访时两组活动时VAS评分均显著下降(P<0.05),而AOFAS评分和ROM均显著增加(P<0.05)。术后相应时间点PRP组的VAS、AOFAS评分,以及ROM均显著优于非PRP组(P<0.05)。
表3 两组随访结果(±s)与比较
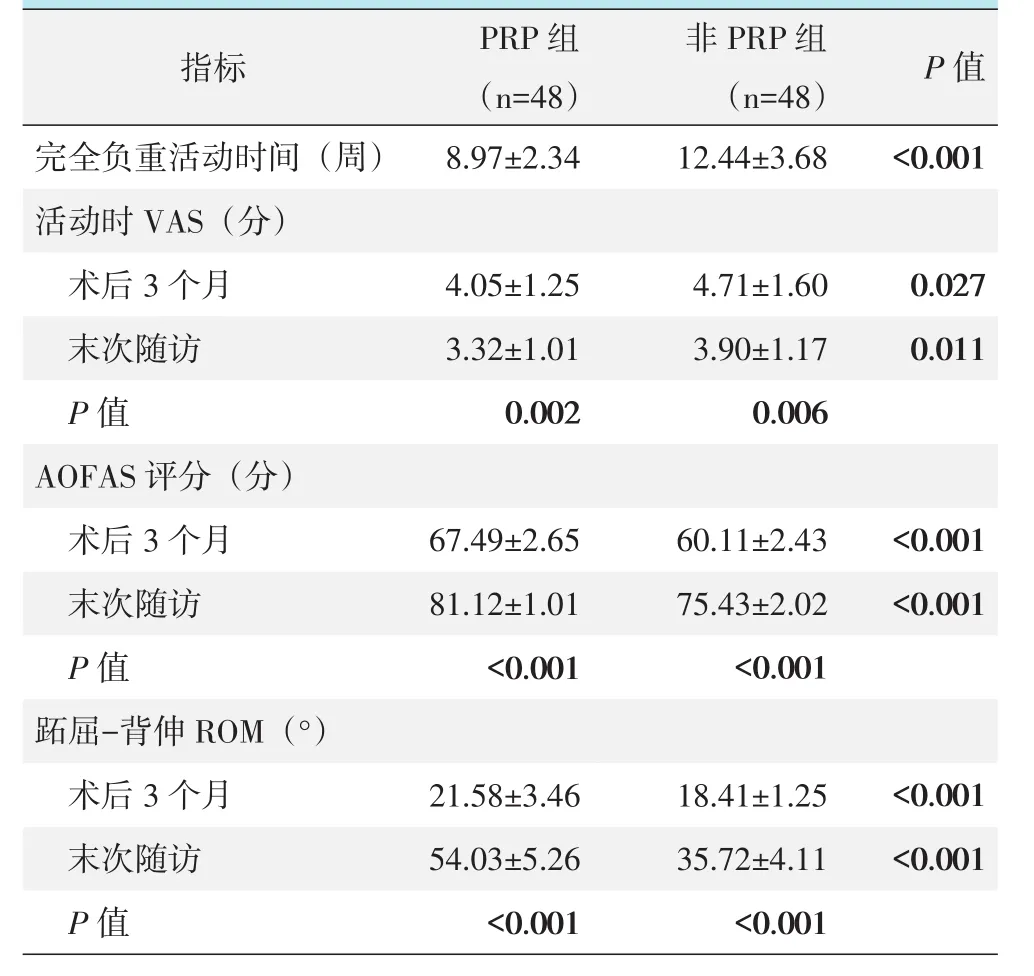
表3 两组随访结果(±s)与比较
非P R P组(n=4 8)1 2.4 4±3.6 8 P R P组(n=4 8)8.9 7±2.3 4 P值<0.0 0 1 4.0 5±1.2 5 3.3 2±1.0 1 0.0 0 2 4.7 1±1.6 0 3.9 0±1.1 7 0.0 0 6 0.0 2 7 0.0 1 1 6 7.4 9±2.6 5 8 1.1 2±1.0 1<0.0 0 1 6 0.1 1±2.4 3 7 5.4 3±2.0 2<0.0 0 1<0.0 0 1<0.0 0 1指标完全负重活动时间(周)活动时V A S(分)术后3个月末次随访P值A O F A S评分(分)术后3个月末次随访P值跖屈-背伸R O M(°)术后3个月末次随访P值2 1.5 8±3.4 6 5 4.0 3±5.2 6<0.0 0 1 1 8.4 1±1.2 5 3 5.7 2±4.1 1<0.0 0 1<0.0 0 1<0.0 0 1
末次随访时,PRP组48例中,33例完全无痛,12例行走时轻度疼痛,3例明显疼痛;40例行走正常,无跛行,5例轻度跛行,2例明显跛行,1例需扶拐行走;45例下蹲活动正常,2例下蹲活动轻度受限;1例下蹲活动明显受限;42例恢复伤前运动和劳动能力,6例未恢复至伤前运动劳动能力水平。非PRP组48例中,25例完全无痛,18例行走时轻度疼痛,5例明显疼痛;32例行走正常,无跛行,10例轻度跛行,4例明显跛行,2例需扶拐行走;36例下蹲活动正常,8例下蹲活动轻度受限,4例下蹲活动明显受限;33例恢复伤前运动和劳动能力,15例未恢复至伤前运动劳动能力水平。
2.3 影像评估
影像评估结果见表4,与术前相比,末次随访时两组的TFCS和MCS均显著减少(P<0.05),而TFO显著增加(P<0.05)。术前两组间 TFCS、TFO和MCS的差异无统计学意义(P>0.05),但是末次随访时PRP组的上述影像指标均显著优于非PRP组(P<0.05)。

表4 两组患者影像评估结果与比较
至取出下胫腓腓固定螺钉时,PRP组的下胫腓固定钉的断钉率显著低于非PRP组(P<0.05)。至末次随访时,两组患者骨折均愈合。PRP组典型病例影像见图1。

图1 患者,男,34岁,扭伤致左踝骨折伴下胫腓联合损伤,行开放复位内固定、下胫腓联螺钉固定术,并注射PRP 1a,1b:术前踝部正位X线片和CT三维重建显示严重三踝骨折,下胫腓分离,MCS增大 1c,1d:术中完成骨折复位内固定和下胫腓固定的PRP注射后透视所见,骨折与下胫腓复位满意 1e:术后即刻正位X线片示下胫腓复位满意 1f:初次手术后4周取出下胫腓固定螺钉,术后正位X线片示下胫腓复位无改变 1g,1h:初次手术后12个月踝正侧位X线片示骨折愈合,下胫腓关系良好
3 讨论
近年下胫腓联合损伤的发生率不断升高[8],下胫腓联合在踝关节中起到重要的稳定作用,若不及时治疗,会导致踝关节不稳定、持续疼痛、创伤性关节炎等,严重者还会发生关节僵硬,影响步行功能[9,10]。及时有效的诊断和治疗下胫腓联合损伤有利于踝关节功能的恢复。目前临床上的主要方式为螺钉固定,利用螺钉的拉力作用,从而保证腓骨与胫骨的完整性,使分离的下胫腓关节达到复位或者维持复位的效果[11,12]。此治疗方式虽然能够有效固定,但其可能对方向活动造成一定限制,极易使应力集中,增加螺钉断裂或者松动发生的概率[13,14]。
PRP是以血小板为主要成分的血浆制品,是目前临床研究的热点[15]。多数研究显示,PRP在促进跟腱断裂的愈合方面具有较好效果[16~18]。本研究结果表明,PRP能有效减少术后的出血量和引流量,降低切口肿胀、瘀斑评级,切口愈合更佳,患者恢复更快,住院时间更短。这是由于PRP中含有高出生理浓度的血小板血浆,而其中高浓度血小板可产生较多生长因子,受到凝血酶的刺激后,成为血小板原白细胞凝胶,包含高浓度血小板与白细胞,均可在机体先天免疫预防反应中达到吞噬、趋化以及氧化灭菌的目的[19~21]。大量生长因子还会抑制炎症因子的分泌,降低切口疼痛程度。本研究PRP组患者早期负重时间显著早于非PRP组,AOFAS评分和ROM均优于非PRP组,这是由于PRP中大量生长因子和高浓度的血小板能加速修复受损肌腱,促进下胫腓联合韧带的修复,使患者恢复更快,更早进行负重训练[22,23]。本研究影像学结果发现,两组患者末次随访TFCS、TFO和MCS均优于术前,但PRP组更优于非PRP组,这是由于PRP中高浓度的血小板含有血小板衍生生长因子和血管生成调节因子,这些成分产生了凝血级联反应,启动组织愈合过程,提高了病变局部的生长因子浓度,不同生长因子在不同时机为肌腱的治愈起到了连续性调节作用,促进骨折修复,抑制炎症因子的释放和分泌,同时还可促进软骨细胞再生[24,25]。因此螺钉固定+PRP的疗效更好,具有临床推广使用的价值。
但本研究仍存在较多不足,如样本数量较少、研究时间较短等,而螺钉固定结合PRP作为治疗疾病的新方式,临床还要大样本的证实。

