不同剂量右美托咪定对舒芬太尼抑制老年患者气管插管心血管反应的半数有效剂量的影响
陈志毅,刘鉴,杨扬,吴论
随着舒适化医疗的推进,全身麻醉期间精准用药是其中一个非常重要的环节。右美托咪定和舒芬太尼作为临床麻醉中常用的镇静镇痛药物,已有大量文献报道二者在气管插管过程中的重要意义[1-3]。但目前较少研究报道全麻诱导前静脉输注不同剂量右美托咪定时对舒芬太尼抑制老年患者气管插管心血管反应的半数有效剂量(ED50)的影响[4]。本课题组拟采用序贯法原则确定复合不同剂量右美托咪定时舒芬太尼抑制老年患者气管插管心血管反应的ED50,以期为老年患者麻醉诱导方案提供更加优化的数据参考。
1 资料与方法
1.1 一般资料
根据患者病史资料、体格检查、实验室检查及辅助检查结果,筛选出拟在全身麻醉下行腹部手术的老年患者96 例,性别不限,年龄66~75 岁,ASA 分级Ⅰ~Ⅱ级,签署麻醉知情同意书。采用电脑随机将患者分为4 组:①对照组(C 组,麻醉诱导前静脉输注10 mL 生理盐水):ASA 分级:Ⅰ级7 例,Ⅱ级19 例;男性16 例,女性10 例,平均(69.6±3.2)岁,体质指数:22.4±2.1 kg/m2。②右美托咪定D1 组(D1 组,麻醉诱导前静脉泵注右美托咪啶0.1 μg/kg泵注时间5~15 min):ASA 分级:Ⅰ级8 例,Ⅱ级17 例;男性14 例,女性11 例,平均(68.2±4.7)岁,体质指数:21.9±2.6 kg/m2。③右美托咪定D2 组(D2 组,麻醉诱导前静脉泵注右美托咪啶0.3 μg/kg泵注时间5~15 min):ASA分级:Ⅰ级6例,Ⅱ级17例;男性11 例,女性12 例,平均(70.1±3.7)岁,体质指数:22.2±2.8 kg/m2。④右美托咪定D3 组(D3 组,麻醉诱导前静脉泵注右美托咪啶0.5 μg/kg 泵注时间5~15 min):ASA 分级:Ⅰ级6 例,Ⅱ级16 例;男性12 例,女性10 例,平均(69.3±3.9)岁,体质指数:22.7±2.3 kg/m2。入组患者的一般资料比较差异均无统计学意义(P>0.05)。
排除标准:术前合并严重心血管、呼吸、消化系统疾病,肝肾功能异常,电解质紊乱,既往有异常手术麻醉史,滥用麻醉性镇痛药史,药物过敏史,可疑困难气道者。
1.2 方法
所有患者术前严格实施禁食禁饮,并均采用丙泊酚-舒芬太尼全凭静脉麻醉。选择合适型号的气管导管,且前端均匀涂抹丁卡因胶浆。除常规监测患者生命体征外并放置BIS 电极片进行脑电意识深度监测。麻醉诱导前充分给氧去氮,同时按照分组予患者输注相应剂量的生理盐水或右美托咪啶,注射完毕后相继靶控输注血浆靶浓度为2.5 μg/mL 丙泊酚(March 药代动力学模型)和预设剂量的舒芬太尼(Bovill 药代动力学模型)。意识消失后静脉注射顺式阿曲库铵0.2 mg/kg。气管插管时由同一位经验丰富的麻醉医师执行。
序贯法:舒芬太尼的目标靶控浓度设置参考舒芬太尼抑制单腔气管插管反应的EC50 为0.32 ng/mL[5],考 虑 到 本 试 验 研 究 对 象 为 老 年 患者,心血管代偿功能较差,设定初始舒芬太尼目标靶控效应室浓度为0.29 ng/mL,随后的浓度按序贯法原则确定:若上一例患者气管插管反应呈阳性,则下一例提高1 个浓度梯度,否则降低1 个浓度梯度,各相邻浓度之间的比1∶1.1。气管插管反应的阳性标准:气管插管后2 min 内MAP 或HR 超过基础值20%。当出现第7 个交叉点,试验终止。
1.3 观察指标
记录所有患者插管前出现窦性心动过缓、低血压、呛咳的例数,并记录围术期寒战发生率及拔管期间患者躁动、疼痛、术后2 h 内的镇静评分。
1.4 剔除标准
①插管前出现严重低血压(SBP<80 mmHg)及心动过缓(HR<50 次/分),予相应血管活性药物处理;②插管时间>30 s 或一次插管不成功;③插管后,出现心动过速(HR>120 次/分)或血压>180 mmHg;④诱导期间新发的心律失常;有上述情况的患者剔除本研究,下一例患者舒芬太尼的目标靶控效应室浓度继续设定相同的浓度。
1.5 统计分析
采用SPSS19.0 统计软件处理数据。组间比较采用单因素方差分析。计量资料以均数±标准差()表示。计数资料采用卡方检验,P<0.05 为差异有统计学意义。序贯资料采用Probit 回归模型计算复合不同剂量右美托咪定时全麻下舒芬太尼抑制老年人气管插管心血管反应的EC50 及其95%置信区间(CI)。
2 结 果
2.1 舒芬太尼半数有效剂量的比较
以C 组为例,舒芬太尼效应室浓度降至0.26 ng/mL 时开始发生气管插管阳性反应,以其上一级浓度的患者作为试验第1 例,第26 例患者试验时出现第7 个交叉点,试验终止,共纳入26 例患者。D1、D2、D3 组分别纳入25、23、22 例患者。用Probit 回归模型对各组不同舒芬太尼靶控输注效应室浓度所得的阳性/阴性反应结果进行检验得出:全麻诱导前静脉给予不同剂量右美托咪定且丙泊酚效应室浓度2.5 μg/mL 下舒芬太尼抑制老年人气管插管心血管反应的EC50 及95%CI 见表1。
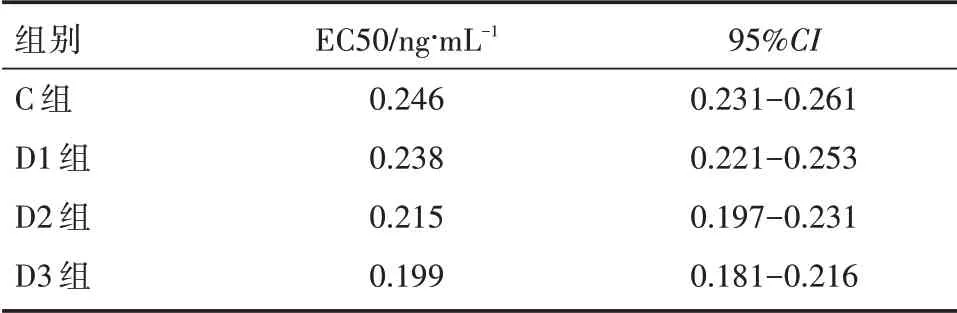
表1 各组之间舒芬太尼半数有效剂量的比较
2.2 窦性心动过缓、低血压、呛咳情况比较
与C 组相比,D3 组气管插管前出现心动过缓的发生率较高,差异有统计学意义,P<0.05,D1、D2 组出现心动过缓的发生率差异无统计学意义,P>0.05。各组患者气管插管前出现低血压、呛咳的发生率差异均无统计学意义,P>0.05,见表2。
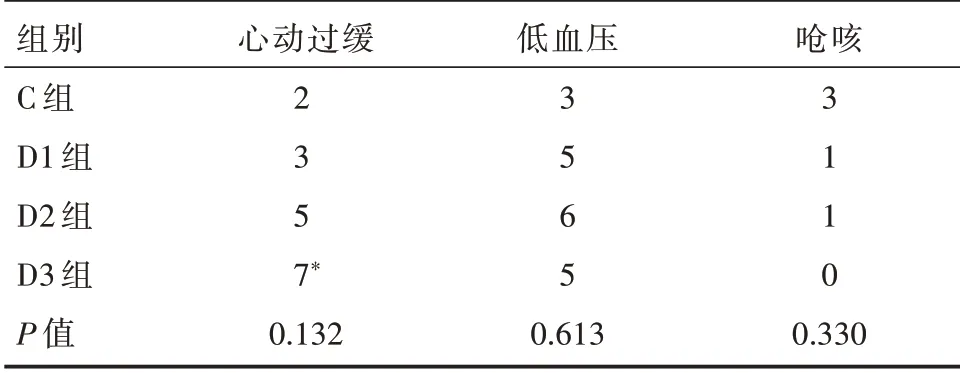
表2 气管插管前患者出现窦性心动过缓、低血压、呛咳情况比较
2.3 躁动、疼痛、术后2 小时内的Ramsay 评分的比较
与C组相比,D2、D3组在麻醉复苏室(PACU)期间患者躁动发生率较低,差异有统计学意义,P<0.05,D1 组躁动发生率差异无统计学意义,P>0.05;各组患者PACU 期间疼痛的发生率以及术后2 小时Ramsay 评分差异均无统计学意义,P>0.05,见表3。
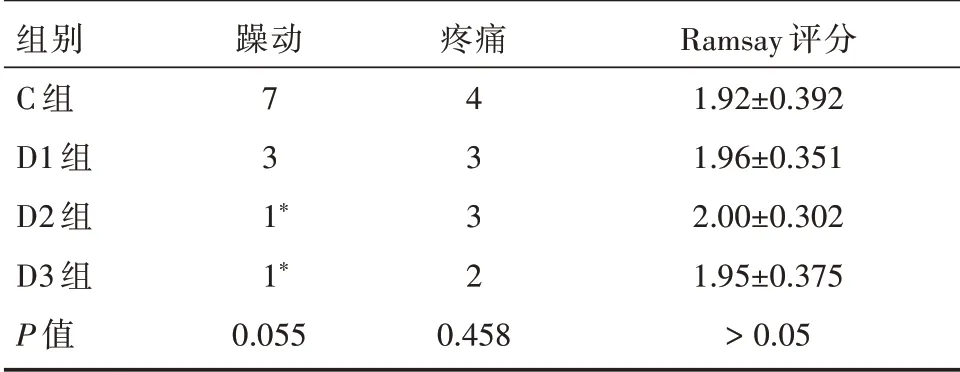
表3 PACU 期间患者躁动、疼痛、术后2 小时内的Ramsay 评分的比较
3 讨 论
全身麻醉诱导期间直接喉镜及气管插管引起的心动过速、高血压和心律失常等血流动力学改变,以及插管后伴有的颅内压升高,都潜藏着巨大的风险,尤其对常合并脆弱心脑肾功能的老年人来说。既往研究表明,全身麻醉前静脉给予右美托咪啶可以减少阿片类药物及麻醉药物的用量[2,9]。Basantwani 等[3]研究显示右美托咪定能够降低芬太尼和丙泊酚对维持血液动力学基线值20%以内的需求。因此,右美托咪定与舒芬太尼联合应用镇痛作用呈协同性增强,能降低各自药物的需要量和副作用,延长作用时间,同时右美托咪定还体现在不同类型手术采用的不同联合应用减少或降低不良反应和并发症的发生,如在门诊手术中联合使用右美托咪定和咪达唑仑可减少需要干预的呼吸事件[10,11]。
在本研究中,与没有使用右美托咪定相比,气管插管前除了右美托咪定0.5μg/kg 组出现了低血压之外,其他组低血压、窦性心动过缓的发生率并无显著差异。一项荟萃分析显示,气管插管前使用右美托咪定的患者与未使用右美托咪定的患者相比,血压和心率较低,但存在心动过缓和低血压的风险,应谨慎评估每个患者在临床实践中使用右美托咪定的情况[12]。Cho 等[8]观察到0.5 μg/kg右美托咪定似乎是维持年轻患者自主神经功能平衡和降低喉镜检查和气管插管时心律失常风险的有效剂量。多项针对老年患者气管插管的研究表明,麻醉诱导前静脉输注0.5 μg/kg 右美托咪定可减弱老年患者气管插管期间交感肾上腺反应,维持血流动力学稳定,且副作用最少[13-15],并可降低丙泊酚TCI 时意识消失的EC50[13]。
本研究显示给予舒芬太尼后气管插管前各组之间老年患者呛咳的发生率并未明显差异,与Shen 等[16]研究结论不同,该研究认为右美托咪定0.1、0.25、0.5μg/kg 能够显著降低舒芬太尼引起的呛咳反应,可能与研究对象及舒芬太尼给药方式不同有关。本研究还发现全身麻醉诱导前静脉滴注0.3 μg/kg 和0.5 μg/kg 右美托咪定能够降低老年患者气管拔管后在PACU 期间躁动的发生率,与袁静静等[17]对右美托咪定应用于骨科手术减轻PACU 期间患者躁动的发生率结论一致。
综上所述,随着右美托咪定的剂量增加,老年患者气管插管所需的舒芬太尼目标靶控浓度呈剂量依赖性下降,且全身麻醉诱导前静脉滴注0.3 μg/kg 和0.5 μg/kg 右美托咪定能够降低老年患者拔管期间的躁动发生情况。

