多学科协作护理在全髋关节置换术后恐动症患者中的应用效果分析
刘洋,宋颖
(南阳市骨科医院 1 关节科,2 运动医学科,河南 南阳 473000)
全髋关节置换术(THA)是治疗终末期髋关节疾病的主要方法,THA 术后患者恢复情况与早期功能锻炼关系密切[1]。恐动症是指惧怕活动而对运动产生恐惧及抵触的心理现象,THA 术后恐动症发病率较高,对早期运动的抵抗心理较强,阻碍患者关节功能恢复,同时可诱发焦虑、烦躁等情绪,加重患者的疼痛感知[2]。目前国内对恐动症干预的研究较少,侧重点主要在镇痛干预,缺乏疼痛科、康复科、心理科等科室的参与,对恐动症干预的整体效果评价不全面。多学科协作可提升医疗资源利用率,通过科学、系统的干预方案,满足患者的康复需求,促进患者术后恢复。本研究探讨多学科协作护理在THA 术后恐动症患者中的应用效果,现报道如下。
1 资料与方法
1.1 一般资料选取2020 年4 月至2021 年4 月于我院行THA的130例患者,按照入组单双顺序分为两组各65例。纳入标准:首次接受THA;TSK-11 评分>26 分;对本研究知情。排除标准:患有精神系统疾病;存在认知功能障碍;语言沟通能力障碍。观察组男27例,女38例;年龄46~73 岁,平均(56.32±6.05)岁。对照组男29例,女36例;年龄45~75岁,平均(57.49±6.12)岁。两组的一般资料比较无统计学差异(P>0.05),有可比性。本研究经我院医学伦理委员会批准。
1.2 方法对照组采用常规护理,骨科护士向患者发放宣教手册,告知早期功能锻炼的意义;鼓励患者进行股四头肌训练;采取冰敷、抬高患肢等措施防止术后肿胀、炎性反应;护理人员评估患者疼痛情况,以非药物方法缓解疼痛;若疼痛未能有效控制,遵医嘱用药。观察组采用多学科协作护理,具体如下:①组建由骨科医师、麻醉师、心理咨询师、疼痛医师、药剂师、康复医师、骨科护士、康复科护士、麻醉科护士等组成的多学科协作小组,对小组成员进行恐动症相关知识的培训,如临床表现、症状管理、疼痛干预、心理评估、认知行为干预等。②综合评估患者病情、文化背景、心理状态等,制定干预措施。③根据患者用药情况及术中麻醉、疼痛特点等制定镇痛方案。麻醉师采用股神经阻滞、坐骨神经阻滞等方法镇痛,麻醉科护理人员指导患者正确应用镇痛泵;药剂师选择合适的药物,骨科护士密切观察患者用药表现,发现异常及时处理;麻醉师、药剂师根据镇痛效果及时调整镇痛模式,实施多模式镇痛。④评估患者心理状态及早期功能锻炼的认知行为,明确患者出现恐动症的原因,引导患者树立积极信念,忽视消极信念;骨科护士指导患者渐进性放松肌肉,引导患者感受肌肉松弛带来的放松感,缓解其紧张情绪,消除对运动的恐惧心理。⑤康复医师遵循由简单到复杂、由少到多的原则,结合恐动症患者的运动特点,制定个性化锻炼方案。术后1~3 d 进行膝关节被动屈膝练习,5~10 次/组,3 组/d;术后4~7 d 进行主动屈膝90°及直腿抬高练习,5~10 次/组,3 组/d;术后8 d 至出院则使用助行器辅助站立、行走过渡至独立行走,10~20 min/次,3~5 次/d。
1.3 观察指标采用恐动症评估简表(TSK-11)评估患者的恐动症状,分值越高则恐动症状加重。Harris 髋关节功能评分范围0~100 分,分值越高则膝关节功能越好。采用疼痛数字量表(NRS)评估患者静息、活动的疼痛情况,分值越高则疼痛越重,每日测量3 次,取平均值。记录两组患者首次下床时间、住院时间及住院费用。
1.4 统计学方法采用SPSS 21.0 统计软件处理数据。计量资料以表示,采用t 检验,P<0.05 为差异有统计学意义。
2 结果
2.1 TSK-11、Harris 评分干预后,观察组的TSK-11 评分低于对照组,Harris 评分高于对照组(P<0.05)。见表1。
表1 两组的TSK-11、Harris 评分比较(,分)
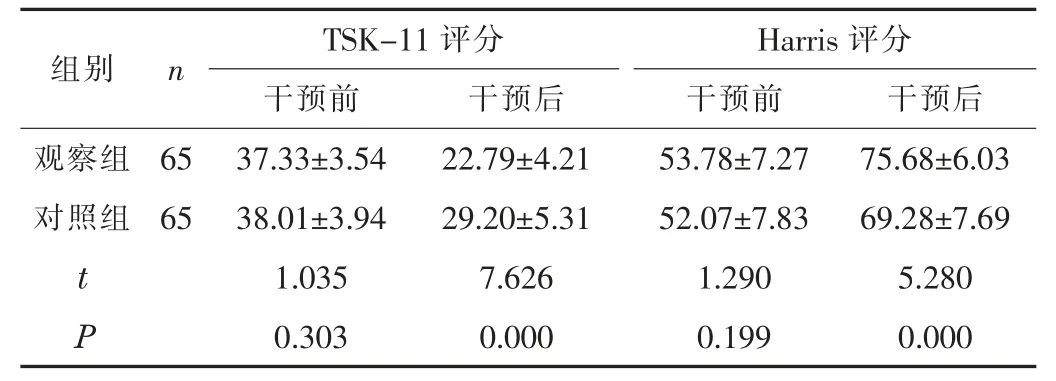
表1 两组的TSK-11、Harris 评分比较(,分)
2.2 NRS 评分干预后,观察组的静息、活动NRS 评分低于对照组(P<0.05)。见表2。
表2 两组的NRS 评分比较(,分)
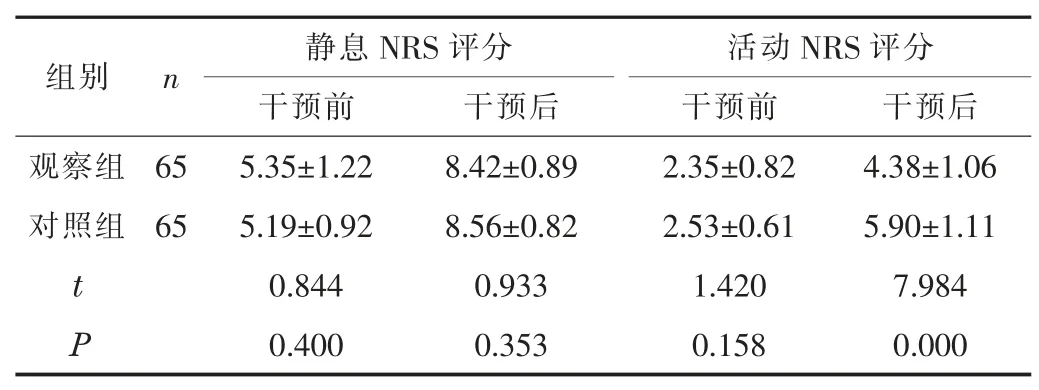
表2 两组的NRS 评分比较(,分)
2.3 临床指标观察组的首次下床时间、住院时间短于对照组,住院费用低于对照组(P<0.05)。见表3。
表3 两组的临床指标比较()
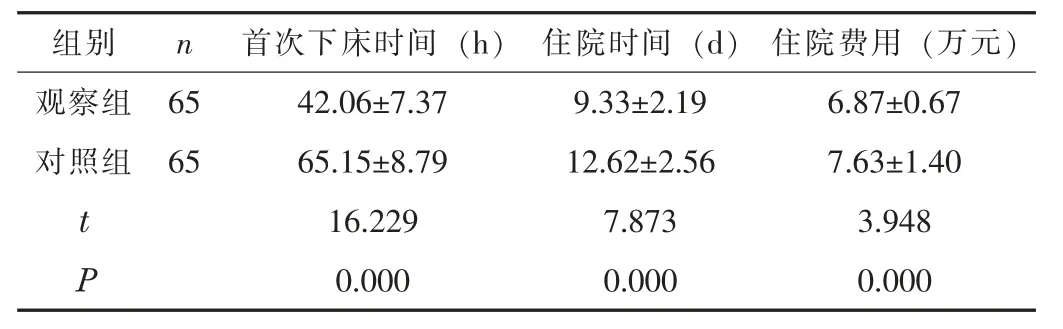
表3 两组的临床指标比较()
3 讨论
THA 患者由于关节长期疼痛及假体植入时的机械刺激,其疼痛敏感度升高,因担忧早期功能锻炼引起假体脱落等,对术后功能锻炼存在怀疑态度,故不愿或拒绝活动,进而发展为恐动症[3]。此前临床对恐动症的评估依赖个人经验,客观性较差。本研究采用TSK-11 量表制定恐动症的评估及筛查流程,完善恐动症管理,同时制定多学科协作护理方案,通过不同学科之间的协作及资源共享,优化临床干预方案[4],为患者提供全面、专业的干预。本研究结果显示,与对照组比较,观察组干预后的TSK-11 评分较低,Harris 评分较高,首次下床时间、住院时间较短,住院费用较少。分析原因为,多学科协作护理为患者提供全面的评估及个性化的功能锻炼,并予以专业的心理疏导,帮助患者排解恐惧、紧张情绪,提高患者功能锻炼的积极性及康复意识。心理咨询师针对THA 患者的心理特点,通过认知行为干预提高患者对早期功能锻炼的心理应对能力;骨科护士展示成功克服恐动症的案例,帮助患者树立战胜恐动症的信心,消除患者恐惧;康复师通过评估患者的运动特点,制定针对性的功能锻炼方案,提高患者锻炼依从性[5]。术后疼痛是THA 患者出现恐动症的主要影响因素,有效的镇痛方案对恐动症的干预至关重要。本研究结果显示,观察组静息、活动NRS 评分低于对照组,提示多学科协作护理可减轻患者的疼痛。其原因可能为常规护理注重疼痛发生后的护理,而多学科协作护理强调治疗策略的整体性,团队成员协作配合,共同参与治疗及镇痛方案的制定。疼痛科医师、麻醉师、药剂师综合考虑镇痛效果及防止并发症发生,利用多模式镇痛及超前镇痛等干预措施来缓解患者的疼痛;骨科护士观察用药后不良反应,并指导患者合理使用自控镇痛泵;疼痛科护士评估镇痛效果并反馈给医师,根据镇痛效果及时调整,在保证应用最少的剂量发挥最大的镇痛效果方面具有重要的作用。
综上所述,多学科协作护理可改善THA 术后恐动症患者的髋关节功能,减轻其疼痛感,促进患者术后恢复。

