足月小于胎龄儿发生的相关因素分析
程玉梅,苏少飞,刘晓巍,阴赪宏*
(首都医科大学附属北京妇产医院/北京妇幼保健院 1.产科;2.中心实验室,北京 100026)
小于胎龄儿(SGA)是指出生体重在同胎龄平均体重的第10百分位以下的新生儿[1]。2013年Katz等[2]报道亚洲地区低出生体重(<2 500 g)新生儿中83%为SGA,其中足月儿占比(67%)远高于早产儿(16%)。随着现代围生医学的发展,高危新生儿救治水平的不断提高,SGA的发生率和存活率明显增高,导致并发诸多健康问题和后遗症。SGA的围生期不良结局如胎儿宫内窘迫、新生儿窒息、新生儿死亡率及并发症(高胆红素血症、贫血及呼吸消化系统等)发生率均高于适于胎龄儿,对其远期预后而言,SGA是生长发育迟缓、神经认知功能障碍、成年期代谢综合征及社会心理功能障碍的高危人群[3]。本研究拟探讨足月单胎SGA发生的危险因素,以期尽早进行孕期干预,减少对胎儿生长发育的影响,改善新生儿的结局,减少SGA的发生。
资料与方法
一、研究对象
收集2020年1—12月在首都医科大学附属北京妇产医院产检并分娩的产妇10 472例为研究对象。纳入标准:(1)单胎活产;(2)分娩孕周37~41周;(3)孕期在本院门诊进行规律产前检查,资料齐全。排除标准:(1)妊娠前合并急慢性心脏、肝脏、肾脏或其他系统严重疾病者;(2)新生儿合并明显脏器畸形。
二、研究方法
1.分组:根据所分娩的新生儿体重及孕周分布,将纳入的10 472孕妇分为SGA组(455例)和非SGA组(10 017例)。本研究中新生儿出生体重评估按照朱丽等[4]报道的中国不同胎龄新生儿出生体重为标准。
2.收集相关资料:(1)通过电子病历系统回顾性收集孕妇的一般情况,包括年龄、孕次、产次、分娩孕周、新生儿性别、出生体重及产妇的出院临床诊断,并逐一记录符合标准的孕妇身高、孕前体重、分娩前体重等;(2)计算孕妇孕前体质量指数(BMI)、孕期体重增加;(3)根据临床诊断,收集高血压疾病、糖尿病、脐带异常(包括单脐动脉、脐带绕颈、脐带绕身、脐带过短、脐带过长、脐带真结及脐带假结等)、前置胎盘、体外受精-胚胎移植(IVF-ET)助孕等信息。
各因素的界定:年龄<35岁为正常育龄,年龄≥35岁为高龄。按照WHO标准将BMI<18.5 kg/m2定义为体重偏低,18.5 kg/m2≤BMI<25 kg/m2为正常,25 kg/m2≤BMI<30 kg/m2为超重,BMI≥30 kg/m2为肥胖。孕期增重=分娩前体重-孕前体重,按照美国医学研究所(IOM)推荐的妊娠期体重增加的适宜范围(体重偏低组增加12.5~18.0 kg、正常组增加11.5~16.0 kg,超重组增加7.0~11.5 kg、肥胖组增加5.0~9.0 kg),妊娠期体重增加低于前述标准为增重过少;高于增加标准为增重过多;合并糖尿病包括基础糖尿病合并妊娠和妊娠期糖尿病(GDM);合并高血压疾病包括慢性高血压合并妊娠和妊娠高血压疾病(妊娠期高血压、慢性高血压并发子痫前期、子痫前期和子痫)。
三、统计学处理
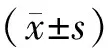
结 果
一、一般临床资料
本研究中所纳入孕妇的平均年龄为(32.64±3.93)岁,其中高龄孕妇占比29.50%;合并糖尿病、高血压疾病、前置胎盘的孕妇比例分别为16.97%、7.62%及1.01%;经IVF-ET获得妊娠的比例为5.82%。出生的10 472例新生儿中男婴、女婴分别占51.78%和48.22%(1.07∶1);SGA共455例,发生率为4.3%,其中母亲孕前体重偏低者占23.08%,孕期增重过少者占34.95%,母亲为首次分娩者368例(占80.88%);SGA中男婴、女婴各占35.60%和64.40%(0.55∶1),脐带异常者占41.10%。本研究全部新生儿中男婴平均体重为(3 452.5±408.6)g,女婴为(3 344.8±394.4)g,二者比较有显著性差异(t=13.71,P<0.001)。
二、两组孕妇及新生儿的一般临床资料单因素分析
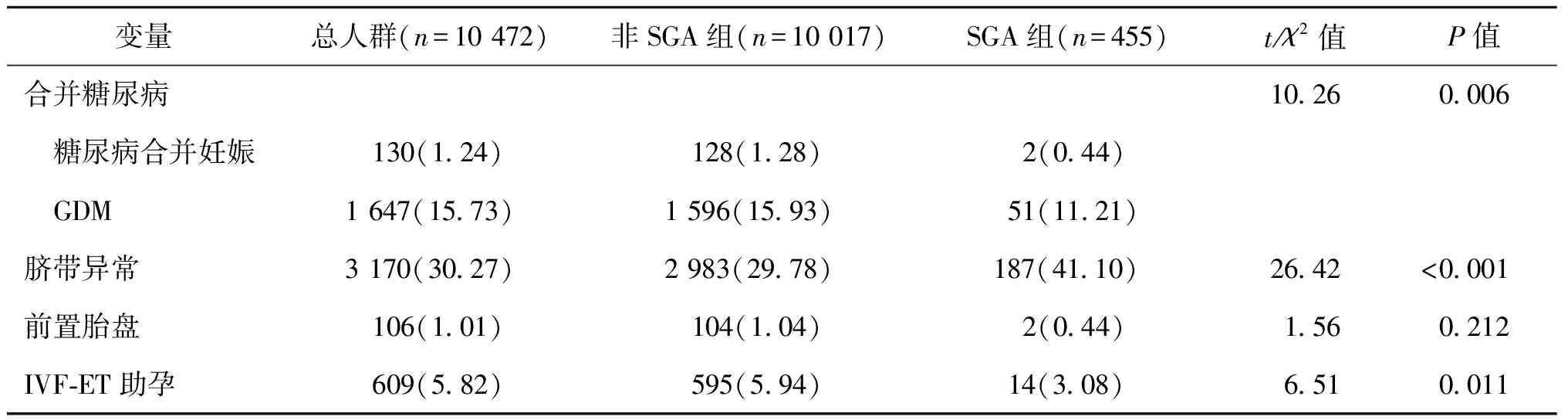
SGA组与非SGA组孕妇及新生儿一般临床资料的单因素分析结果见表1,SGA组孕妇中孕前体重偏低、孕期增重过少、首次分娩、新生儿女婴及脐带异常的比率显著高于非SGA组(P<0.001);合并糖尿病、IVF-ET助孕者的比率显著低于非SGA组(P<0.05)。两组孕妇的年龄、高血压疾病和前置胎盘比率无显著性差异(P>0.05)。

表1 纳入对象一般临床资料的单因素分析结果
续表
三、影响足月SGA发生的多因素Logistic回归分析
将上述单因素分析中有统计学意义的变量,按照α=0.05为显著性水平,引入多因素Logistic回归方程,结果显示:孕前体重偏低、孕期增重过少、首次分娩、新生儿女婴和脐带异常是SGA发生的危险因素(OR>1,P<0.001),而合并糖尿病和IVF-ET助孕的孕妇发生SGA的风险相对较低(OR<1,P<0.05)。
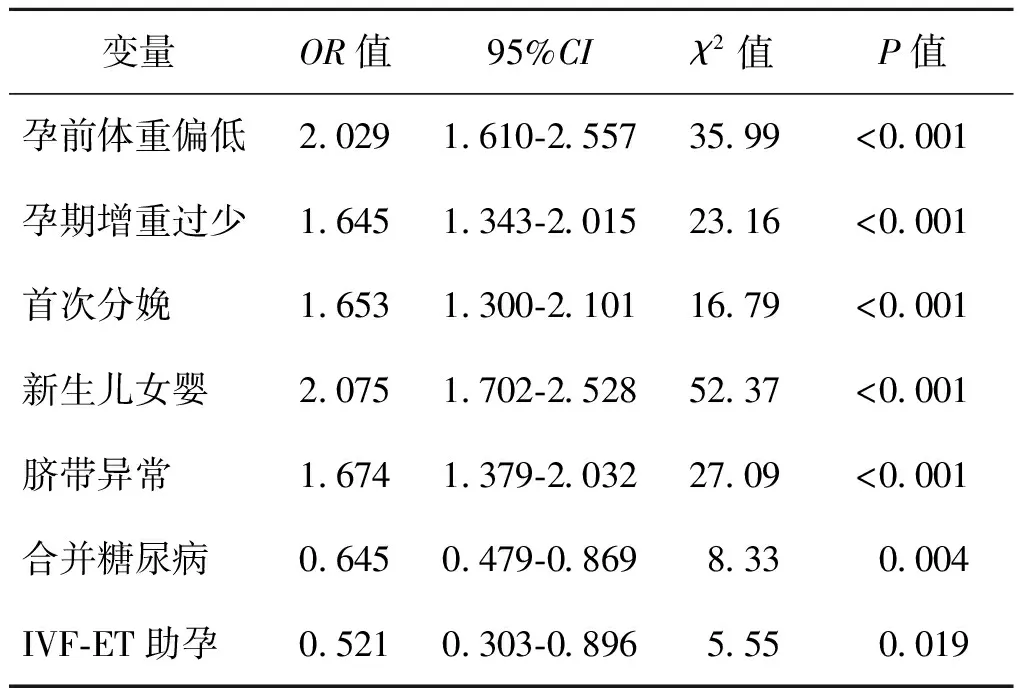
表2 影响SGA发生的多因素Logistic回归分析
讨 论
SGA的发生是多因素所致,主要涉及孕妇、胎儿、胎盘及脐带等方面。胎儿生长受限(FGR)专家共识(2019版)[5]指出,SGA除了部分健康小样儿,其它为病理性宫内生长受限,是导致围产儿患病和死亡的重要原因,还可能带来远期的不良结局,如儿童期的认知障碍及成人期疾病(如肥胖、2型糖尿病、心血管疾病、卒中等)的发生风险增加。Zhang等[6]研究显示SGA中足月新生儿占比高达95.6%。所以探讨足月新生儿SGA发生的相关危险因素,减少SGA的发生非常重要。
一、孕妇和胎儿因素
本研究以孕37~41周分娩的10 472例单胎活产孕妇为研究对象,分娩SGA的孕妇共455例,SGA发生率为4.3%(455/10 472)。SGA组455例孕妇中孕前体重偏低(BMI<18.5 kg/m2)者105例,占23.08%,而非SGA组中孕前体重偏低者仅占11.57%,显著低于SGA组(P<0.001);多因素Logistic分析提示孕前体重偏低是SGA发生的危险因素(OR=2.029,P<0.001)。这与Zhang等[6]报道的孕前体重偏低会增加足月新生儿发生SGA的风险结论一致。孕前刻意控制饮食或营养素摄入比例不合理、胃肠手术史或慢性胃肠疾病、遗传性或家族性代谢疾病等,都可能导致体重偏低,妊娠后SGA发生风险提高。提示临床工作中应该注意孕前筛查,指导科学饮食,关注备孕准备。
本研究结果显示孕期增重过少也是SGA发生的危险因素之一(OR=1.645,P<0.001)。无论孕前BMI高或低,孕期增重过少均会导致孕妇营养储备和供给不足,影响胎儿的体重。这与文多花等[7]的研究结果相同。孕期体重增加应尽量保持在标准范围,首先要注意是否存在导致孕前体重偏低的情况,以及孕早期严重的孕吐可能导致进食减少及体重的下降,孕中晚期由于子宫增大,压迫胃肠道间接影响营养物质的摄入,也是导致孕期增重过少的可能原因;在定期产科过程中,临床医生要注意孕妇的体重增长速度,指导合理膳食,保证体重的正常增长,以保证孕期胎儿的正常生长发育,减少SGA发生的风险。
本研究数据显示首次分娩是足月SGA发生的高危因素之一(OR=1.653,P<0.001),这与前期一些研究的结论[8-9]相似,认为女性首次分娩是SGA发生的独立危险因素。这可能由于初产妇与经产妇相比,一般年龄较小,妊娠过程存在紧张、担忧等情绪,在孕期保健及营养摄入方面缺乏经验,都可能影响胎儿生长。因此,在临床中对于这一群体应加强产前保健和健康教育指导工作。
合并糖尿病的孕妇血糖水平往往高于健康孕妇,一定范围内的高血糖水平会促使更多血糖转运至胎儿,胎儿就可能会获得更多的能量供应,刺激胎儿胰岛素分泌,促进胎儿生长,导致新生儿以巨大儿居多;但如果孕期血糖过高导致胎儿宫内生长环境差,也可导致SGA发生。索冬梅等[10]对6 230例GDM孕妇开展研究发现,GDM孕妇的SGA发生率显著高于非GDM孕妇(P<0.05);该结论和本研究结果不一致,可能与纳入人群不同、血糖水平不同有关。Pazhohan等[11]研究显示通过适当干预(饮食、运动及药物),GDM孕妇SGA的发生率显著低于对照组(P<0.05)。本研究中SGA组合并糖尿病孕妇比例显著低于非SGA组(P<0.05),这可能与近年来我院从孕早期开始就对糖尿病孕妇进行严格的饮食和运动指导、孕期加强血糖监测和严格体重管理有关。对于通过饮食及运动控制后血糖水平不满意的孕妇,及时使用胰岛素治疗,保持血糖水平正常,能保证正常的胎儿宫内生长环境,降低SGA的发生风险。
合并高血压疾病的孕妇因母体血管病变,导致子宫胎盘血管灌注不良,影响胎儿的生长发育。罗先琼等[12]对足月SGA组和正常体重胎儿对照组各733例开展研究,结果显示妊娠期高血压疾病是足月SGA发生的危险因素,慢性高血压没有明显影响。米胜男等[13]研究显示妊娠期高血压疾病会导致早产儿发生SGA,但不影响足月儿,且慢性高血压与SGA发生无明显相关性。本研究结果亦显示妊娠期高血压和子痫前期在SGA组占比略高于非SGA组,但差异尚无统计学意义(P>0.05),慢性高血压与足月SGA发生也无明显相关性(P>0.05)。这可能与本研究中重症高血压患者已经在足月前终止妊娠有关,以及我院对合并高血压疾病者早期即开始有效处理,使之对胎儿体重影响较小。但高血压疾病对胎儿体重的影响尚存在争议,有待进一步扩大样本深入研究。
二、脐带及胎盘因素
胎儿生长受限专家共识(2019版)[5]提出脐带异常包括单脐动脉、脐带过细、脐带扭转、脐带打结等,是胎儿生长受限的常见原因之一。本研究结果显示足月妊娠中,脐带因素在SGA组中的占比(41.10%)显著高于非SGA组(29.78%)(P<0.001);多因素Logistic回归分析也证实脐带异常是SGA发生的危险因素(OR=1.674,P<0.001),与专家共识的结论一致。因此,应对孕妇加强健康宣教,强调常规产检的重要性,对辅助检查提示脐带异常的孕妇应加强监测,必要时给予科学干预。
本研究结果显示SGA组中前置胎盘比例与非SGA组比较并无显著性差异(P>0.05),这与陈维等[14]的研究相一致。但姬力群等[15]认为前置胎盘增加SGA的发生风险,可能是因为前置胎盘附着于血液供应欠丰富的子宫下段,易导致胎盘灌注不足,影响胎儿生长。前置胎盘与SGA的关系尚不确定,结论尚存在争议,有待进一步进行研究探讨。
三、其它因素
本研究中SGA组出生女婴比例64.40%,男婴比例35.60%(男∶女=0.55∶1),且女婴比例显著高于非SGA组(P<0.001);多因素Logistic回归分析显示新生儿女婴是SGA发生的危险因素(OR=2.075,P<0.001)。Broere-Brown等[16]报道荷兰的一项前瞻性队列研究数据显示,胚胎期不同性别的胎儿生长模式表现不同,出生时同胎龄的男婴比女婴重188 g。国内尚未见到大样本同胎龄同性别的参考标准。本研究中新生儿出生体重男婴显著高于女婴(P<0.001),因此如果能建立不同性别的SGA诊断依据,可能有助于进一步细化观察SGA的发生发展。
近年来,辅助生殖技术高速发展,通过IVF-ET获得成功妊娠的人群激增。叶郁辉等[17]报道经IVF-ET妊娠的胎儿与自然受孕胎儿出生体重无明显差别。本研究数据显示,SGA组中IVF-ET孕妇比例显著低于非SGA组(P<0.05),这可能与经IVF-ET获得妊娠的孕妇其胎儿珍贵,孕期给予了更多的关注和营养保障有关。
综上所述,孕前体重偏低、孕期增重过少、首次分娩、新生儿女婴及脐带异常等是足月SGA发生的危险因素;而孕妇合并糖尿病及IVF-ET助孕者在科学合理的饮食指导和孕期管理的基础上可减少足月SGA的发生。提示产科医生应重视孕前营养指导及孕期营养管理,同时对于初产妇人群应加强健康宣教,对辅助检查提示脐带异常的孕妇应重点管理,以有效预防SGA的发生及减少SGA的并发症。而妊娠高血压疾病及前置胎盘与SGA的相关性虽然存在争议,但作为不良妊娠结局的相关因素,临床上也应加强孕期管理和监测,必要时予以及时处理。

