脐带挤压与延迟断脐对胎龄<34周早产儿早期预后影响的Meta分析
姜微微 樊雪梅 张佳华 付子蔓 蒲丛珊 单春剑,
(1.南京医科大学护理学院,江苏南京 211166;2.南京医科大学附属妇产医院产房,江苏南京 210004;3.南京医科大学附属妇产医院产科,江苏南京 210004)
立即断脐作为一种传统的断脐方式,不仅阻断了新生儿出生后的胎盘输血,且增加了新生儿发生不良结局的风险。近年来脐带管理逐渐从立即断脐向胎盘输血发展,胎盘能在分娩后继续进行气体交换,并为新生儿提供额外的血容量及红细胞,使新生儿获益更多。世界卫生组织及美国心脏协会指南推荐对出生后不需要正压通气或复苏的婴儿,延迟断脐可作为其出生后的脐带管理方法。与立即断脐相比,延迟断脐可降低早产儿病死率、输血率、增加红细胞比容、减少脑室内出血等风险。然而大多数早产儿出生后需要立即复苏,延迟断脐可能会延误早产儿的复苏。由于脐带挤压既可保证胎盘输血又不延误复苏操作,故作为延迟断脐的潜在替代方法被提出。近年来研究发现,脐带挤压较延迟断脐可以提高早产儿血红蛋白水平,减少输血需求及红细胞增多症、黄疸、脑室内出血的发生率,并能改善长期预后。然而Katheria 等于2019 年发表的大型随机对照试验显示,与延迟断脐相比,脐带挤压可引起极早产儿血流动力学紊乱,导致动脉血压和脑血流的巨大变化,引起脑血管破裂,明显增加了极早产儿严重脑室内出血的风险,故该试验被迫中止。目前,对于脐带挤压能否替代延迟断脐作为对早产儿出生后的脐带管理仍存在争议。因此,本研究基于现有的临床研究结果,通过Meta 分析的方法,系统评价与延迟断脐相比,脐带挤压对胎龄<34周的早产儿出生后脑室内出血及其他结局指标的影响,为早产儿的脐带管理提供循证依据。
1 资料与方法
1.1 文献纳入和排除标准
纳入标准:(1)研究对象为胎龄<34周的早产儿;(2)研究类型为随机对照试验;(3)干预措施:试验组接受脐带挤压,对照组接受延迟断脐;(4)主要结局指标:早产儿出生后平均血压水平、严重脑室内出血率(3~4级)发生率、脑室周围白质软化发生率;(5)次要结局指标:黄疸指标(血清胆红素峰值、住院期间光疗率、红细胞增多症发生率)、贫血指标(出生后24 h内血红蛋白水平、红细胞压积水平、输血率)、其他并发症指标[病死率、脑室内出血(1~4 级)发生率、坏死性小肠结肠炎发生率、败血症发生率];(6)用中文或英文发表。
排除标准:(1)会议论文或重复发表的文献;(2)无法获取全文;(3)文献质量等级为C级。
1.2 文献检索策略
计 算 机 检 索 PubMed、 Web of Science、Embase、Cochrane Library、CINAHL、中国知网、万方数据库、维普数据库和中国生物医学文献服务系统等国内外数据库。检索时限为建库至2021年11 月15 日。英文检索词为:“umbilical cord milking/UCM/cord milking/MUC” “delaycord clamping/DCC/late cord clamping”“preterm infant/premature infant/preterm neonate/premature neonate/immature infant/immature neonate”;中文检索词:“脐带挤压/挤压脐带/挤压断脐/脐带挤勒”“延迟断脐/延迟脐带结扎/晚断脐”“早产儿”。同时追溯所纳入研究的参考文献作为补充。
1.3 文献筛选和提取
由2 名研究者根据纳入和排除标准筛选文献,交叉核对,当有异议时由第3 名研究者参与判断。2 名研究者根据文献内容独立提取数据,包括:(1)文献的基本信息(文献的题目、作者、国家、发表年份);(2)干预措施;(3)研究对象的基本资料(胎龄、样本量);(4)结局指标。
1.4 文献质量评价
采用Cochrane手册5.1.0版推荐的风险偏倚评估工具对本研究所纳入的随机对照试验进行质量评价,包括7个方面进行偏倚风险评价:随机序列产生、分配隐藏、对研究对象或干预者实施盲法、对结果测评者实施盲法、数据完整性、选择性报告结果偏倚和其他偏倚。若纳入的研究均为低偏倚风险,将其质量等级评为“A 级”;若纳入研究有部分为低偏倚风险,将其质量等级评为“B级”;若纳入的研究全部为高度偏倚风险,将其质量等级评为“C级”。
1.5 统计学分析
采用RevMan 5.4 统计软件进行Meta 分析。异质性结果采用Q
检验和I
检验进行判断,若P
>0.1且I
<50%,认为各研究间无明显异质性,采用固定效应模型进行分析;若P
≤0.1或I
≥50%则认为各研究间存在显著异质性,采用敏感性分析找出异质性来源,若无法消除异质性,则采用随机效应模型进行分析。对于连续性计量资料,当各文献对同一指标采用的测量方法及单位完全相同时,采用加权均数差(weighted mean difference,WMD
)进行描述,当不完全相同时,采用标准均数差(standard mean difference,SMD
)进行描述;对于二分类变量,采用相对危险度(relative risk,RR
)进行描述。并计算95% 可信区间(confidence interval,CI
)。P
<0.05示差异有统计学意义。2 结果
2.1 文献检索结果及文献纳入情况
根据检索策略,最初共检索到674篇文献,经逐层筛选后共纳入11篇文献。共计1621例早产儿,其中脐带挤压组809 例,延迟断脐组812例。文献筛选流程见图1,文献基本特征见表1。

图1 文献筛选流程

表1 文献基本特征
2.2 文献质量评价
根据Cochrane 协作网风险偏倚评估工具对所有文献进行评价。纳入的8 篇文献采用了随机方法且报道了随机序列产生的方法,9篇文献实现了分配隐藏,故选择性偏倚较小;4 篇文献对实施者及参与者实施了盲法,故实施偏倚较大;8篇文献实现了研究结局盲法评价,故测量偏倚较小;10 篇文献结局数据完整,故随访偏倚较小;无文献存在选择性报告研究结果偏倚及其他偏倚。文献质量评价结果见表2,偏倚风险见图2。
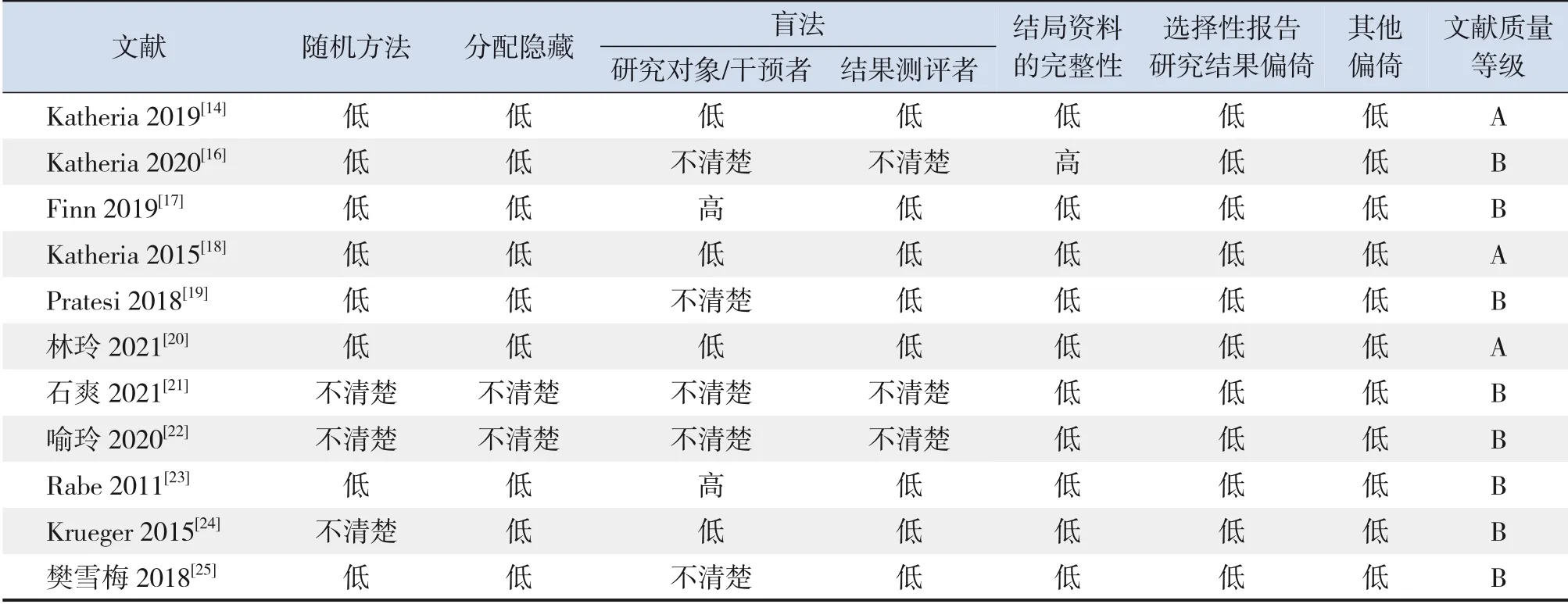
表2 文献偏倚风险评价结果

图2 偏倚风险图
2.3 Meta分析结果
2.3.1 脐带挤压对早产儿出生后平均血压的影响
2 篇文献比较了脐带挤压与延迟断脐对早产儿出生后平均血压的影响,各研究间无异质性(P
=0.74,I
=0%),采用固定效应模型进行分析。结果显示,与延迟断脐相比,脐带挤压增加了早产儿出生后平均血压,合并效应量差异具有统计学意义(WMD
=3.61,95%CI
:0.73~6.50,Z
=2.45,P
=0.01),见图3。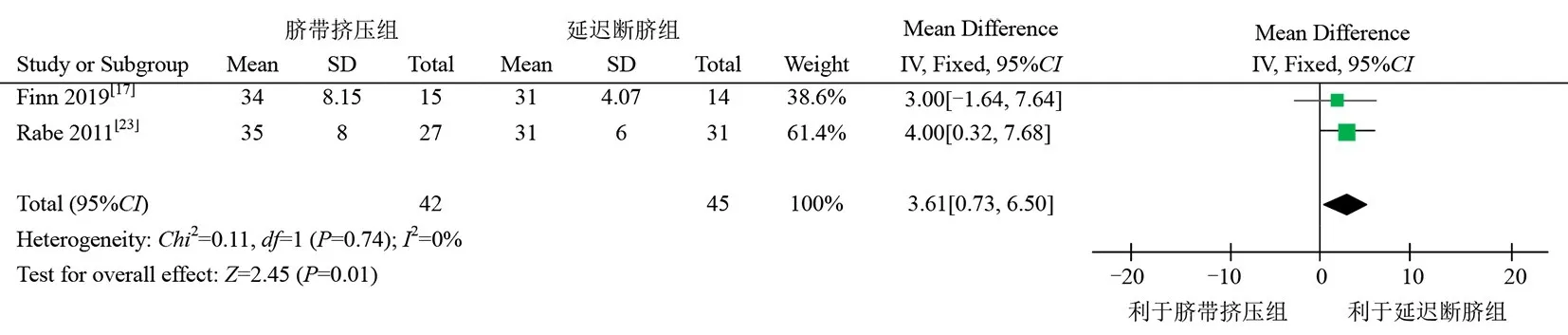
图3 脐带挤压与延迟断脐对早产儿平均血压的影响
2.3.2 脐带挤压对早产儿严重脑室内出血发生率的影响
6篇文献比较了脐带挤压与延迟断脐对早产儿严重脑室内出血发生率的影响,各研究间无明显异质性(P
=0.34,I
=11%),采用固定效应模型进行分析。结果显示,与延迟断脐相比,脐带挤压增加了早产儿严重脑室内出血的风险,合并效应量差异具有统计学意义(RR
=1.83, 95%CI
: 1.08~3.09,Z
=2.26,P
=0.02),见图4。
图4 脐带挤压与延迟断脐对早产儿严重脑室内出血发生的影响
2.3.3 脐带挤压对早产儿脑室周围白质软化发生率的影响
3 篇文献比较了脐带挤压与延迟断脐对早产儿脑室周围白质软化发生率的影响,各研究间有明显异质性(P
=0.13,I
=50%),采用随机效应模型进行分析。结果显示,2组脑室周围白质软化发生率差异无统计学意义(RR
=1.69, 95%CI
: 0.71~3.99,Z
=1.19,P
=0.23),见图5。
图5 脐带挤压与延迟断脐对早产儿脑室周围白质软化发生的影响
2.3.4 脐带挤压对早产儿出生后其他结局指标的影响
异质性分析结果显示,早产儿出生后血清胆红素峰值、光疗率、红细胞增多症发生率、血红蛋白水平、红细胞压积水平、输血率、病死率、脑室内出血率(1~4 级)、坏死性小肠结肠炎发生率、败血症发生率等10 个次要结局指标异质性较小(I
<50%),采用固定效应模型进行分析。结果显示,脐带挤压组与延迟断脐组以上10 个指标的比较差异均无统计学意义(P
>0.05)。见表3。
表3 脐带挤压对早产儿出生后其他结局指标的影响
2.4 敏感性分析
两组脑室周围白质软化发生率存在明显异质性(P
=0.13,I
=50%),对纳入文献逐一排除后,发现剔除Katheria 等这项研究后,异质性明显降低(P
=0.27,I
=19%)。分析此文献,其样本量较小且仅包含胎龄<28 周的早产儿。剔除Katheria等研究后,采用固定效应模型进行分析。结果显示,2组脑室周围白质软化发生率差异仍无统计学 意 义(RR
=1.44,95%CI
:0.85~2.44,Z
=1.35,P
=0.18)。3 讨论
新生儿由宫内至宫外的过渡中,会引起血液循环的变化,而早产儿存在心血管发育不成熟及血容量不足等情况,易导致心输出量降低,引起低血压及器官组织灌注不足等问题的发生。脐带挤压能在短时间内通过主动胎盘输血增加新生儿全身血容量,研究表明脐带挤压能通过增加左室前负荷从而提高心输出量、增加早产儿血流灌注及脑血流量。本研究结果显示,脐带挤压组平均血压高于延迟断脐组,考虑与脐带挤压在短时间内增加早产儿血容量,提高血流灌注有关。
本研究结果显示,与延迟断脐相比,脐带挤压可增加胎龄<34周早产儿严重脑室内出血的发生率,与Balasubramanian 等研究结果一致。脑室内出血是早产儿常见的脑损伤,生发基质发育不成熟及脑血管调节功能受损是其主要发病机制,严重影响早产儿早期病死率及智力发育。早产儿生发基质周围血管丰富但缺乏平滑肌,缺少弹力纤维的支持,且脑白质血流缺血阈值极低,自调范围极窄,相比足月儿,调节脑血流的能力更加不足,易受血压的影响而出现脑灌注压波动,从而导致脑血管破裂。脐带挤压可引起早产儿尤其是极早产儿血容量快速变化,从而导致一系列的问题。在Blank 等对早产羔羊的研究中发现,脐带挤压会导致早产羔羊血压及血流量的大幅度波动,由此推测由于脐带挤压在短时间内快速增加早产儿的血容量,引起血压突然升高,脑血流激增,导致早产儿不成熟的大脑调节机制受损,从而引起早产儿毛细血管破裂,增加早产儿脑室内出血的风险。
然而本研究结果与多项研究结果并不一致,考虑与以下原因有关:本研究纳入了6篇包含严重脑室内出血结局指标的文献,其中早产儿胎龄均波动于23~32周,且55.6%发生该并发症的胎儿胎龄在23~27周内,而既往研究中早产儿胎龄均>28周,提示胎龄可能是脐带挤压引起脑室内出血的因素。已有研究证实,与更成熟的早产儿相比,早期早产儿缺乏足够的大脑调节机制,脑灌注更易受到血压的影响而波动,且发生低血压的风险增加。而曹琳琳等研究结果显示,与延迟断脐相比,脐带挤压降低了早产儿脑室内出血的发生率,本研究得出的结果与之不一致。考虑与该研究脑室内出血结局指标中早产儿胎龄波动于23~35周,且纳入文献较少,样本量较小,而本研究该结局指标纳入的研究对象其胎龄整体较小,且纳入了一项样本量为474例、胎龄为23~32 周早产儿的大型随机对照试验有关。该研究结果显示,脐带挤压与极早产儿,尤其是胎龄<28周的超早产儿严重脑室内出血风险增加有关。由于该研究样本量较大,占此结局指标的55.4%(474/856),可能导致结果存在一定的偏倚。另外,2020 年美国心脏协会新生儿复苏指南同样指出,对胎龄<28周的超早产儿应避免使用脐带挤压。因此,临床上针对早期早产儿,尤其是胎龄<28 周的早产儿,挤压脐带胎盘输血法需谨慎使用。
既往研究发现,挤压20~30 cm的脐带可以提供约20 mL的血容量,与延迟断脐30 s达到的效果相似,这种“人为挤压”的主动胎盘输血方式并不会破坏血细胞、增加早产儿光疗及病理性黄疸的风险。本研究显示脐带挤压和延迟断脐对早期早产儿出生后贫血、黄疸及输血率的影响相似,且脐带挤压并未增加早产儿的病死率及出生后其他并发症的发生率,与Shirk等研究结果一致。
本Meta 分析存在以下局限性:(1)脐带挤压的次数、速度及长度,以及延迟断脐的时间等不一致,各研究间测量指标存在差异,表示单位不同及早产儿分娩方式不同,都可能造成一定的异质性;(2)部分研究纳入样本量较少,文献质量中等,且在合并某些结果时仅包含2篇文献,存在一定的偏倚;(3)由于各指标纳入文献数量较少,未行发表偏倚分析。
综上所述,脐带挤压与延迟断脐对胎龄<34周早产儿出生后贫血、输血、黄疸及其他并发症发生率方面的影响相似,但脐带挤压增加了胎龄<34周早产儿严重脑室内出血的风险,提示临床对于脐带挤压在不成熟早产儿中的应用需谨慎。由于纳入研究数量有限,未来仍需开展大样本、高质量的随机对照研究,并根据胎龄进行分层分析,以更全面地了解脐带挤压对早产儿的临床应用价值,为脐带管理提供更充分的循证依据。

