系统营养支持管理在食管癌同步放化疗病人中的应用
闫亚维,汪 婷,程美玲
中国人民解放军空军军医大学第一附属医院,陕西 710100
研究证实,癌症病人营养不良的发生率为40%~80%[1]。而在所有癌症类型中,食管癌(esophageal cancer)病人的营养不良的发生率为67%~85%,位居第1位[2-3]。食管癌早期症状隐匿,易被病人所忽视,而当出现进行性吞咽困难、消瘦症状就诊时,临床诊断多属于中晚期。一方面,食管癌肿瘤细胞在增殖的过程中,食管管腔进一步狭窄,造成病人进食困难,导致营养摄取功能障碍;另一方面,食管癌病人在抗肿瘤的过程中其基础代谢增加,葡萄糖代谢异常、脂肪及蛋白质代谢增加,导致营养消耗增加。与此同时,尽管同步放化疗是中晚期食管癌的标准治疗方案,但其治疗过程中的毒副反应,如化疗药物引起的恶心、呕吐及食欲下降,放疗引起的放射性食管炎等问题,更是进一步加重了食管癌病人的营养不良[4]。而营养不良不仅降低了放化疗的敏感性,增加了治疗毒性,而且大大降低了病人的生活质量,延长了住院时间[5]。临床研究证实,大约40%的肿瘤病人死于营养不良及其导致的相关并发症,而非肿瘤疾病本身[6]。因此,规范、合理的营养支持是肿瘤病人最基本和必要的治疗方法,也是抗肿瘤治疗的前提和基础[7]。目前,在食管癌病人营养不良的临床研究中,多集中在初始营养评估和干预阶段,在系统治疗的过程中缺乏对营养不良的持续动态评估。本研究针对住院期间食管癌病人的营养不良进行动态评估和分析,制定营养干预措施,拟为同步放化疗的食管癌病人提供系统化的营养支持管理策略进行初步探讨和分析。
1 资料与方法
1.1 一般资料 选取2019 年10 月—2020 年10 月于西京医院就诊的食管癌病人64 例。按照入院先后顺序采用随机数字表法将病人分为对照组32 例和观察组32 例。纳入标准:年龄19~69 岁;经病理组织学诊断为食管鳞状细胞癌;Ⅱ期或Ⅲ期食管癌;东部肿瘤协作组(Eastern Cooperative Oncology Group,ECOG)评分>2 分或卡式评分(Karnofsky,KPS)>70 分者;可行同步放化疗的病人;愿意接受营养评估和干预治疗,自主签署知情同意书者。排除标准:患严重心脑血管疾病,需药物进行干预的病人;患内分泌、代谢性疾病或胃肠溃疡等消化系统疾病者;肝肾功能不全者;对肠内或肠外营养制剂成分过敏者;主观综合营养评估法(Patient-Generated Subjective Global Assessment,PG-SGA)评分>8 分者;具有精神认知障碍或语言沟通障碍的病人。剔除标准:治疗过程中发生气管瘘或食管瘘的病人;缺乏2 次营养评估或未按干预措施执行者。
1.2 治疗方法 所有病人均接受同步放化疗方案治疗。放疗设备采用医科达直线加速器,6MV-X 线,均采用调强放射治疗(intensity modulated radiation therapy,IMRT),方案总剂量及分割方式为:59.4~60.0 Gy,单次剂量1.8~2.0 Gy,共30~33 次,每天1 次,每周5 次,共6~7 周。化疗方案为顺铂+5 氟尿嘧啶或顺铂单药治疗,间隔21 d 为1 个周期,累计放疗期间行2 个周期化疗。
1.3 干预方法 对照组病人住院期间接受常规营养评估+营养宣教+营养支持治疗,营养评估于入院48 h内完成。营养宣教1 周内完成,并以PPT 形式进行现场教学和指导,以上内容均由肿瘤专科护士完成。营养支持治疗包括人体所需三大营养物质(葡萄糖、脂肪及蛋白质)、膳食纤维、矿物质和人体所需的电解质,其补充量均由主管医师进行制定,其营养支持的力度和强度根据病人的临床检查结果及营养评估来决定。观察组成立营养评估和支持干预管理小组,小组成员由主管医师、中级营养师、肿瘤专科护士、营养专科护士组成,系统化、动态化干预病人住院期间的营养状态,采用营养风险筛查评分表(NRS-2002)进行营养风险筛查。具体步骤见图1。
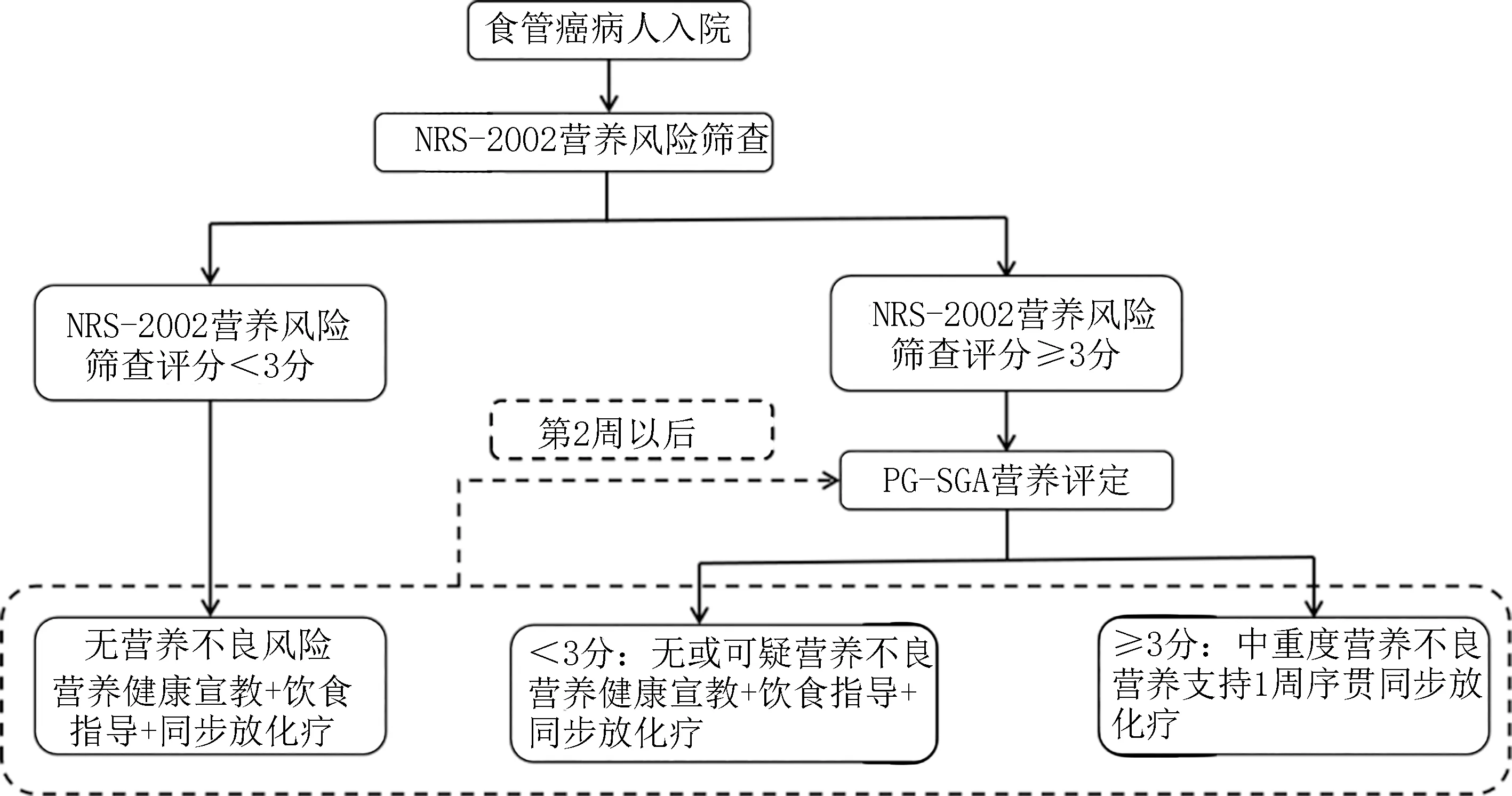
图1 营养风险筛查干预流程图
1.3.1 第一阶段 入院48 h 由专科营养护士根据病人基本情况及入院检查生化指标,采用NRS-2002 对所有病人进行初步营养评估,该表由疾病诊断、体质指数(body mass index,BMI)、饮食状况评估及生化指标[前清蛋白(PAB)、清蛋白(ALB)、血红蛋白(HGB)及其他]4 个部分内容组成。若NRS 2002 筛查<3 分者:暂无营养不良风险,进行营养健康宣教及饮食指导;≥3 分者:存在营养不良风险,由中级营养师采用PG-SGA 进行再次营养评估。PG-SGA 评分<3 分者:提示病人尚无明显营养不良,根据病人既往饮食结构进行调整,如饮食营养结构搭配及每日摄入量,在治疗过程中,每周进行再评价,将病人饮食的执行情况及摄入量记录于个人营养档案中;PG-SGA 评分3~8 分者:提示该病人存在轻中度营养不良。其营养支持方式在遵循“五阶梯模式”的情况下与病人及其家属进行沟通,根据病人营养摄入量,采用口服、鼻饲或肠内营养肠外营养相结合的模式进行干预。目标能量为:100~120 kJ/(kg·d),蛋 白 质 为1.2~2.0 g/(kg·d),脂 肪 功 能 量占全日摄入量的20%~30%,并均衡补充摄入各类必需的微量营养素[7]。
1.3.2 第二阶段 入院第3 天~第5 天,主管医师完成食管癌病人放疗靶区勾画、计划制定,并进行放疗剂量验证,已开始行放疗或拟开始放疗。肿瘤专科护士协助营养专科护士对所有病人以医患交流会形式、采用PPT 教学模式进行营养健康宣教,其内容包括:①食管癌发生的病理生理机制;②营养风险筛查的目的;③相关血液及生化指标结果意义;④指导病人掌握每日膳食量化方法并实时记录于个人营养健康档案中;⑤传授营养知识,提出营养建议;⑥讨论个体化的营养治疗目标;⑦解答病人及家属的问题;⑧建立个人营养健康档案。
1.3.3 第三阶段 入院第6 天~第9 天,主管医师完成化疗方案制定并实施化疗,肿瘤专科护士及营养专科护士对病人上周的饮食营养结构、食物摄入量进行统计记录,并换算病人每周能量摄入的平均值,根据1 g碳水化合物(葡萄糖)=1 g 蛋白质=4 kcal(1 kcal=4.186 kJ),1 g 脂肪=9 kcal。中级营养师根据病人第2周复查血液指标及生化指标再次采用PG-SGA 评估法进行评估,以进一步筛选需要进行营养支持干预的病人,结合病人目标能量值与实际摄入能量值之间的差异,主管医师根据中级营养师的指导意见进行营养调整和干预,及时动态调整,以使病人营养摄入能量达到目标营养能量的100%。
1.4 观察指标 所有数据均由营养评估和支持干预管理小组在医院收集。
1.4.1 饮食情况 动态监测记录两组病人每周日常饮食摄入量(根据食物类型及热量换算成总能量)占总能量的百分比。
1.4.2 营养状况 比较两组病人干预前后PG-SGA评分、BMI、总蛋白(TP)、ALB、PAB 等数值变化。
1.4.3 毒副反应发生情况 比较两组病人治疗过程中发生放射性食管炎及骨髓抑制情况。放射性食管炎分级参照美国放射治疗肿瘤协作组(Radiation Therapy Oncology Group,RTOG)急性/晚期放射损伤分级标准进行评价;骨髓抑制参照4.0 版国际肿瘤组织常见药物毒性分级标准进行[8],若毒性反应≥3 级,则终止治疗,直至毒性反应降至0 级或1 级。
1.4.4 生活质量 采用欧洲癌症研究与治疗组织设计的中文版生活质量量表(EORTCQLQ-C30,版本3.0)[9]评估两组病人干预前后的生活质量。
1.5 统计学分析 采用SPSS 22.0 统计软件进行数据分析。符合正态分布的定量资料采用均数±标准差(±s)进行描述,组间数据比较采用t检验、重复测量方差分析或χ2检验进行分析。以P<0.05 为差异具有统计学意义。
2 结果
2.1 两组病人临床基线特征比较 初始共有64 例病人进入本研究,见表1。至研究结束,对照组2 例病人因出现食管气管瘘而剔除,观察组1 例病人因数据缺失而剔除本研究,其余病人均顺利完成本项研究。

表1 两组病人临床基线特征比较
2.2 两组病人饮食情况比较 入院时两组病人的日常饮食营养摄入量约占总能量的60%,两组比较差异无统计学意义(P=0.724)。采用重复测量方差分析,球形检验结果P<0.05,不符合球形检验,进行Greenhouse-Geisser 矫正后,结果表明观察组病人的饮食营养摄入情况优于对照组,组间效应、时间效应和交互效应均具有统计学意义(P<0.05)。见表2。

表2 两组病人日常饮食营养摄入量占总能量比例比较 单位:%
2.3 两组营养状况比较 两组病人干预前PG-SGA评分、BMI、TP、ALB 及PA 比较差异均无统计学意义(P>0.05),观察组干预后PG-SGA 评分、TP、ALB、PAB 均优于对照组(P<0.05)。见表3。
表3 两组病人的营养状况比较(±s)

表3 两组病人的营养状况比较(±s)
组别对照组观察组t 值P组别对照组观察组t 值P例数30 31 PG-SGA 评分干预前4.67±1.37 4.71±1.24-0.016 0.898干预后21.76±1.48 22.15±2.15-0.667 0.417 TP(g/L)干预前64.84±3.64 65.64±2.49-0.064 0.801干预后63.49±3.12 65.23±2.18-6.387 0.014干预后12.07±1.72 10.77±1.74 8.476 0.005 ALB(g/L)干预前40.89±2.63 40.83±2.54 0.008 0.931干预后38.63±1.47 39.62±2.01-4.829 0.032 BMI(kg/m2)干预前21.96±1.54 22.05±2.13-0.042 0.839 PAB(mg/L)干预前189.45±22.64 188.49±20.71 0.030 0.863干预后182.78±19.79 196.58±21.09-6.929 0.011
2.4 两组病人毒副反应发生情况比较 干预后两组病人均未发生4 级毒副反应,观察组病人放射性食管炎和骨髓抑制的发生情况明显低于对照组(P<0.05)。见表4。

表4 两组病人毒副反应发生情况比较 单位:例
2.5 两组病人生活质量比较 干预前,两组病人生活质量评分比较差异无统计学意义(P>0.05),干预后观察组病人躯体功能、情绪功能、认知功能及社会功能等方面均优于对照组(P<0.05)。见表5。
表5 两组病人生活质量评分比较(±s) 单位:分

表5 两组病人生活质量评分比较(±s) 单位:分
组别对照组观察组t 值P组别对照组观察组t 值P例数30 31躯体功能角色功能干预前79.30±5.74 78.52±5.22 0.311 0.579干预后80.57±4.56 83.71±3.57-9.014 0.004干预前67.33±5.57 68.26±4.75-0.487 0.488情绪功能认知功能干预前77.37±6.40 78.23±5.21-0.332 0.567干预后80.33±4.99 82.94±4.09-4.974 0.030干预前74.60±7.03 75.68±6.87-0.366 0.548干预后77.50±5.50 80.45±5.46-4.424 0.040干预前67.93±4.87 67.68±4.35 0.047 0.829干预后69.53±6.43 70.74±5.64-0.609 0.438社会功能干预后70.23±4.65 75.87±7.89-11.432<0.001
3 讨论
食管癌是我国消化道常见的恶性肿瘤之一,发病率及死亡率相对较高[10]。临床上多表现为进行性吞咽困难,多数病人就诊时已是中晚期,同步放化疗成为中晚期食管癌病人的标准治疗方案[5]。就诊时,食管癌病人多伴有吞咽困难、体重下降等症状,同步放化疗的进行,引起各种消化道反应,如放射性食管炎等,进一步降低治疗的耐受性,有可能延缓或中断治疗,影响治疗效果。研究证实,营养不良是食管癌病人预后不良的独立危险因素[11]。肿瘤营养治疗专家共识及国内外相关指南均推荐对于恶性肿瘤营养不良的病人实行营养干预治疗[12-14]。有效的营养干预治疗不仅可以改善病人自身的恶病质状态,提高生活质量,而且具有提高肿瘤治疗疗效和降低相关治疗毒副反应的作用[15]。系统营养支持管理是根据病人入院时及住院期间饮食摄入量、饮食结构和状态制定标准化、个性化、动态化的营养支持管理模式。首先通过建立营养支持干预管理小组,针对每位病人既往和现阶段饮食摄入情况建立个人营养管理档案,通过营养不良筛查工具和营养饮食干预原则,为食管癌病人提供全面、系统化的饮食指导意见和干预治疗方案,并根据病人治疗过程中的情况及时、动态化地调整治疗策略,最终达到目标营养干预和支持的效果。
本研究结果显示,病人就诊时其饮食营养摄入量均出现显著下降,干预前约占人体总需求能量的60%[正常人体需求量100~120 kJ/(kg•d)],且从第2 周开始,病人自我饮食摄入量均呈现下降趋势,尽管放疗后第5 周~第7 周观察组病人的饮食摄入量较对照组有所提高,但仍未能恢复到正常水平,由此证实,食管癌病人同步放化疗期间存在严重的营养不良[2-3]。
PG-SGA 是在主观全面评估基础上针对癌症病人营养不良的评估工具,且与营养不良呈正相关[16]。研究开始时两组PG-SGA 评分差异无统计学意义,至研究结束,两组病人PG-SGA 评分显著增高,观察组病人明显优于对照组,证实经过系统营养干预管理后,观察组病人的营养不良状况得到显著改善(P<0.01)。这与浦伟青等[16]的研究结果一致。
BMI 通常作为营养状况监测的敏感指标之一。本研究证实,干预后对照组病人BMI 呈现下降趋势,观察组BMI 有所升高,但差异无统计学意义(P>0.05)。TP、ALB、PAB 等生化指标常作为临床评价病人营养状况的客观指标,可从不同方面反映病人的营养状况。至研究结束时,观察组病人上述3 项数值均高于对照组(P<0.05),尤以PAB 指标的改善情况最为明显(P<0.01)。主要因为PAB 在血液中的半衰期较短,对于评估营养不良的敏感性要优于TP 和ALB,且PAB 对于评估病人近期营养状况的优势更为突出[17]。其原因为在同步放化疗期间动态,实时了解病人营养指标数值变化,对食管癌病人通过口服、肠内和肠胃外营养等共同干预措施,可以使病人在治疗期间应对各种不良反应,以维持更好的营养状态,避免发生营养消耗而出现体重及营养相关指标的下降。
在毒副反应方面,观察组病人放射性食管炎、骨髓抑制发生情况均低于对照组(P<0.05)。由此证实,营养状况更好的病人在同步放化疗期间其毒副反应的严重程度及发生率更低,与牛兵等[18]的研究结果相一致。
生活质量方面,干预后观察组病人在躯体功能、情绪功能、认知功能及社会功能等方面的改善效果均优于对照组(P<0.05),特别是在躯体功能及社会支持等方面。食管癌病人常因进食困难、体重下降及同步放化疗所带来的毒副反应而产生抑郁、焦虑、恐惧等负面情绪,长此以往,导致病人免疫力持续下降而出现肿瘤进展[19]。而本研究通过营养支持干预管理可以改善病人的生活质量,从而达到提高病人免疫力的效果。
4 小结
系统化营养支持管理要求医、护、患共同参与,给予病人系统、全面、科学的营养健康宣教和支持干预。本研究结果表明,系统营养支持管理可以改善食管癌同步放化疗病人的营养状况,降低放射性食管炎和骨髓抑制的严重程度和发生率,改善生活质量。然而,本研究干预方法主要集中在住院病人的营养管理,对于出院后病人的营养管理该如何进行,仍需进一步探索和总结。

