血流感染耐碳青霉烯类肺炎克雷伯菌患者的死亡危险因素分析
卞秀娟, 包志瑶, 陈 虹, 承璐潇, 石宝平
(1. 上海市宝山区仁和医院呼吸与危重症医学科,上海 200431;2. 上海交通大学医学院附属瑞金医院呼吸与危重症医学科,上海 200025)
肺炎克雷伯菌是院内感染的常见病原菌,其感染包括肺炎、 腹腔内感染、 尿路感染和血流感染(bloodstream infections)。 近年来,耐碳青霉烯类肺炎克雷伯菌(Carbapenem-resistant Klebsiella pneumonia, CRKP)患病率呈上升趋势,因其死亡率高,目前仍在研究针对CRKP 感染的最佳治疗方法。因此了解CRKP 血流感染患者的临床特征及死亡危险因素,对识别高危患者、改善其临床结局非常有价值。本研究旨在探讨CRKP 血流感染患者的临床特征和感染后30 d 内死亡的危险因素, 为临床防治提供一定的依据。
对象与方法
一、研究对象
回顾性地从电子病历中收集2017 年1 月至2019 年7 月期间在上海交通大学医学院附属瑞金医院住院的血流感染CRKP 患者资料,共93 例。 排除合并其他细菌血培养阳性患者,本研究纳入74 例,年龄17~93 岁,其中男性 57 例(77.0%)。 纳入标准:血培养CRKP 为阳性,同时诊断为血流感染。 排除标准:血培养合并检测其他菌群感染者,病历信息缺失者。
二、方法
自行设计表格收集以下信息。 ①人口学特征:性别、年龄;②住院信息:出入院时间、入住重症监护病房(intensive care unit, ICU)时间;③合并基础疾病:结构性肺病(慢性阻塞性肺疾病、间质性肺疾病)、心血管疾病、糖尿病、慢性肾脏疾病、脑血管疾病、 血液系统疾病; ④侵袭性操作:3 个月内手术史、中心静脉置管、机械通气;⑤临床表现:急性生理学与慢性健康状况评价Ⅱ (acute physiology and chronic health evaluationⅡ,APACHE Ⅱ)评分、感染时降钙素原和血清钠水平、感染性休克、呼吸机相关性肺炎(ventilator-associated pneumonia,VAP)、合并感染的其他部位、抗菌药物治疗时长和疾病结局。
三、统计分析
应用 SPSS 23.0 软件进行数据分析。 符合正态分布的计量资料以表示,2 组间比较采用t 检验;不符合正态分布的计量资料以中位数(四分位数间距)[M(Q1,Q3)]表示,采用Mann-Whitney U 检验;计数资料以例(%)表示,组间比较采用χ2检验。单因素分析中P<0.1 的变量纳入多元Logistic 回归分析,绘制受试者工作特征(receiver operator characteristic, ROC)曲线评价 Logistic 回归模型的诊断价值。 P<0.05 为差异有统计学意义。
结 果
一、一般资料
CRKP 血流感染分布于医院各科室,居首位的为 ICU, 包括综合性 ICU 和 ICU 专科, 共 51 例(68.9%),其次为烧伤科 12 例(16.2%),血液科 7 例(9.5%)。
二、临床资料
比较常见的基础疾病是心血管疾病(18 例,占24.3%)、糖尿病(13 例,占 17.6%)、慢性肾脏疾病(12 例, 占 16.2%)、 血液系统疾病 (11 例,占14.9%)。 3 个月手术史 49 例(66.2%),其中胃肠外科手术最常见,82.4%的患者有中心静脉置管。常见合并感染部位依次是下呼吸道(63 例,占85.1%)、手术部位(42 例,占 56.8%)、深静脉导管(37 例,占50.0%)、尿路(20 例,占 27.0%)。ICU 入住患者比例高(68.9%)。 CRKP 血流感染期间,感染性休克51 例(68.9%),高钠血症 47 例(63.5%),70.3%的患者出现 VAP,其中晚发 VAP 32 例(43.2%),早发 VAP 20 例(27.0%)。 死亡 41 例(55.4%),治疗不足 72 h死亡15 例。
三、CRKP 血流感染的死亡危险因素分析
与生存组相比,死亡组合并糖尿病、肾脏疾病、感染性休克、 晚发VAP 的比例更高 (均P<0.05),APACHE Ⅱ评分、感染时降钙素原水平也更高(均P<0.05)。 生存组手术部位感染和治疗超过72 h 的比例较高(P<0.05)。而年龄、性别、其他合并疾病、C 反应蛋白(C-reactive protein, CRP)、入住 ICU、下呼吸道感染、尿路感染及深静脉导管感染等差异无统计学意义(见表1)。
表1 CRKP 血流感染患者 30 d 死亡危险因素(单因素)分析[n(%)//M(Q1,Q3)]
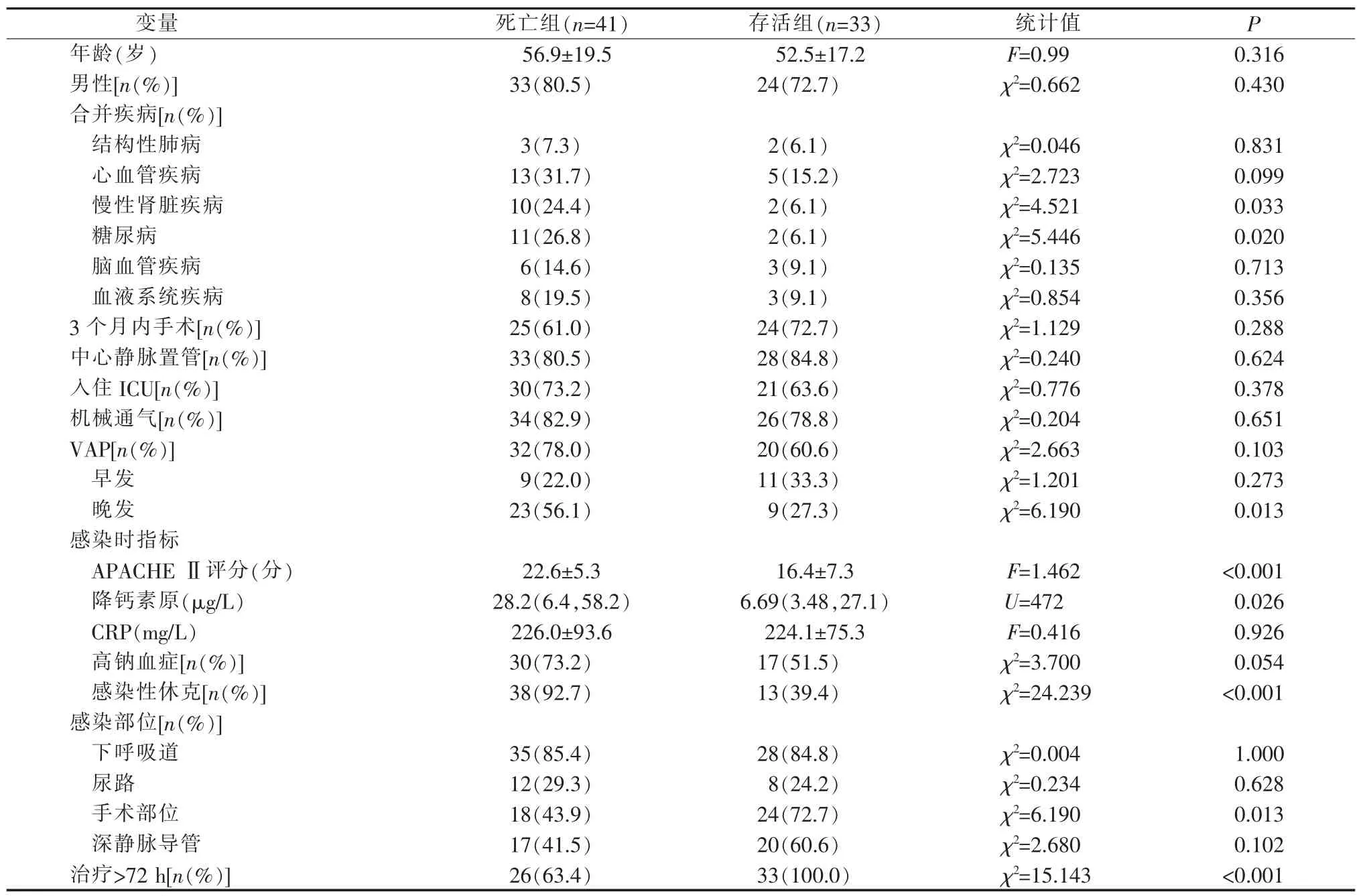
表1 CRKP 血流感染患者 30 d 死亡危险因素(单因素)分析[n(%)//M(Q1,Q3)]
VAP:呼吸机相关性肺炎
变量 死亡组(n=41) 存活组(n=33) 统计值 P年龄(岁) 56.9±19.5 52.5±17.2 F=0.99 0.316男性[n(%)]33(80.5) 24(72.7) χ2=0.662 0.430合并疾病[n(%)]结构性肺病 3(7.3) 2(6.1) χ2=0.046 0.831心血管疾病 13(31.7) 5(15.2) χ2=2.723 0.099慢性肾脏疾病 10(24.4) 2(6.1) χ2=4.521 0.033糖尿病 11(26.8) 2(6.1) χ2=5.446 0.020脑血管疾病 6(14.6) 3(9.1) χ2=0.135 0.713血液系统疾病 8(19.5) 3(9.1) χ2=0.854 0.356 3 个月内手术[n(%)]25(61.0) 24(72.7) χ2=1.129 0.288中心静脉置管[n(%)]33(80.5) 28(84.8) χ2=0.240 0.624入住 ICU[n(%)]30(73.2) 21(63.6) χ2=0.776 0.378机械通气[n(%)]34(82.9) 26(78.8) χ2=0.204 0.651 VAP[n(%)]32(78.0) 20(60.6) χ2=2.663 0.103早发 9(22.0) 11(33.3) χ2=1.201 0.273晚发 23(56.1) 9(27.3) χ2=6.190 0.013感染时指标APACHE Ⅱ评分(分) 22.6±5.3 16.4±7.3 F=1.462 <0.001降钙素原(μg/L) 28.2(6.4,58.2) 6.69(3.48,27.1) U=472 0.026 CRP(mg/L) 226.0±93.6 224.1±75.3 F=0.416 0.926高钠血症[n(%)]30(73.2) 17(51.5) χ2=3.700 0.054感染性休克[n(%)]38(92.7) 13(39.4) χ2=24.239 <0.001感染部位[n(%)]下呼吸道 35(85.4) 28(84.8) χ2=0.004 1.000尿路 12(29.3) 8(24.2) χ2=0.234 0.628手术部位 18(43.9) 24(72.7) χ2=6.190 0.013深静脉导管 17(41.5) 20(60.6) χ2=2.680 0.102治疗>72 h[n(%)]26(63.4) 33(100.0) χ2=15.143 <0.001
将单因素分析中P<0.1 的变量纳入多元逻辑回归分析, 死亡的独立危险因素是APACHEⅡ评分≥16.5 分[优势比(odds ratio,OR)=1.118, 95%置信区间 (confidence interval,CI):1.012~1.236, P=0.029]、 感 染 性 休 克 (OR=12.52,95%CI:3.002 ~52.227,P=0.001),评分每增加 1 分,死亡风险增加11.8%。 有感染性休克的死亡风险是无感染性休克患者的12.52 倍(见表2)。
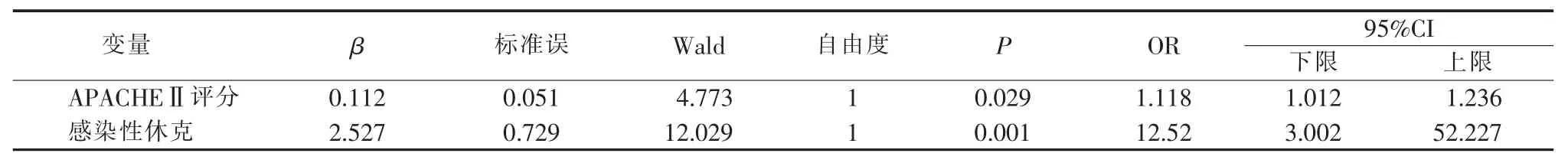
表2 CRKP 血流感染患者死亡危险因素多元Logistic 回归分析
以APACHEⅡ评分≥16.5 分为临界值,ROC曲线下面积0.779,差异有统计学意义(P<0.001),灵敏度为85.4%,特异度为63.6%(见图1)。 以感染时APACHEⅡ评分、感染性休克构建预测CRKP 血流感染30 d 死亡的ROC 曲线,最终,得到的Logistic 模型具有统计学意义(χ2=31.255,P<0.001)。 该模型预测死亡的ROC 曲线下面积是0.854 (95%CI:0.761~0.947)。 能够正确分类 79.7%的研究对象。 模型的灵敏度为92.7%,特异度为63.6%(见图2)。

图1 APACHE Ⅱ评分预测患者30 d 内死亡的ROC 曲线
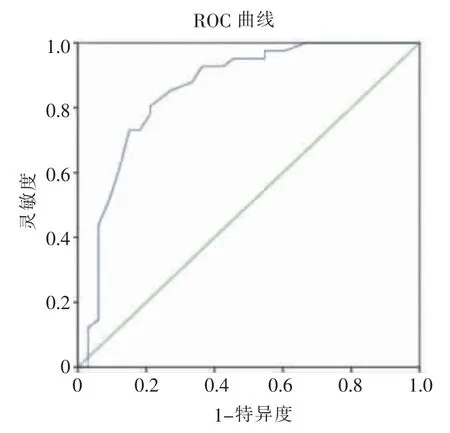
图2 APACHEⅡ评分和感染性休克预测CRKP血流感染患者死亡的ROC 曲线
讨 论
近年来CRKP 的患病率呈上升趋势,据全国细菌耐药监测网数据显示,肺炎克雷伯菌对亚胺培南和美罗培南的耐药率分别从2005 年的3.0%和2.9%上升到了 2020 年的 23.2%和 24.2%[1]。 在上海,肺炎克雷伯菌对亚胺培南和美罗培南的耐药率分别为26.6%和27.2%[2],CRKP 引起血流感染患者的死亡率显著高于肺炎克雷伯菌引起的血流感染[3-5],其死亡率为 46.8%~66.3%[4,6-8],严重威胁患者生命健康, 大大增加医疗费用。 本研究对74 例CRKP 血流感染患者的回顾性观察发现,死亡率为
55.4%。 CRKP 血流感染分布于医院各科室,居首位的为ICU(包括综合性ICU 和ICU 专科),说明ICU是CRKP 血流感染的重灾区。 ICU 中的患者情况危急, 多伴有严重的基础疾病或经历了较大的手术,接受多种侵袭性诊疗操作,需要使用各种广谱抗菌药物和生命支持系统进行治疗。除了ICU,CRKP 血流感染在烧伤科和血液科也常见,血液科住院患者多为血液系统恶性肿瘤。 潜在的血液系统恶性肿瘤、强化化疗、中性粒细胞减少、胃肠道黏膜炎和住院时间延长都是有利于CRKP 传播和感染的条件。烧伤科患者皮肤黏膜受损,有利于细菌通过屏障进入血流,增加血流感染的概率。
许多因素会影响患者的预后,包括个体危险因素、疾病严重程度、病原体特征和抗菌治疗效果。国内外的研究显示严重的基础疾病如肾脏疾病、肝脏疾病、恶性肿瘤等,是CRKP 感染和死亡的危险因素。糖尿病患者肺炎克雷伯菌血流感染后的临床症状较非糖尿病患者严重[9],易出现严重低蛋白血症和严重脓毒症及休克, 死亡率较高。 血液肿瘤是CRKP 血流感染死亡的重大危险因素,化疗或放疗后严重的中性粒细胞减少可能导致患者免疫功能低下,28 d 全因死亡率可高达 77.3%[10-11]。 较高的肌酐水平是CRKP 感染患者院内死亡率的预测因子[12]。本研究也发现CRKP 血流感染死亡组合并症比例更高,主要是糖尿病和肾脏疾病,慢性肾脏疾病肌酐升高,限制了抗菌药物的使用,并且由于肾功能受损需要减少抗菌药物剂量, 导致治疗不充分。同时,肾功能差的患者细菌毒素清除率降低,导致这些患者病情更加危急。这些都说明了基础疾病对患者的预后影响很大。
本研究发现CRKP 血流感染死亡组降钙素原水平更高,机械通气比例高,VAP 发生率高,其中晚发VAP 更多见,而生存组以早发VAP 为主。 降钙素原反映了细菌感染的严重程度[13]。 多项研究显示机械通气是CRKP 感染的危险因素[3],也是CRKP血流感染患者死亡的危险因素[4]。 手术史是CRKP感染的独立危险因素[3],本研究显示56.8%的患者合并有手术部位感染,侵入性操作产生的身体屏障损害导致CRKP 血流感染的机会更高。而生存组手术部位感染比例更高,与生存组手术干预比例高有关。 必要的手术干预虽然增加感染风险,但对于改善预后可能是有利的。临床应采取有效措施加强院感防控,以免耐药菌株的出现和扩散。此外,生存组接受治疗率更高,Falcone 等[14]研究表明,适当抗菌药物治疗的时间是 CRKP 血流感染患者30 d 死亡率的独立预测因素, 应在收集血培养后 24 h 内开始适当的抗菌药物治疗,有利于降低CRKP 感染的死亡率。
本研究发现高APACHE Ⅱ评分、感染性休克为CRKP 血流感染患者死亡的独立危险因素。APACHEⅡ评分反映患者基础情况,是评估病情严重程度的重要指标。 对APACHEⅡ评分ROC 曲线的最佳灵敏度和特异度分析显示,APACHEⅡ评分≥16.5 分患者死亡的危险性增加, 分值越高,死亡风险越大,这与既往研究结果[4,15]相似。 国外学者还发现微生物根除>7 d、较低的血小板计数和较高的快速皮塔菌血症评分为CRKP 血流感染患者30 d死亡的危险因素[6]。 本研究中生存组微生物根除资料不全,未行统计分析。 感染性休克被认为是病死率上升的重要原因[16-18],与本研究相符。 所有这些结果都支持CRKP 血流感染患者疾病严重程度对其结局的预测价值。
综上所述,高APACHEⅡ评分和感染性休克是CRKP 血流感染患者死亡的危险因素,早期识别死亡危险因素, 积极改善患者的基础状况, 以降低CRKP 血流感染的死亡率。

