外周血Treg、Th17水平与脓毒症患儿病情及预后结局的相关性分析
王国峰 尚云 杜艳红 石太新
(1.鹤壁爱民医院儿科,河南 鹤壁 458030;2.新乡医学院第一附属医院儿科,河南 新乡 453100;3.鹤壁市人民医院儿科,河南 鹤壁 458030)
脓毒症是严重感染、创伤、烧伤、休克、外科手术后常见的并发症,儿童是脓毒症的常见感染人群,可以在短时间内引发心、肺等脏器功能异常,同时引发不良预后发生。近年来研究显示,T细胞因子在脓毒症发展过程中具有重要意义,是导致机体炎症反应持续加重,进而引发多功能脏器衰竭的重要原因[1]。
辅助性T细胞17(Helper T cell 17,Th17)是淋巴细胞促炎因子,可以诱导肿瘤坏死因子和白介素激活,加重相关炎性反应;调节性T细胞(Regulatory T cell,Treg)的表达可以影响机体对病原体的清除能力,导致病原体清除能力下降,间接导致病菌微生物的增殖和扩散。为进一步确认T细胞因子对脓毒症患儿病情发展及预后结局的影响,特进行本实验研究。
1 资料与方法
1.1 一般资料
选取鹤壁市爱民医院儿科2019年1月至2020年9月期间收治的120例脓毒症患儿,分为脓毒症组60例,其中男33例,女27例,平均年龄4.56±1.11岁;脓毒症休克组60例,男34例,女26例,平均年龄4.10±1.36岁;以及同期进行健康体检正常儿童50例,男32例,女18例,平均年龄4.56±1.57岁。
纳入标准:所有患儿均符合脓毒症、脓毒性休克诊断标准[2];经我院医院伦理委员会批准,患儿家属签订知情同意书。排除标准:健康儿童近五个月内有明显感染史;合并有心、肾、肺等功能障碍或相关慢性疾病患儿。三组患儿一般资料比较无统计学意义(P>0.05)。
1.2 方法和观察指标
分别于患儿确诊入院接受治疗时 采取三组儿童清晨8 h空腹静脉血5 mL,采用离心机,设置1000 r•min-1,离心10 min。取上清液后采用流式细胞仪(美国BD公司FACS calibur型)检测患儿Treg、Th17水平,对比三组患儿Treg、Th17水平,并采用受试-工作者曲线(Receiver operating characteristic curve,ROC)曲线判断其水平与脓毒性患儿病情的相关性,对比曲线下面积(Area under the cure,AUC)和特异性曲线相关参数,并患儿依据不同预后情况分为存活组80例、死亡组40例,分析不同预后结局患儿的Treg、Th17水平进行对比分析。
1.3 统计学方法
采用SPSS26.0对数据新型统计学分析,符合正态分布的计量资料(不同预后结局Treg、Th17水平)以(D)表示,两组间比较采用t检验,(三组Treg、Th17水平)多组用F检验,计数资料以例数或百分比表示,采用χ2检验,并采ROC曲线判断Treg、Th17水平与脓毒性患儿病情的相关性,对比曲线下面积(AUC)和特异性等曲线相关参数。
2 结果
2.1 三组儿童的单因素水平比较
脓毒症组的Treg、Th17水平高于对照组,脓毒症休克组的Treg、Th17水平高于脓毒症组(P<0.05)。详见表1。
表1 三组儿童调节性T细胞、辅助性T细胞17水平比较(D)

表1 三组儿童调节性T细胞、辅助性T细胞17水平比较(D)
注:与对照组相比,*P<0.05;与脓毒症组相比,#P<0.05。
2.2 三组患儿的ROC曲线分析
ROC分析结果显示,Treg曲线下面积为0.729,Th17曲线下面积为0.785,与脓毒症病情程度密切相关,诊断价值较佳。如图1所示,且详见表2。

图1 Treg、Th17水平与脓毒症关系的ROC曲线图

表2 Treg、Th17水平ROC曲线分析
2.3 不同预后结局患儿的Treg、Th17水平比较
依据不同预后情况分为存活组80例、死亡组40例(其中脓毒症组存活50例,死亡10例,脓毒症休克组存活30例,死亡30例),死亡组患儿的Treg、Th17水平明显高于存活组(P<0.05)。详见表3。
表3 不同预后结局患儿的Treg、Th17水平比较(D)
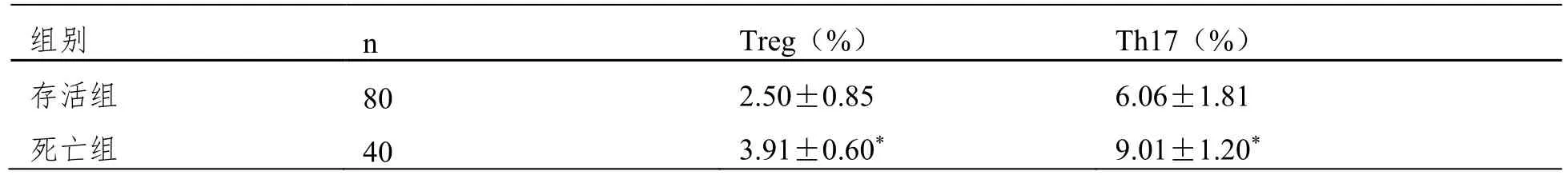
表3 不同预后结局患儿的Treg、Th17水平比较(D)
注:同存活组比较,*P<0.05。
3 讨论
Treg、Th17作为常见的T细胞因子,对机体免疫耐受以及免疫平衡具有重要意义。本研究中对照组的Treg、Th17水平低于脓毒症组,且脓毒症组Treg、Th17水平低于脓毒症休克组,说明调节性T细胞、辅助性T细胞17水平异常与脓毒症关系密切。
调节性T细胞是一组具有免疫负调控能力的T细胞亚群,对机体免疫耐受以及免疫平衡具有重要意义,通过诱导效应性T细胞凋亡,下调树突状细胞表面共刺激因子表达,加剧T细胞平衡紊乱,进而抑制机体对病原体的清除能力,加重机体感染发展[4];辅助性T细胞17作为促炎性相关因子,可以诱导机体炎症信号通路激活,促进产生大量前细胞炎症因子参与机体炎症反应以及免疫应答,从而有效清除细胞外病原体[5]。
随着脓毒症患儿病情的持续发展,刺激机体对外来病原物的代谢性反应,增强抗感染能力,提高病原清除能力,改善辅助性T细胞17因子水平,与此同时,脓毒症患儿病情的持续性发展会刺激机体T淋巴细胞群的紊乱,引发免疫调节的失衡,进而刺激调节性T细胞的异常分泌。经ROC曲线分析,调节性T细胞、辅助性T细胞17曲线面积分别为0.729,0.785,表明Treg、Th17水平与脓毒症患儿病情发展有较高的特异性(89.1%,73.6%)与灵敏度(78.3%,75%),具有较高的诊断价值,可以通过监控Treg、Th17水平的变化评估脓毒症患儿的病情发展。
本研究中,不同患儿的预后结局Treg、Th17水平比较,死亡组Treg、Th17水平均高于存活组,表明随着患儿机体免疫细胞紊乱以及免疫调节功能的持续下降,会加重脓毒症患儿的病情严重程度,进而引发多脏器功能衰竭,导致患儿死亡。
综上所述,Treg、Th17可以作为评估脓毒症患儿病情发展的依据,随着病情的持续加重,同时会影响患儿的预后结局。

