二孩孕妇Rh 血型抗原及不规则抗体检测的临床意义分析
符小玲,赵兴丹,翁艾罕,李素皎,王雪玉,杨凯年
(1.海南省妇女儿童医学中心输血科,海南 海口 570311;2.临泽县人民医院,甘肃 张掖 734200)
人类的红细胞血型系统中,除ABO 血型系统外,Rh 血型系统最为复杂,与临床密切相关的Rh 血型抗原主要有5 个,分别是D、E、C、c、e,其中D 抗原性最强,还存在弱D 和部分D 等变异体。随着二胎政策的全面放开,多次妊娠孕妇及既往有不明原因流产史的孕妇,在妊娠过程中因胎儿与母亲的Rh血型抗原不同,胎儿的红细胞可以通过胎盘进入母体,刺激母体产生相应的Rh 血型抗体,该免疫性抗体可引起Rh 新生儿溶血病(Rh-HDN),临床症状表现为新生儿贫血、胎儿水肿、黄疸,严重时出现核黄疸等,且临床症状严重程度与血型抗体数量、效价、胎儿致敏情况和胎儿代偿能力密切相关[1],严重者可致死胎。根据文献报道[2-4],能够引起Rh-HDN的血型抗体不仅是抗-D,而且抗-E、抗-C,抗Ec 等抗体也能引起新生儿溶血病。因此,孕妇在孕期进行产检过程中,对其进行Rh 血型5 个抗原的常规检测和不规则抗体筛查,并动态监测Rh 血型抗体的效价,对Rh-HDN 的预防和诊治有重要的意义。本研究通过对二孩孕妇Rh 血型抗原分型、不规则抗体检测和特异性鉴定、抗体效价的测定、新生儿溶血病的检测,探讨Rh 血型抗原表型的分布和抗体与新生儿溶血病的关系,为临床早期诊断和治疗提供实验依据。
1 资料与方法
1.1 研究对象
选取2020 年1 月~2021 年1 月在我院产科门诊进行产检无输血史的二孩孕妇500 例作为研究组,年龄在25~45 岁,平均年龄(33.0±3.6)岁,孕周28~40 周,妊娠次数2~4 次。另随机选取同期产检无输血史的首次妊娠孕妇500 例作为对照组,年龄在20~40 岁,平均年龄(25.0±3.6)岁,孕 周28~40 周。
1.2 试剂和仪器
IgM 抗-D 抗血清(上海润普生物技术有限公司);IgM 抗-E、抗-C、抗-c、抗-e 抗血清、抗人球蛋白检测试剂、不规则抗体筛查细胞、2-Me(2-巯基乙醇)试剂(均由上海血液生物医药有限责任公司提供);抗体特异性鉴定细胞(北京汉泰旭和生物科技有限公司);微柱凝胶卡[美国达亚美(DiaMed)有限责任公司];血清免疫学离心机KA-2200(日本久保田有限公司);卡式离心机ID-Centrifuge 12 S Ⅲ和孵育器ID-Incubator 37 SI[美国达亚美(DiaMed)有限责任公司]。
1.3 实验方法
Rh 血型5 个抗原的分型采用试管法、不规则抗体的检测及特异性鉴定试验,新生儿溶血病三项试验均采用微柱凝胶法,Rh 血型抗体效价测定采用试管法,所有实验步骤严格按照标准操作规程进行操作[5],并按照试剂盒说明书进行加样和记录实验结果。
1.4 统计学处理
相关数据通过SPSS 20.0 统计学软件进行处理,计数资料表示为n(%),通过卡方检验或者Fisher's 精确检验比较组间数据的差异,以P<0.05 为差异有统计学意义。
2 结果
2.1 二孩孕妇和初次妊娠孕妇Rh血型表型的分布
研究组500 例二孩孕妇中,共有12 种Rh 血型表 型,分别为:CCDee(152 例,30.4%),CcDEe(136 例,27.2%),CcDee(84 例,16.8%),ccDEE(30 例,6%),ccDee(31 例,6.2%),CCDEe(14 例,2.8%),ccDEe(9 例,1.8%),ccdee(18 例,3.6%),CCDEE(2 例,0.4%),CcdEe(12 例,2.4%),Ccdee(6 例,1.2%),CCdee(6 例,1.2%),其中RhD 阴性的二孩孕妇共42 例,比例为8.4%。对照组500 例初次妊娠孕妇,共有11 种Rh 血型表型,分别为:CCDee(144 例,28.8%),CcDEe(138 例,27.6%),CcDee(90 例,18%),ccDEE(42 例,8.4%),ccDee(28 例,5.6%),CCDEe(10 例,2%),ccDEe(8 例,1.6%),ccdee(19 例,3.8%),CCDEE(1 例,0.2%),CcdEe(11 例,2.2%),Ccdee(9 例,1.8%),其 中RhD 阴性的初次妊娠孕妇共39 例,比例为7.8%。见表1。
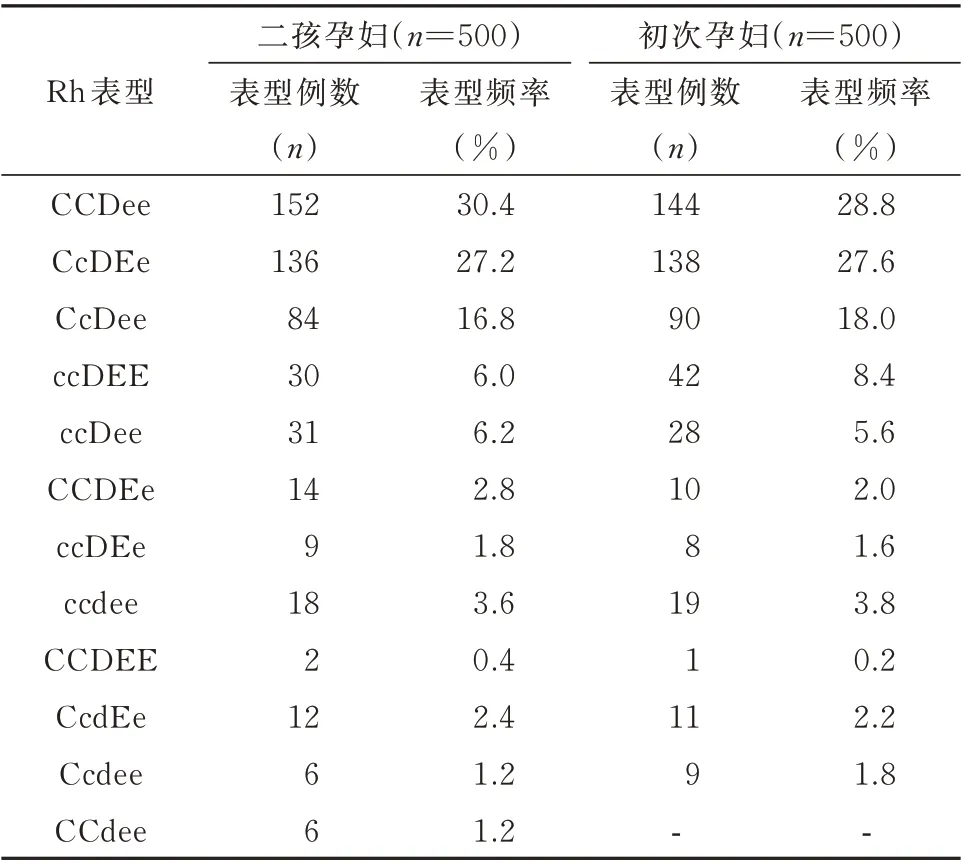
表1 二孩孕妇和初次妊娠孕妇Rh 血型表型的分布情况Tab 1 Distribution of Rh blood group of women with first pregnancy and second pregnancy.
2.2 二孩孕妇和初次妊娠孕妇不规则抗体检测阳性率
研究组500 例二孩孕妇不规则抗体检测阳性的共20 例,阳性率为4.0%;对照组500 例初次妊娠孕妇不规则抗体检测的阳性率为0,与二孩孕妇不规则抗体阳性率比较,差别有统计学意义(x2=20.40,P<0.05)。
2.3 RhD 阴性的孕妇不规则抗体检测阳性率
研究组42 例RhD 阴性二孩孕妇中,有7 例不规则抗体检测阳性,阳性率为16.7%;对照组39 例RhD 阴性初次妊娠孕妇未发现不规则抗体检测阳性,阳性率为0%,RhD 阴性的二孩孕妇和初次妊娠孕妇的不规则抗体阳性率比较,差异有统计学意义(P<0.05)。
2.4 二孩孕妇Rh 不规则抗体特异性分布
研究组500 例二孩孕妇中,共有20 例检出Rh血型不规则抗体,抗体的特异性分布为:抗-E 1.8%(9/500),抗-D 1.4%(7/500),抗-C 0.4%(2/500),抗-Ec 0.4%(2/500),未发现抗-c 抗体。见表2。
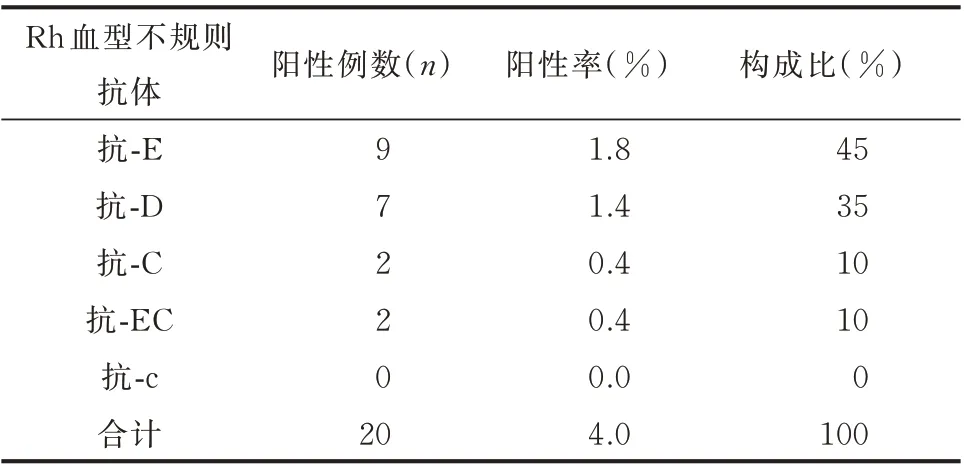
表2 二孩孕妇Rh 血型不规则抗体特异性分布Tab 2 Distribution of the specificity of Rh blood group irregular antibodies in pregnant women with a second pregnancy
2.5 二孩孕妇不规则抗体特异性与其分娩的新生儿发生溶血病的关系
研究组20 例二孩孕妇不规则抗体筛查阳性,其中有10 例分娩的新生儿发生Rh-HDN,其中IgG 抗-D 3 例,IgG 抗-E 6 例,IgG 抗-C 1 例。产妇Rh 血型、孕产史、新生儿Rh 血型、抗体特异性及效价,新生儿溶血病的血清学检测结果见表3。
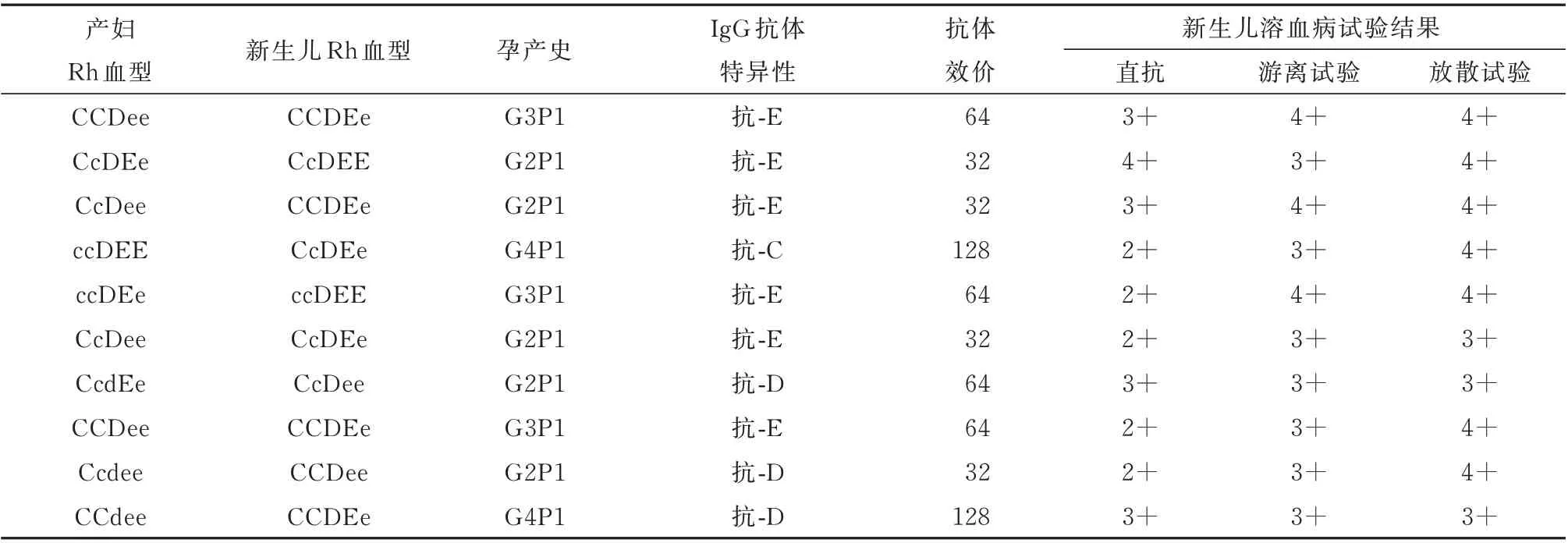
表3 产妇及新生儿Rh 血型、孕产史、IgG 抗体特异性,抗体效价及新生儿溶血试验结果Tab 3 Rh blood group,pregnancy history,specificity of IgG antibody,antibody titer and outcome of hemolysis test of new born
2.6 10 例新生儿溶血病患儿的治疗情况
跟踪10 例发生Rh-HDN 的患儿,均出现不同程度的贫血、黄疸等症状,其中5 例早产儿,5 例足月儿,根据患儿的血红蛋白值和黄疸指数,接受相应的治疗方案,如光疗、输血、换血、注射丙种球蛋白等,最后10 例患儿预后良好,顺利出院。见表4。
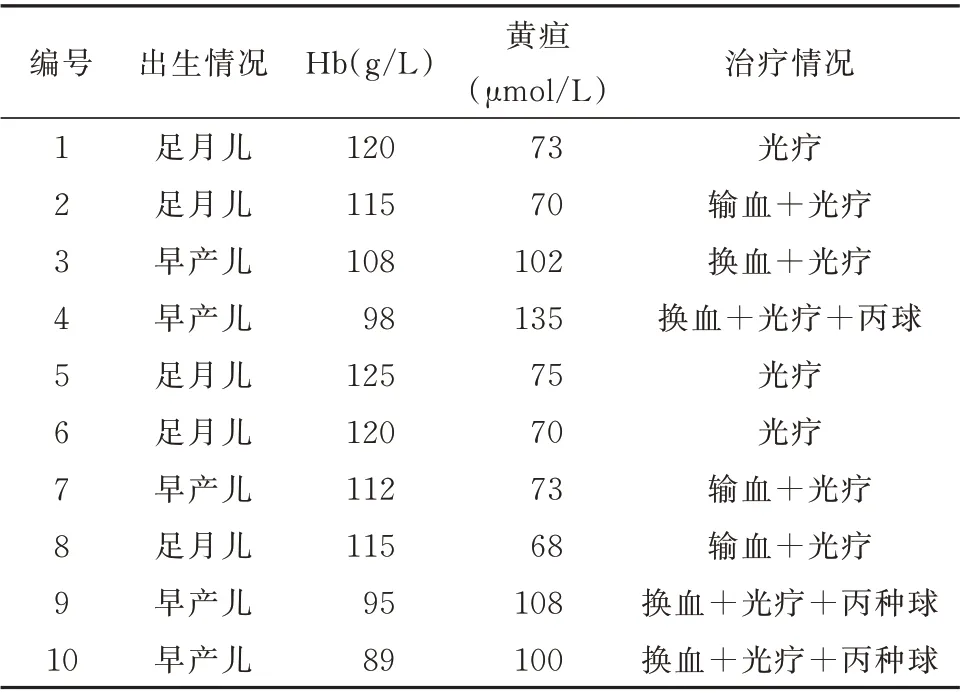
表4 10例发生Rh-HDN 患儿的血红蛋白、黄疸指数及治疗情况Tab 4 Hemoglobin,jaundice index,and therapies of 10 cases of hemolytic disease of the newborn
3 讨论
人类红细胞血型系统有30 多种,抗原数量有300 多个,在我国,临床上仅是将ABO 和RhD 血型抗原作为常规的检测,但是随着血型血清学检测技术的发展,临床上发现其它免疫原性较强的血型抗原,如Rh 血型系统的D、E、C、c、e 抗原也是常见的免疫原性较强的抗原,因输血或者妊娠免疫刺激后可产生相应的免疫性抗体。根据文献报道[4,6],Rh血型系统的抗-E、抗-C、抗-Ec 等IgG 类抗体可与相应的抗原结合发生免疫反应,临床上出现免疫性溶血反应和新生儿溶血病的临床症状,且Rh-HDN 的严重程度与同种抗体的效价有很大关系[7,8]。Rh-HDN 是孕妇在输血或者妊娠过程中受到自身缺乏的Rh 血型抗原的免疫刺激后产生相应的Rh 免疫性抗体,这些IgG 类抗体通过胎盘进入胎儿体内,与胎儿的红细胞结合引起胎儿或者新生儿的红细胞破坏,从而出现溶血的症状。因此,在临床工作中,关注孕妇的妊娠史(包括流产史)、输血史,在产检过程中对孕妇进行Rh 血型5 个抗原的检测及不规则抗体的筛查,并动态监测孕妇体内Rh 血型抗体的效价非常有必要。
本研究对二孩孕妇和初次妊娠孕妇的Rh 血型5 个抗原检测,发现研究组500 例二孩孕妇中共有12 种Rh 表型,RhD 阴性共42 例;对照组500 例初次妊 娠 孕 妇 中 共 有11 种Rh 表 型,RhD 阴 性 共39 例,两组孕妇的Rh 抗原表型的分布差异不大。二孩孕妇和初次妊娠孕妇的不规则抗体检测阳性率分别为4.0%和0%,两组数据的差异有统计学意义(P<0.05),该结果与祝丽丽等[9]报道的结果相似,表明孕妇随着妊娠免疫刺激次数的增加,不规则抗体产生的概率和风险也会增加。42 例RhD 阴性的二孩孕妇中,有7 例不规则抗体检测阳性,阳性率为16.7%(2/12),39 例RhD 阴性的初次妊娠孕妇中未检出不规则抗体,两组数据比较差异具有统计学意义(P<0.05),提示RhD 阴性的多次妊娠孕妇有一定比例产生抗-D 抗体,与卢春柳等[10]报道多次妊娠刺激可以增加抗-D 抗体产生的风险的观点相似。不规则抗体阳性的二孩孕妇分娩的新生儿共有10 例发生Rh 新生儿溶血病,发病概率为2%(10/500),而初次妊娠孕妇分娩的新生儿未发现有Rh-HDN,提示有多次妊娠刺激是孕妇产生Rh 血型同种抗体的主要风险因素,Rh 血型抗体与Rh-HDN 的发生有较大关系。临床应该给予重视并对有妊娠史的孕妇进行Rh 血型抗原分型和不规则抗体检测。本研究跟踪20 例不规则抗体阳性的二孩孕妇,其中有10 例产妇的新生儿出现新生儿溶血病症状,新生儿溶血病检测的结果显示Rh-HDN,且患儿红细胞上致敏的抗体跟母体的抗体相同,这10 例产妇孕期的Rh 抗体效价均大于32;而另外10 例二孩孕妇孕期的Rh 同种抗体的效价均小于32,分娩的新生儿均未发生HDN,提示新生儿是否发生溶血病与孕妇的孕产史、抗体的数量、效价、胎儿致敏的情况及代偿能力有很大关系,国内的文献[11,12]报道也说明Rh 血型抗体的效价与Rh-HDN 发生的严重程度密切相关,提示临床应重视孕妇孕期不规则抗体的检测和抗体性质的鉴定,并对Rh 血型抗体效价进行测定,为临床Rh-HDN 的诊治提供实验室依据。本研究追踪的10 例Rh-HDN,抗-E 抗体6 例(60%),抗-D 抗 体3 例(30%),抗-C 抗 体1 例(10%),发现抗-E 抗体引起的新生儿溶血病比抗-D抗体多,可能的原因是我国汉族人群中E 抗原阴性频率远高于D 抗原阴性频率,且E 抗原的免疫原性在Rh 血型系统中仅次于D 抗原,与国内的文献[2,9,13]报道的结果相似,这些结果提醒临床不能只常规检测D 抗原,应该对Rh 血型系统的D、E、C、c、e 5 个抗原给予同样的重视,均需要进行常规检测,尤其是对于有多次妊娠史和流产史的孕妇,这些抗原的刺激容易产生相应的免疫性抗体而引起溶血性反应,因此,孕妇在产检过程中进行Rh 血型5 个抗原和不规则抗体的检测,对产前诊断及新生儿溶血病的防治具有重要的意义。
综上所述,二孩孕妇Rh 血型抗原表型分布与Rh 血型抗体的产生密切相关,且Rh 血型不规则抗体阳性的孕妇其分娩的新生儿发生Rh-HDN 的概率比较高,引起Rh-HDN 的抗体可以是单一抗体或者是联合抗体,如抗-D、抗-E、抗-C、或者抗-Ec 抗体,且抗体效价的高低与新生儿溶血病的严重程度有一定的关系。因此,临床医生应充分认识到随着妊娠次数的增加,孕妇产生不规则抗体的风险也会随之增加,需重视妊娠期二孩孕产妇Rh 血型5 个抗原和不规则抗体的检测,尽早发现Rh 血型不规则抗体并监测抗体的效价,必要时可进行宫内干预,对新生儿溶血病进行早期预防和治疗,提高新生儿出生质量。
作者贡献度说明:
符小玲负责文章的构思和设计,撰写论文,进行结果的分析与解释;赵兴丹、翁艾罕负责实验操作,对实验的可行性分析;李素皎、王雪玉负责数据收集与整理;杨凯年负责统计学处理,论文的修订。

