NBAS-APS干预模式对围术期三叉神经痛患者睡眠及抑郁情绪的影响
杨晓雅,董朝军,柯磊,郭春平
(沧州市人民医院疼痛科,河北 沧州 061000)
三叉神经痛(trigeminal neuralgia,TN)指局限在三叉神经支配区内因神经脱髓鞘病变引起的一种脑神经疾病,高发于48~59岁,女性患病率高于男性[1]。该病表现为阵发性或持续性疼痛,多数患者难以忍受,一般临床选用卡马西平缓解,若达到剂量未见缓解症状或引发不良反应,则结合临床考虑采用射频热凝等手术治疗。多数患者术前疼痛引发的应激反应,使之围术期常伴有恐惧、焦虑、抑郁情绪,并引发睡眠障碍,严重影响患者的生活质量及术后恢复[2-3]。因此,及时有效的疼痛护理服务,改善患者抑郁情绪及睡眠障碍症状是围术期护理工作的关键。以护士为基础、业务主任医师为督导的急性疼痛服务模式(nurse-based,anesthesiologist-supervised acute pain service,NBAS-APS)可使护士的临床作用得到充分发挥,有效提高疼痛服务质量[4]。本研究旨在探讨NBAS-APS干预模式对围术期三叉神经痛患者睡眠及抑郁情绪的影响。
1 资料与方法
1.1 一般资料
选取2018年10月至2019年10月沧州市人民医院100例拟行射频热凝术治疗三叉神经痛的患者为研究对象,根据护理方式不同分为研究组及对照组,每组各50例。研究组中,男性17例,女性33例;平均年龄(66.36±6.90)岁;平均病程(2.46±0.23)周。对照组中,男性18例,女性32例;平均年龄(67.86±8.22)岁;平均病程(2.50±0.21)周。本研究经院伦理委员会批准,患者及家属知情同意。两组患者一般资料比较,差异无统计学意义(P>0.05)。纳入标准:(1)符合原发性三叉神经痛的诊断标准;(2)对卡马西平耐受或发生严重不良反应;(3)视觉模拟评分法(visual analogue scale,VAS)评分≥5分;(4)首次拟行射频热凝治疗三叉神经痛患者。排除标准:(1)合并帕金森、阿尔兹海默症等神经性疾病及严重认知障碍患者;(2)合并脑卒中、脑外伤等器质性疾病者;(3)合并严重肝肾、心脏等功能不全者;(4)合并严重听觉、视觉障碍患者;(5)对本实验药物过敏者;(6)临床资料不全或依从性差者。
1.2 方法
对照组采用常规护理方式,具体如下:协助并指导患者及家属做好术前护理及检查,告知术前及术中注意事项,做好入室前准备。入室后开放静脉通路,鼻导管吸氧后连接监护仪,开始麻醉手术。术后回房密切观测患者生命体征,检测血压、心率、呼吸频率、体温等指标,取卧位并将患者头部抬高30°以降低颅内压力,术后恢复2 h后可取半卧位,以保证患者呼吸道通畅。注意术后口腔卫生护理,叮嘱家属术后饮食禁忌;疼痛患者可给予听音乐、阅读等分散注意力方式放松,严重疼患者请麻醉师结合情况给予镇痛。鼓励并指导患者床上下肢蹬车、翻身等主动运动,预防下肢深静脉血栓。术后2~3 d可拔除导尿管,期间保持每天会阴清理,预防尿路感染。研究组在对照组基础上采用NBAS-APS护理干预,具体如下:(1)成立NBAS-APS护理小组,成员由1名业务主任医师、1名疼痛科护士长、3名责任护士组成,主要由疼痛科护士长负责组织协调工作。(2)三叉神经痛及其疼痛护理知识培训:由业务主任医生讲解三叉神经痛发病机制、疼痛部位等疾病基础知识,同时加强对疼痛干预等相关知识及技能培训,尤其对术后镇痛的注意事项及突发情况的处理。(3)制定疼痛护理流程:术后采用VAS分等级疼痛护理,记录患者疼痛时间、性质及部位,观察其对睡眠的影响程度。VAS 0分无痛,1~3分轻微疼痛为I级,评估2次/d;4~6疼痛明显为II级,评估1次/4 h;7~10分疼痛强烈为III级,评估1次/31 h。(4)护理环境管控:营造温馨舒适的治疗环境,与患者沟通声音轻柔亲切,降低环境因素对患者心理状态的影响;保持病房干净整洁,定期消毒,降低院内致病菌感染率。(5)实施护理干预:术前:做好健康教育,热情解答患者疑问,降低因认知不足产生的焦虑、恐惧心理,建立医患信任,提高患者依从性。术后:根据VAS的评估分级,I级患者给予心理疏导,可采取冰敷缓解疼痛,注意敷用时间,单次不可超过6 h。同时可结合听音乐、阅读、参加办公室科普讲座等方式分散注意力;指导放松训练,整理衣物、眼保健操等转移注意力。II级患者疼痛显著,心理疏导时尽量轻柔并表示关切,向患者阐述疼痛的原因,以降低患者孤独及恐惧感;可结合患者临床资料及医嘱,给予普瑞巴林胶囊口服止痛。III级患者若给予II级护理措施后疼痛仍无法降低,则适当更换如地佐辛肌注镇痛,并密切关注血压、呼吸等情况,若仍无法缓解应及时请教业务主任医师结合临床采取措施。(6)夜间疼痛护理:一般患者夜间疼痛尤为明显,根据最近一次VAS评估分数采取相应镇痛措施,以保证患者睡眠质量。
1.3 观察指标
(1)疼痛程度:入院时及术后护理2 d、6 d采用VAS评分评估;(2)抑郁程度及睡眠质量:入院时及术后护理2 d、6 d分别采用仲氏焦虑自评量表(self-rating anxiety scale,SAS)[5](共20题,50~59为轻度焦虑,60~69中度,≥70重度)、抑郁自评量表(self-rating depression scale,SDS)[6](共20个题目,正向10个,反向10个,每个题目四级评分,53~62分轻度抑郁,63-72中度,≥73分重度)、采用匹茨堡睡眠质量指数量表 (pittsburgh sleep quality index,PSQI)[7](共18个项目7个因子,每个因子3阶分制,总分21,分数越高睡眠质量越差)评估;(3)不良反应发生情况:包括血压升高、呕吐、口周疱疹、发热、周围性面瘫等;(4)护理满意度:分为不满意、一般、满意、非常满意4个等级。
1.4 统计学分析
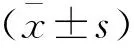
2 结果
2.1 两组患者疼痛程度比较
入院时,两组患者VAS评分比较,差异无统计学意义(P>0.05)。术后护理2 d及 6 d,两组患者VAS评分均降低(P<0.05),且研究组低于对照组(P<0.05)。术后护理6 d,两组患者VAS分级比较,差异有统计学意义(P<0.05)。见表1。
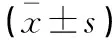
表1 两组患者疼痛程度比较比较
2.2 两组患者抑郁程度及睡眠质量比较
入院时,两组患者SAS、SDS及PSQI评分比较,差异无统计学意义(P>0.05)。术后护理2 d及6 d,两组患者SAS、SDS及PSQI评分均降低(P<0.05),且研究组低于对照组,(P<0.05)。见表2。
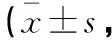
表2 两组患者抑郁程度及睡眠质量比较分)
2.3 两组患者并发症发生情况比较
两组患者术后并发症总发生率比较,差异无统计学意义(P>0.05)。见表3。

表3 两组患者并发症发生情况比较[n(%)]
2.4 两组患者术后护理满意度比较
研究组术后护理满意率高于对照组,差异有统计学意义(88.00%vs.60.00%,χ2=10.19,P<0.05)。
3 讨论
本研究通过对100例三叉神经痛患者围术期疼痛分组护理比较得出,采用NBAS-APS干预模式的研究组患者在视觉模拟评分(VAS)、焦虑自评表(SAS)、抑郁自评量表(SDS)及匹茨堡睡眠质量指数量表(PSQI)评分优于常规护理的对照组(P<0.05);患者术后抑郁、焦虑情绪及睡眠质量随护理时间增加而逐渐改善,且研究组改善程度优于对照组(P<0.05),表明NBAS-APS干预模式对患者围术期护理具有积极正面作用。
从神经解剖学的角度分析,第一支疼痛覆盖前额、眼部及上眼睑,第二支覆盖颊部、上唇及齿龈,第三支覆盖下唇及齿龈[8],三叉神经痛可几乎辐射整个面部的感觉。疼痛部位越多,则疼痛影响范围越大,部分严重患者无法进食或说话[9]。多支疼痛、迁移难愈、长时间频繁发作使患者身心饱受折磨,极易发生焦虑、抑郁等情绪。而情绪问题可直接影响治疗效果,加重疼痛感受。围术期内护理人员与患者接触时间最长,故护理人员的素质、护理能力及护理策略直接影响患者恢复过程[10]。NBAS-APS模式是以护士为基础,在麻醉医师督导下的急性疼痛服务模式,意义在于使临床患者均可接受完善的术后疼痛护理服务,改善之前因麻醉医师人员不足而造成的服务质量下降。本研究在落实NBAS-APS干预中,先成立疼痛护理小组,通过神经外科医生及麻醉医师对三叉神经痛及其相关知识培训,加强护士对疾病基础及临床的认知程度。针对护士存在对疾病认识不足造成的疼痛护理效果不佳,研究显示[11],通过提高护士对疾病认识及疼痛服务知识水平,不仅有助于其对病人进行知识宣教及解答的疑问,同时随着对疾病认识的加深,可提升护人员的共情能力,进而改善疼痛护理服务质量。与此同时,通过培训后的护士更能胜任药物镇痛的实施,并在麻醉师尚未及时到场处置之前采取早期评估及处理,从而降低不良事件的发生率。围术期疼痛,尤其是夜间疼痛是大多数患者主诉睡眠质量差的主要原因,睡眠时间短、觉醒次数增加会增加患者焦虑、抑郁情绪,同时加重疼痛敏感性,形成恶性循环[12-13]。本研究结果显示,研究组患者术后护理2 d、6 d的SAS、SDS及PSQI评分均低于对照组(P<0.05),且随着护理时间的增加,各评分呈下降趋势(P<0.05),提示通过NBAS-APS模式护理,可有效改善围术期患者睡眠障碍,改善焦虑抑郁情绪。此外,本研究根据VAS评分对患者疼痛行分级护理,对各级采取针对性护理对策:如VAS I级患者尽量采取物理镇痛方式,VAS II、III级患者护理提高响应速度,及时处理患者疼痛,不鼓励忍受疼痛但也不过高评价麻醉剂的使用效果,分等级并结合临床给予短效镇痛药,严格控制用量,降低成瘾性的发生率。研究结果还显示,两组患者在护理2 d、6 d及出院1周复查,研究组各节点VAS评分均低于对照组(P<0.05),研究组护理满意率高于对照组(P<0.05),提示采用NBAS-APS护理模式与传统护理模式相比效果明显。
综上所述,NBAS-APS干预模式对改善三叉神经痛患者围术期睡眠质量及抑郁情绪有显著的促进作用,提高护理满意度,值得临床推广。

