老年2型糖尿病病人的临床特点
俞匀 唐伟 娄青林
最新发布的第9版全球糖尿病地图显示,全球糖尿病患病人数不断上升,目前糖尿病病人4.63亿,2045年将增至7亿。中国是糖尿病人数最多的国家,老年糖尿病人数也最多,目前65岁以上糖尿病病人约3550万,预计2030年将增加到5430万,2045年可能进一步增长到7810万[1]。人口老龄化与不断增长的老年糖尿病人群给社会和医疗带来了沉重负担[2-3]。
老年糖尿病可分为中年起病延续到老年的糖尿病和老年起病的糖尿病,其中90%以上为T2DM[4]。由于衰老相关的病理生理改变,两者的临床特点、治疗方案等方面可能均有所不同[5]。因此,了解不同起病年龄老年T2DM病人的临床特点具有重要意义。
T2DM的综合管理包括控制HbA1c< 7%和其他危险因素如高血压、血脂紊乱、肥胖、吸烟等,并维持血糖水平在目标范围内[6]。除高血糖和糖尿病相关并发症对身体造成的直接损害外,T2DM对健康的影响主要与高血压、肥胖和血脂紊乱等合并症有关,这些疾病都会降低病人生活质量并缩短预期寿命[7]。既往研究表明,T2DM良好的综合管理可降低糖尿病并发症和合并症的发生率[8]。本研究对不同起病年龄老年T2DM病人的临床特点和综合目标控制的差异进行分析。
1 对象与方法
1.1 研究对象 选择2013~2020年我院糖尿病分阶段达标管理平台(STDM)管理的T2DM病人5670例,年龄40~96岁,按照病人年龄及T2DM起病年龄分为3组:老年起病T2DM病人2867例(年龄60~96岁),中年起病的老年T2DM病人1518例(年龄60~87岁),中年起病的中年T2DM病人1285例(年龄40~59岁)。排除标准:年龄< 40岁;1型糖尿病、成人晚发自身免疫性糖尿病、继发性糖尿病及妊娠糖尿病;基线资料不完整者。研究经伦理委员会批准,所有病人均签署知情同意书。
1.2 方法 收集所有T2DM病人的一般临床资料,包括:年龄、性别、糖尿病病程、血压、身高、体质量及治疗方案。治疗方案具体包括:降糖药物[包括口服降糖药(OAD)和胰岛素]、降压药物[包括血管紧张素转换酶抑制剂(ACEIs)或血管紧张素受体阻滞剂(ARBs)]、调脂药物和抗血小板药物。计算BMI=体质量(kg)/ 身高2(m2)。所有病人清晨空腹(禁食8~12 h后)采血,检测FPG、HbA1c、TC、LDL-C、HDL-C、TG、SCr水平,并检测餐后2 h葡萄糖水平(PPG)。HbA1c测定使用高效液相色谱法,葡萄糖、血脂、SCr由日立全自动生化分析仪测定。采用国际公认的CKD-EPI公式[9]计算得出估算肾小球滤过率(eGFR)。留取晨尿测定尿白蛋白/肌酐(ACR),其中尿白蛋白用免疫比浊法检测,尿肌酐用比色法检测,再计算比值。
1.3 综合控制目标 根据2020年中国2型糖尿病防治指南[6],T2DM的综合控制目标包括:HbA1c<7%;血压<130/80 mmHg;TC<4.5 mmol/L;LDL-C<2. 6 mmol/L;HDL-C>1.0 mmol/L(男性)或>1.3 mmol/L(女性);TG<1.7 mmol/L;BMI<24。此外,同时实现HbA1c<7%,血压<130/80 mmHg及LDL-C<2.6 mmol/L的病人定义为3项达标。

2 结果
2.1 糖尿病起病年龄比较 老年起病的T2DM病人数在60~70岁起病者最多,之后随年龄增长逐渐降低。而中年起病的T2DM病人数随年龄增长逐渐升高,在50~60岁起病者最多。见图1。
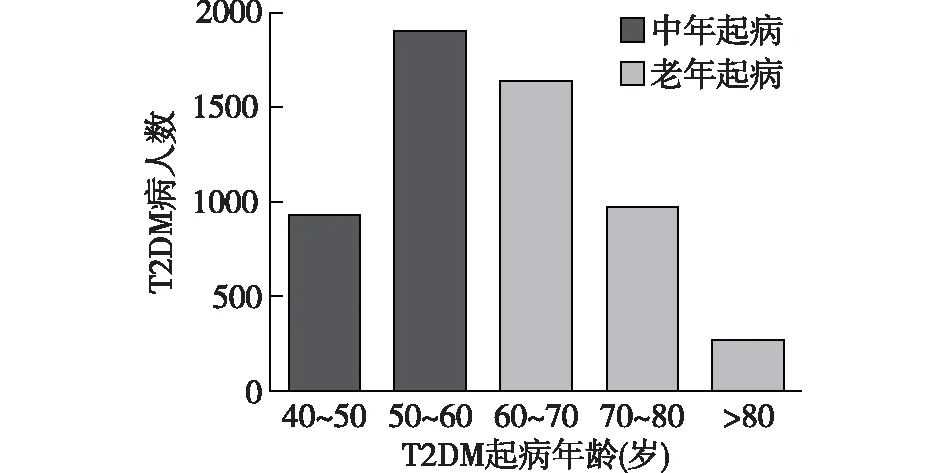
图1 糖尿病起病年龄分布图
2.2 老年T2DM病人的临床特点 老年起病的T2DM病人的平均年龄显著高于中年起病的老年T2DM病人[(75.00±7.87)岁比(67.23±6.34)岁,P< 0.05]。老年起病T2DM病人的起病年龄、BMI、腰围(WC)、SCr水平显著高于中年起病的老年T2DM病人,糖尿病病程、有糖尿病家族史比例、eGFR水平显著低于中年起病的老年T2DM病人(均P< 0.05)。老年起病T2DM病人的血糖控制水平(FPG、PPG、HbA1c)显著优于中年起病的老年T2DM病人及中年起病的中年T2DM病人(均P<0.05)。进一步评估心血管危险因素(高血压病、吸烟率及血脂水平),老年起病病人的高血压比例显著高于中年起病的老年病人,吸烟率、DBP及HDL-C水平显著低于中年起病的老年病人,2组间TC、LDL-C、TG水平差异无统计学意义。见表1。

表1 老年T2DM的临床特点
2.3 老年T2DM病人的并发症 老年起病的T2DM病人的糖尿病大血管并发症(冠心病、周围血管病变)比例与中年起病差异无统计学意义,但均显著高于中年起病的中年病人(P<0.05)。老年起病T2DM病人的糖尿病微血管并发症(ACR≥30 mg/g)发生比例显著低于中年起病的老年病人,但均显著高于中年起病的中年T2DM病人(P<0.05)。见表2。
2.4 老年T2DM病人的治疗方案 老年起病的T2DM病人仅饮食运动或单用一种口服降糖药的比例均高于中年起病的老年T2DM病人,而使用胰岛素比例显著低于中年起病的T2DM病人(P<0.05)。在中年起病的老年T2DM病人中,35.83%的病人使用胰岛素,而老年起病的T2DM病人中这一比例为17.89%(P<0.05)。老年起病的T2DM病人服用ACEI和ARB进行降压治疗的比例高于中年起病的老年病人,2组间抗血小板治疗比例差异无统计学意义。此外,老年起病和中年起病的老年T2DM病人的降压治疗和抗血小板治疗比例均显著高于中年起病的中年T2DM病人,而3组间调脂治疗比例差异无统计学意义。见表2。
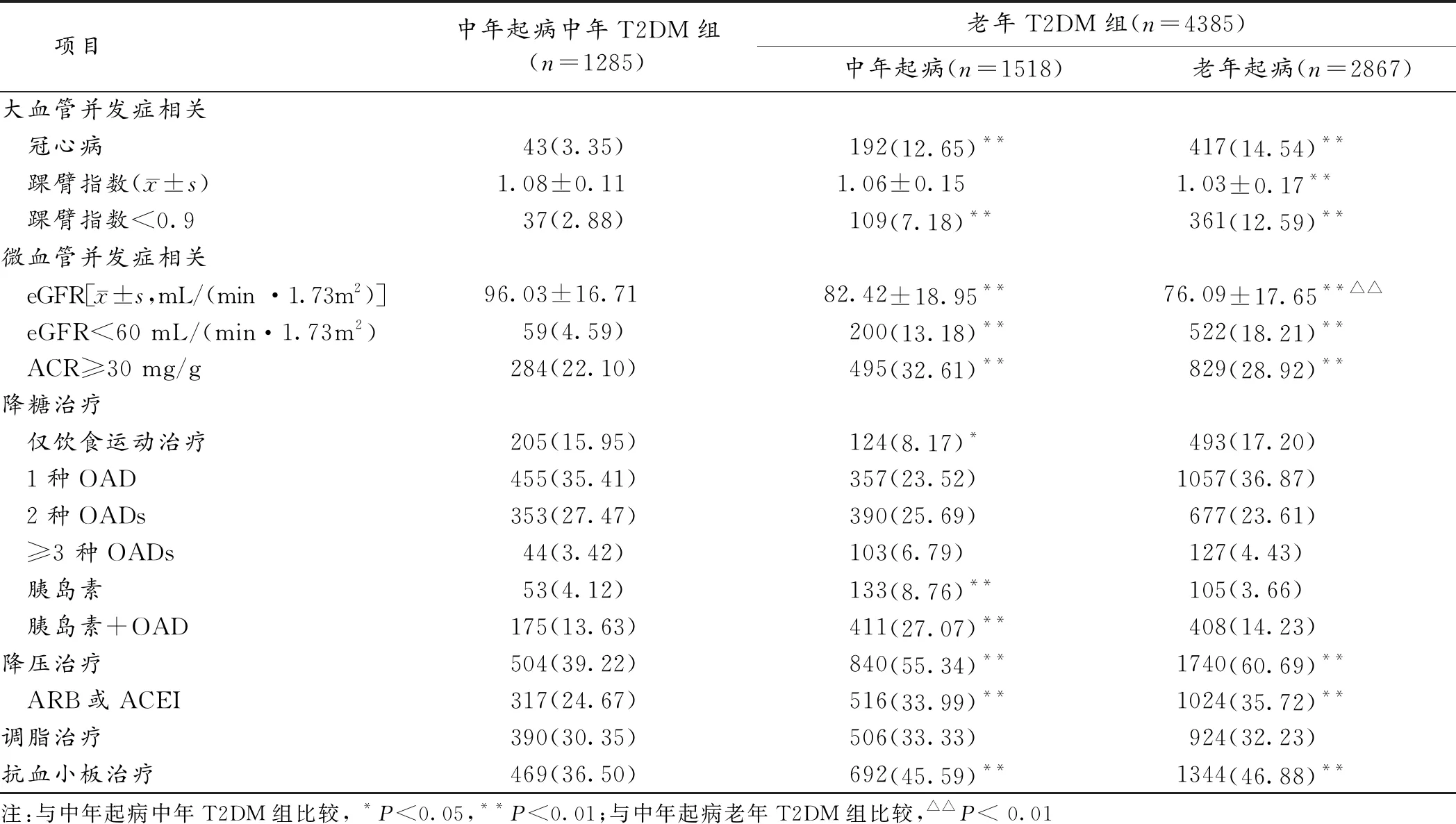
表2 T2DM病人的并发症及治疗方案比较(n, %)
2.5 老年T2DM病人的综合达标率 老年起病T2DM病人的HbA1c、TC达标率显著高于中年起病的老年T2DM病人,BMI、TG达标率显著低于中年起病的老年T2DM病人(P< 0.05),3组间的血压、LDL-C、HDL-C达标率及三项达标率差异无统计学意义。见表3。
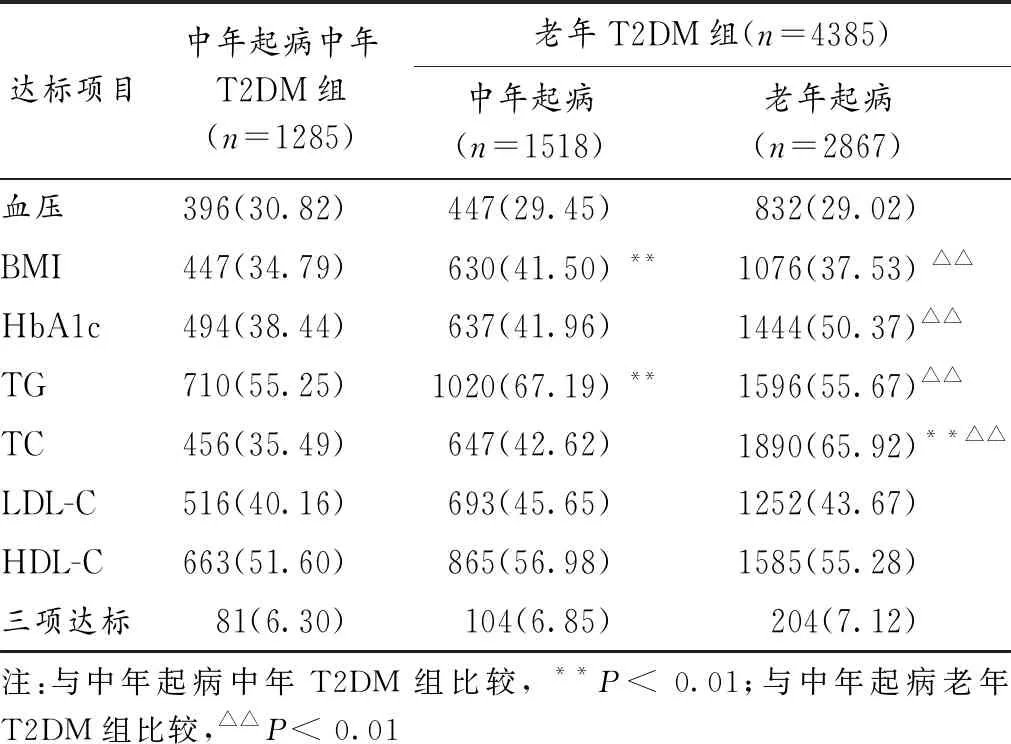
表3 T2DM病人的综合达标率(n, %)
3 讨论
随着年龄的增长,胰岛素抵抗程度增加,B细胞胰岛素分泌功能受损,是老年T2DM发病率增高的主要病理生理机制。老年人的饮食习惯改变、体力活动减少,以及衰老相关的肥胖(尤其是腹型肥胖)、肌肉减少(肌少症)等均可引起胰岛素抵抗;而B细胞衰老、线粒体功能障碍、糖基化终末产物积聚等可导致衰老相关的B细胞分泌功能障碍。国内糖尿病流行病学研究显示,60 岁以后T2DM患病率仍有随年龄增长而上升的趋势,70岁以后趋于平缓[10]。本研究也显示,老年起病的T2DM病人人数在60~70岁起病最多,之后随年龄增长逐渐降低。
本研究发现,老年起病T2DM病人的血糖控制水平(FPG、PPG、HbA1c)显著优于中年起病的老年人及中年起病的中年人,3组的HbA1c达标率分别为50.37%、41.96%和38.44%(两两组间比较均P< 0.05)。而Selven等[11]研究也发现,中年起病糖尿病人群血糖控制较差,与本研究结果一致。此外,老年起病T2DM病人仅饮食运动控制血糖或单用一种OAD的比例均高于中年起病的老年病人,而使用胰岛素比例显著低于中年起病的老年病人(17.89% 比 35.83%,P< 0.05)。我们前期的研究显示,老年起病T2DM病人早期相胰岛素分泌功能及葡萄糖处置能力更好[12]。另有研究表明,起病时间越晚,反映胰岛B细胞代偿功能越好[13],提示老年起病T2DM病人更容易进行血糖管理,实现血糖达标。
本研究中,老年起病T2DM病人和中年起病的老年病人的年龄及糖尿病病程均存在显著差异,提示与老年起病的T2DM病人相比,中年起病的老年病人可能寿命更短,但糖尿病病程更长,这可以部分解释为何2组间的糖尿病大血管并发症(冠心病、周围血管病变)比例差异无统计学意义,与既往一项研究结果一致[11]。同时,老年起病病人的糖尿病微血管并发症,如糖尿病肾病(DN)比例显著低于中年起病的老年病人,提示糖尿病病程越长,DN的发病率越高。
综上所述, 老年T2DM病人以老年后起病者占大多数,和中年起病的老年病人相比血糖较易控制、降糖方案相对简单。针对老年T2DM人群的研究可能需要根据起病年龄的不同区别对待。

