针药结合对行体外受精-胚胎移植多囊卵巢综合征患者妊娠结局的影响*
刘继红,钟秀芳,吴嫣,齐聪,赵艳
1.上海中医药大学附属曙光医院宝山医院,上海 201900; 2.上海中医药大学附属曙光医院,上海 201203
多囊卵巢综合征(polycystic ovarian syndrome,PCOS)是妇科较为常见的一种异质性内分泌生殖功能障碍性疾病,其主要临床特征为胰岛素抵抗、卵巢双侧多囊样改变以及高雄激素血症。多毛、痤疮、肥胖、月经紊乱、不孕以及排卵障碍等为PCOS患者常见临床症状,严重影响患者身心健康[1]。随着近代医学技术的发展,PCOS伴不孕患者可采取体外受精-胚胎移植(in vitro fertilization-embryo transplantation,IVF-ET)获得妊娠。临床西医常规治疗该病主要是给予促排卵,但存在促性腺激素高反应、获取胚胎质量不佳等问题[2]。中医治疗不孕症经验丰富,认为肾主生殖,肾虚可致脾运失调,痰瘀互结,且由于患者存在长期心理、家庭及社会压力,亦伴有情绪失调状况,亦可影响妊娠结局。因此,临床治疗该病应以补肾活血、化痰祛瘀及疏肝解郁为主。为探究中医治疗PCOS疗效,本研究在常规西医治疗基础上,给予中药汤剂及针刺治疗,观察其临床疗效,旨在为临床治疗PCOS提供参考,现报道如下。
1 资料与方法
1.1 一般资料选取2017年7月至2020年10月在上海中医药大学附属曙光医院宝山医院生殖内分泌门诊及曙光医院生殖中心就诊的PCOS患者90例作为研究对象。根据随机数字表法将患者平均分为两组:针药组45例,年龄20~38(31.02±3.31)岁;PCOS病程2~8(4.25±1.18)年;不孕时间2~7(4.03±0.94)年。对照组45例,年龄21~39(30.87±3.89)岁;PCOS病程2~9(4.18±1.21)年;不孕时间2~7(3.96±0.98)年。两组患者基线资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准西医诊断和中医诊断分别参考《多囊卵巢综合征诊断——中华人民共和国卫生行业标准》[3]及《中医妇科学》[4]诊断标准且辨证属肾虚、肝郁、痰湿夹杂证;不孕症诊断参考《妇产科学》[5]第6版:有正常性生活且未做避孕措施的情况下,同居2年仍然无法受孕者。
1.3 病例纳入、排除及剔除标准(自拟)纳入标准:①患者及配偶年龄20~40岁;②体质量指数18~24 kg·m-2;③患者对本研究知情同意;④男方精液常规、预处理结果正常。排除标准:①伴有子宫内膜炎、输卵管积水、子宫畸形等其他妇科疾病患者;②伴有肝、脑、肾、肺等重要脏器功能不全患者;③近3个月内有激素相关治疗史者;④伴有精神障碍、恶性肿瘤、卵巢囊肿者;⑤伴有甲状腺功能障碍和库欣综合征等影响性激素水平者;⑥卵巢早衰者,男性精液异常、严重少弱畸精疾病、免疫性不孕以及其他不明原因导致的不孕者;⑦过敏体质、晕针及针灸不耐受者。剔除标准:①未完成本次疗程者;②同时参与其他临床试验者;③治疗依从性差者。
1.4 治疗方法对照组给予温和刺激方案治疗。于IVF-ET周期月经第3天开始给予克罗米芬+尿促性素(menotrophin,HMG)促排卵治疗:克罗米芬50 mg·d-1,口服,连用7 d,HMG 75 U·d-1,肌肉注射,连用7 d。于月经第10天采用B超监测卵泡生长发育情况,当卵泡平均直径>18 mm且血清雌二醇(estradiol,E2)水平>734 pmol·L-1时,当晚21时给予曲谱瑞林0.1 mg皮下注射+2 000 IU人绒毛膜促性腺激素肌肉注射,32~36 h后,取卵并在72 h内行胚胎移植。对于计划移植的患者给予黄体支持,在移植日开始给予黄体酮阴道缓释凝胶,阴道给药,90 mg·d-1,地屈孕酮片口服,每次 10 mg,2次·d-1,均连续用药14 d。1个月经周期为1个疗程,若第1个疗程促排卵无效,则第2个疗程将枸橼酸氯米芬片剂量增加为100粒·d-1,连续用药 7 d。治疗3个月经周期。
针药组在对照组用药基础上给予附蛭化痰汤联合揿针治疗。附蛭化痰汤方药组成:熟附片10 g,淫羊藿10 g,熟地黄20 g,水蛭6 g,陈皮10 g,炒白术10 g,白茯苓15 g,土鳖虫10 g,制大黄10 g,当归 10 g,丝瓜络10 g,皂角刺15 g,炙甘草5 g。水煎取汁,每剂400 mL,每日1剂,每次200 mL,早晚各1次温服,经期停药。揿针:选穴为太冲、行间、三阴交、足三里、血海、关元、子宫、丰隆,患者取仰卧位,常规消毒后,用揿针刺入皮下,以得气为度,留针3 d,每周两次,经期停针。以上均治疗3个月经周期。
1.5 观察指标①采用焦虑自评量表(self-rating anxiety scale,SAS)评分、抑郁自评量表(self-rating depression scale,SDS)评分分别评价患者治疗前后的焦虑和抑郁状况,SAS评分≤50分者为正常,51~60分者为轻度焦虑,61~70分者为中度焦虑,>70分者为重度焦虑;SDS评分包含有20个项目,分为4级评分的自评量表,SDS评分<53分者为正常,53~62分者判定为轻度抑郁,63~72分者判断为中度抑郁,>73分者为重度抑郁。②抽取患者治疗前后月经周期第3—7天的清晨空腹肘静脉血5 mL,离心处理后,采用化学发光法检测E2、黄体生成素(luteinizing hormone,LH)、孕酮(progesterone,P)以及促卵泡激素(follicle-stimulating hormone,FSH)水平。③采用经阴道彩超记录患者黄体酮注射日的卵巢体积、子宫内膜厚度、子宫内膜搏动指数(pulsatility index,PI)和子宫内膜阻力指数(resistance index,RI)。并监测患者治疗末次时黄体酮注射日的子宫内膜血流情况:子宫内膜下及子宫内膜内均可见血流信号为阳性;在子宫内膜内未测得血流信号,但在子宫内膜下可见血流信号为弱阳性;在子宫内膜下及子宫内膜均监测不到血流信号为阴性[6]。④记录患者进入周期后的卵巢获卵情况,包括获卵数、卵泡最大直径、优质胚胎数以及受精数。⑤记录临床妊娠情况。
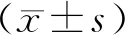
2 结果
2.1 两组患者治疗前后SAS评分、SDS评分比较治疗后,针药组患者SAS评分、SDS评分均显著低于治疗前,针药组低于同期对照组(P<0.05),见表1。
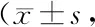
表1 两组患者治疗前后SAS评分、SDS评分比较 分)
2.2 两组患者治疗前后血清E2、LH、P及FSH水平比较与治疗前比较,治疗后两组患者血清E2、P水平均显著升高(P<0.05),且针药组优于对照组(P<0.05);两组患者治疗后血清LH水平均显著降低,FSH水平显著升高(P<0.05),见表2。

表2 两组患者治疗前后血清E2、LH、P及FSH水平比较
2.3 两组患者治疗前后黄体酮注射日子宫内膜容受性相关指标比较治疗后,两组患者卵巢体积、子宫内膜厚度、子宫内膜RI及PI均显著降低(P<0.05);且针药组各项指标均优于同期对照组(P<0.05),见表3。

表3 两组患者治疗前后黄体酮注射日子宫内膜容受性相关指标比较
2.4 两组患者黄体酮注射日子宫血流分布情况比较两组黄体酮注射日子宫血流分布情况比较,针药组阳性率显著高于对照组(P<0.05),见表4。

表4 两组患者黄体酮注射日子宫血流分布情况比较 例(%)
2.5 两组患者治疗后卵巢获卵情况及妊娠情况比较针药组的获卵数、卵泡最大直径、优质胚胎数、受精数和临床妊娠率均显著高于对照组(P<0.05),见表5。

表5 两组患者治疗后卵巢获卵情况及妊娠情况比较
3 讨论
PCOS是导致育龄期女性不孕的常见疾病之一,中医将其归属于“癥瘕”“不孕症”“肥胖”“闭经”等范畴。该病病机为肝、脾、肾三脏功能失调所致。先天肾气不足或后天失养,无形之邪内生,属虚实夹杂之症,以肾虚和脾虚为基础,夹杂肝郁、痰瘀、血瘀等[7]。肾虚为PCOS发病之根本。《素问·上古天真论》云:“肾气盛,天癸至,精气溢泻,阴阳和,故能有子。”若女子先天肾气虚,则精血不能化生天癸,导致冲任失调,诸经之血不能汇聚于冲任,加之后天肾气与水谷精微物质不足,血海不能够按时满溢,最终导致月经失调及不孕[8]。此外,女子卵泡发育是否成熟也与肾虚关系密切,若气血阴阳失衡,气滞血瘀,阻于冲任胞宫则成瘕,瘀于卵巢则使卵泡排出受阻、卵巢增大呈多囊形态[9]。因此治疗应以补肾活血化痰为主,兼疏肝解郁之法。
附蛭化痰汤为上海中医药大学附属曙光医院齐聪教授经验方加减,方中熟附片、淫羊藿及熟地黄为君药,可补血滋润、益精填髓;水蛭和土鳖虫可破血通经、逐瘀消癥,陈皮、白茯苓、当归、皂角刺及丝瓜络具有活血通经和燥湿化痰之效,以上共为臣药;佐以制大黄祛痰化瘀,炒白术健脾益气;甘草为使,补脾益气、祛痰,调节诸药[10]。诸药合用,共奏补肾活血、通络祛痰之功。现在药理学研究显示,附片可扩张血管,改善血液循环;淫羊藿有镇静、抗抑郁和增强免疫功能等功效;熟地黄可通过增殖、分化造血干细胞起到补血之效;茯苓中的有效成分茯苓多糖、茯苓酸以及卵磷脂等有利水化饮、健脾化痰和宁心安神等功效[11-12]。针刺疗法为临床应用广泛且有效的外治法。本研究中,针刺穴位选择太冲、行间、三阴交、足三里、血海、关元、子宫、丰隆等。《子午流注·说难》曰:“太冲乃足厥阴肝所注之俞穴,肝藏血,女子太冲脉盛,则月事以下。”针刺太冲可平肝熄风,通络止痛,清热利湿;针刺行间穴位可改善月经不调、痛经;针刺三阴交可疏经健脾,调补肝肾,行气活血;针刺足三里可燥化脾湿;针刺血海可化血为气,运化脾血,治疗月经不调、闭经和痛经等;针刺子宫穴可调经止带,理气和血[13]。以上穴位合用,共奏补肾健脾、活血化瘀、疏肝解郁之功。
本研究中,两组患者治疗前均伴有轻微的焦虑和抑郁症状,治疗后,针药组的SAS评分、SDS评分低于治疗前,且低于同期对照组,提示附蛭化痰汤联合揿针治疗可显著改善行IVF-ET的PCOS患者焦虑和抑郁情绪,这与针刺的镇定安神之效有关。内分泌紊乱和下丘脑-垂体-卵巢轴失调均是诱发PCOS的病机,也是导致不孕的重要原因,调节和改善PCOS患者内分泌对IVF-ET的结局尤为重要。血清中LH水平的升高及FSH、E2、P降低是内分泌紊乱的表现[14]。本研究结果显示,针药组治疗后的血清E2、P水平显著高于对照组,两组治疗后的血清FSH水平均显著升高,LH水平显著降低,提示针药结合治疗可显著改善患者生殖内分泌紊乱状态。胚胎因素和子宫内膜容受性是导致IVF-ET失败的重要原因,子宫内膜的血液供应状态也与胚胎着床密切相关[15-16],因此,改善子宫内膜容受性和子宫内膜血流供应状态对于提高IVF-ET妊娠成功率具有重要意义。本研究通过对两组黄体酮注射日子宫内膜容受性相关指标进行监测发现,针药组治疗后的卵巢体积、子宫内膜RI及PI均较对照组显著减少,且针药组黄体酮注射日子宫内膜血流阳性率为60.00%,显著高于对照组的42.00%,且针药组的获卵数、卵泡最大直径、优质胚胎数以及受精数均优于对照组。以上提示,在子宫内膜从增生期向分泌期转化的过程中,给予附蛭化痰汤联合揿针治疗可在一定程度上维持子宫内膜厚度,改善患者子宫血流状况,增加子宫内膜血流灌注,促进子宫内膜向分泌期转化,为胚胎着床提供良好的条件,针药组的临床妊娠率显著高于对照组(P<0.05)。
综上所述,在常规西药促排卵治疗PCOS患者行IVF-ET时,给予附蛭化痰汤联合揿针效果满意,不但显著改善患者焦虑、抑郁情绪,而且可有效调节患者性激素水平,维持内分泌平衡,改善子宫内膜容受性和子宫内膜血液流变学,为胚胎顺利着床提供良好的微环境,从而提高妊娠率。

