中国炎症性肠病多学科协作团队中放射科医师的角色现状调查
刘婧娟,刘 炜*,杨 红,薛华丹,钱家鸣,金征宇
(中国医学科学院 北京协和医学院 北京协和医院 1.放射科; 2.消化内科,北京 100730)
炎症性肠病(inflammatory bowel disease,IBD)是一组慢性非特异性的肠道炎症性疾病,主要包括克罗恩病(Crohn’s disease, CD)和溃疡性结肠炎(ulcerative colitis,UC),由于其缺乏诊断的“金标准”,需要结合临床、内镜检查、影像学表现和组织病理学进行综合分析,此外IBD往往并发症和合并症多,病变复杂,病程迁延,治疗棘手,对临床医师是一个巨大的挑战[1]。
多学科协作组(multidisciplinary team,MDT)诊疗模式综合各学科优势,可提高IBD诊治效果、节省诊疗费用、优化患者管理等[2, 3]。中华医学会消化协会、英国胃肠病协会等针对炎症性肠病共识及指南推荐采用MDT形式进行IBD患者的诊治和管理,放射科医师在MDT团队中为核心成员,在IBD诊断及鉴别、判断病变范围及并发症、治疗疗效随访过程中起着关键作用[4-5]。随着中国炎症性肠病MDT中心的建立和蓬勃发展,放射科医师在IBD患者的诊疗过程中的参与度不断提升。本文拟通过调查问卷的形式,研究目前中国炎症性肠病MDT中心放射科医师的工作现状,探讨放射科医师参与MDT工作的发展方向。
1 研究方法
由北京协和医院炎症性肠病中心的放射科医师制作调查问卷,问卷内容包括炎症性肠病MDT中心基本情况、放射科医师构成、MDT会诊阅片展示及放射科参与情况等,问题采用单选及多选题形式,通过问卷星平台(https://www.wjx.cn/)发放至全国炎症性肠病中心工作群成员,进行匿名填写及问卷回收。
2 研究结果
2.1 炎症性肠病MDT中心基本情况
本研究共回收41份问卷,排除13份重复作答问卷,最终纳入28份有效问卷。结果显示28家炎症性肠病MDT中心均为三甲医院,大部分位于东部经济发达地区,数量前3位的分别是位于华东地区、华南地区和华北地区(23家,82.1%);其中12家(42.9%)成立时间超过5年,大多数炎症性肠病中心会诊频率为2~4次/月(21家,75.0%),每次会诊病例数在5例以下(20家,71.4%)(表1)。
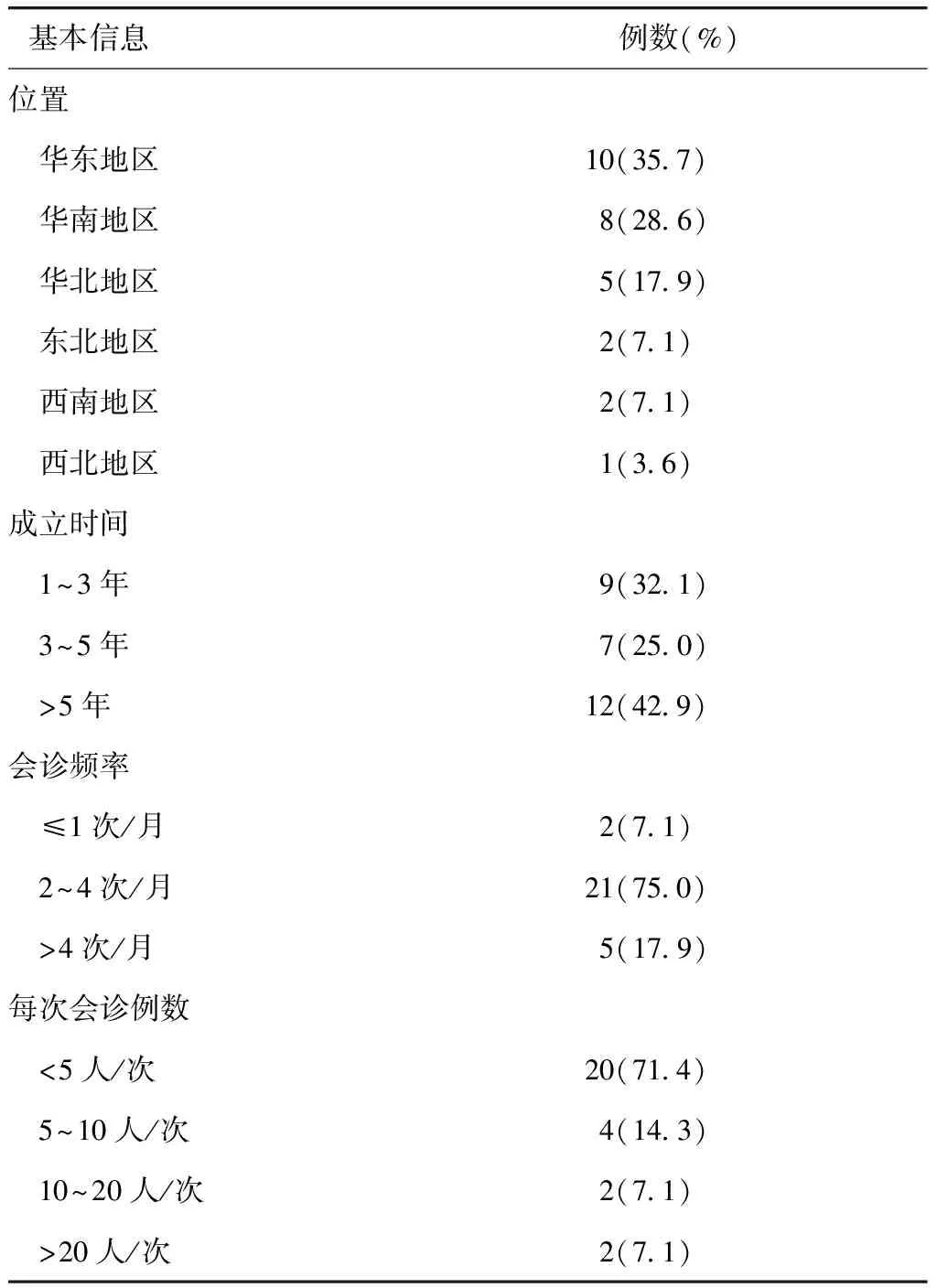
表1 中国炎性肠病MDT中心基本信息
2.2 炎症性肠病中心放射科医师组成
本研究的炎症性肠病MDT中心成员组成中27家(96.4%)有放射科医师,其中70.0%的医师有10年以上放射诊断工作经验,放射科医师亚专业为胃肠专业和腹部专业均为13位(48.1%),有88.9%的炎症性肠病MDT中心由固定的1~2位放射科医师参与讨论(表2)。
2.3 炎症性肠病中心放射科医师工作模式
在炎症性肠病MDT会诊前,有22家(81.5%)中心放射科医师针对所有病例进行提前阅片,4家(14.8%)仅针对复杂病例进行提前阅片,1家(3.7%)的放射科医师进行现场阅片。MDT会诊中心有25家(92.6%)可实现连接图像存档与传输系统(Picture Archiving and Communication System,PACS)直接调阅影像资料;针对外院胶片,有17家(63.0%)的MDT中心由影像医师和/或放射科医师进行提前评估,如有需求,则在会诊前完善检查,有10家(37.0%)在MDT讨论现场进行外院胶片的评估;20家(74.1%)针对外院胶片采取观片灯的方式进行展示。
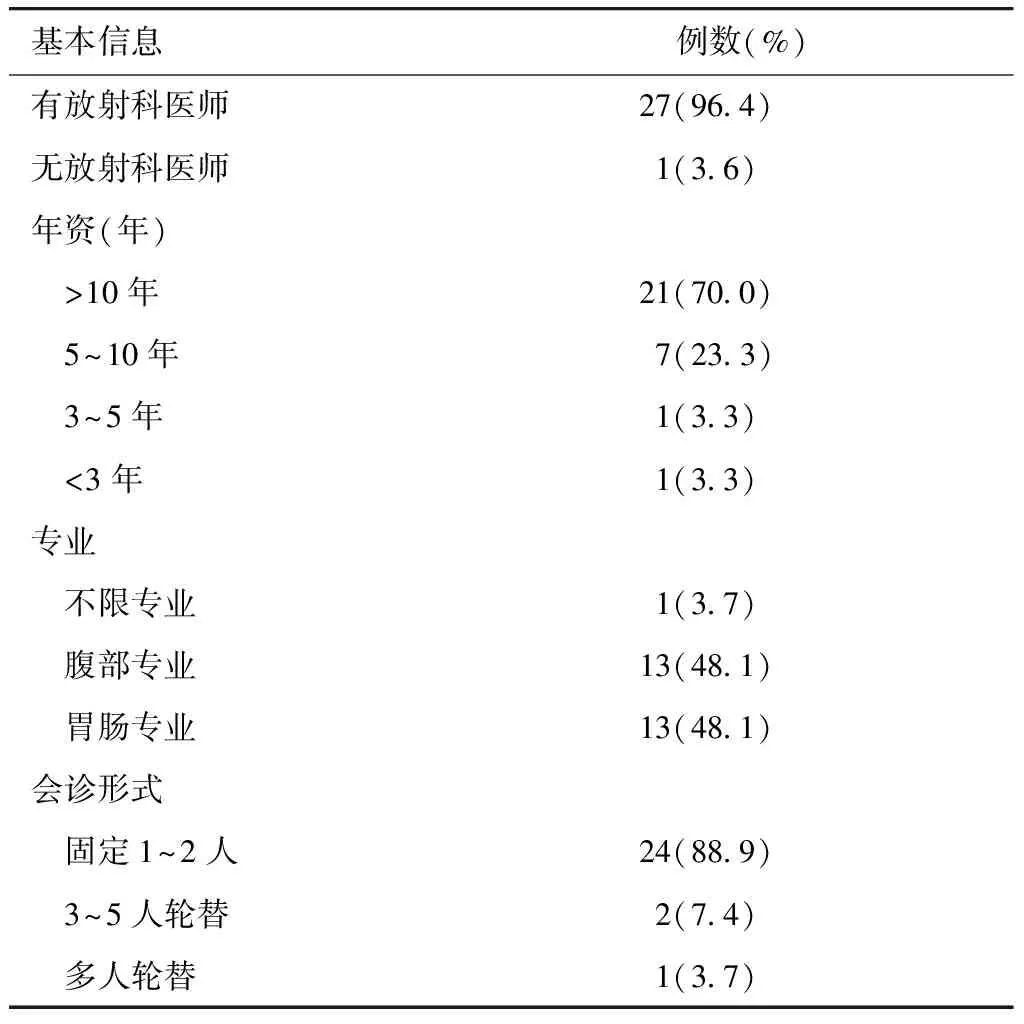
表2 中国炎性肠病MDT中心放射科医师组成
其中,26家(96.3%)的放射科医师在MDT讨论时进行深入参与,做到提供诊断与鉴别诊断、评估疾病活动程度、肠瘘肠梗阻并发症等临床诊疗相关的影像学信息,1家(3.7%)的医师进行简单参与,即负责分析描述疾病征象、不提供诊断、疾病活动程度等信息。26家(96.3%)的放射科医师在MDT活动外会经常与临床医师进行交流、讨论。经MDT会诊的病例,仅6个中心(22.2%)对所有病例进行随访(表3)。
3 讨论
MDT是现代医学专科化发展的结果,是针对某一特定疾病建立的由内科、外科、放射科、病理科等多个专科组成的诊疗团队,在肿瘤、心血管、创伤等领域广泛开展。MDT在IBD中的应用提高了诊断效率和治疗效果,是一种备受国际医疗领域推崇的诊疗模式[6]。本研究中的国内28家IBD的MDT中
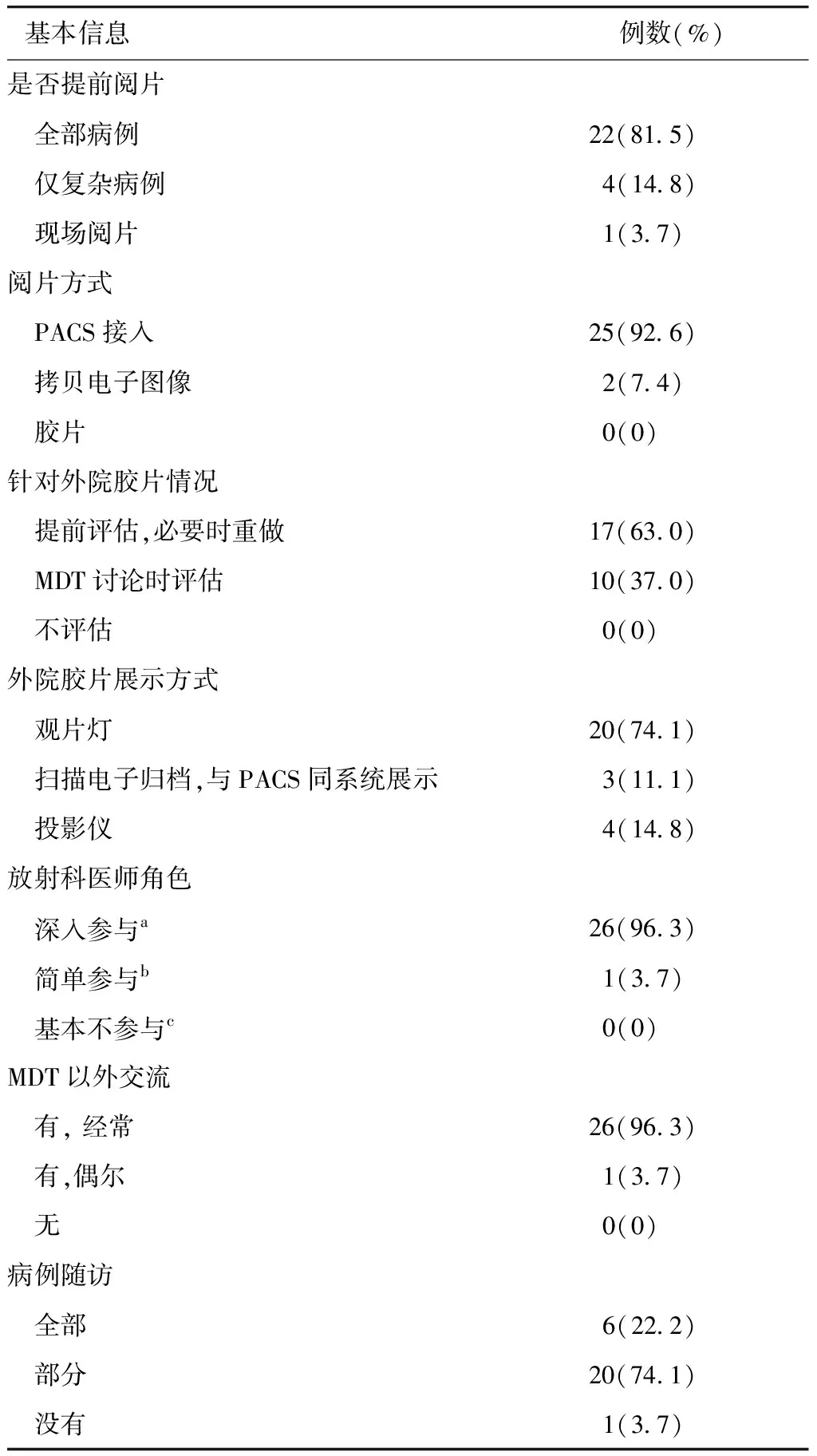
表3 炎性肠病MDT中心放射科医师参与会诊情况
心均根植于三甲医院,较集中在东部地区,约一半的中心成立5年以上,具有相对成熟的组织、运行及管理经验,会诊以“小而精”的特点为著,对疑难病例进行充分、细致的讨论。
在几乎所有MDT组成中,放射科医师是必不可少的一员[7-8]。中国医学会消化协会IBD共识提出,推荐将小肠CT成像作为诊断CD的常规检查,评估病变部位及范围,有无肠腔狭窄、肠瘘、腹腔脓肿等并发症,为制定治疗方案提供参考意见[1]。然而,目前国内缺乏IBD影像学诊断的标准化,也缺乏对医学界使用影像检查的建议,在同一机构内以及不同机构的不同读者之间,放射影像的解释和报告方式仍然存在很大的异质性和不一致之处。放射科医师在MDT中的重要性不言而喻。笔者调查的IBD中心绝大多数有放射科医师的参与,且腹部及胃肠影像为亚专业方向、经验丰富的高年资医师,为MDT提供了有力的支撑。此外,准备、参加MDT是放射科医师日常出具报告外的额外工作[9-10],体现出其敬业和奉献精神,也反映出新的医疗模式下,放射科医师的工作内容逐步从“幕后”走向“台前”,以影像诊断顾问的角色更深入地参与到患者诊疗过程中[7, 11]。
研究发现,IBD团队中放射科医师成员固定,有利于建立长期的合作关系[12];参加MDT更有利于放射科医师学习最新临床诊疗理念,知晓患者诊疗经过、手术病理,对于提升专业能力至关重要[12]。然而调查显示,只有22.2%的中心会对所有会诊病例进行随访,笔者希望MDT中心管理者能够增设病例随访环节,建立包含临床、影像、病理的大数据平台有助于更好地管理患者信息,提升业务水平和科研能力。
综上,中国IBD的MDT团队中的放射科医师,主要由腹部及胃肠影像专业的高年资医师组成固定团队,主动、深入地参与到患者诊疗及管理中,在新时代医学诊疗模式下发挥着越来越大的价值。

