PRF及MTA材料支架和iRoot BP Plus支架在年轻恒牙再生性牙髓治疗中的应用
解碧晶,张钰涓
榆林市中医医院口腔科,陕西 榆林 719000
年轻恒牙的牙根往往于萌出之后2~3年达到相应的长度,根尖于3~5 年完全发育,期间,因为发育不正常、牙外伤、龋病等因素导致年轻恒牙发生牙髓感染、分解、坏死或根尖周病变,造成年轻恒牙的牙根停止发育,牙根较短、髓腔宽大、根尖孔未能根尖封闭,且管壁薄弱容易折裂,不能实施常规根管治疗,所以对年轻恒牙进行诱导,使其继续发育、根尖封闭意义重大[1-2]。诱导根尖成形术,可促使根尖部出现牙本质桥,根尖屏障术可促使根尖孔区出现的钙化带良好,此两种治疗手段都能够使根尖孔封闭,然而仍不能有效地解决根管壁薄弱、髓腔宽大、牙根短小的问题[3]。随着再生医学与牙髓生物学的快速发展,牙髓血管再生术也随之出现,再生性牙髓属于新技术之一,其使用干细胞、生物活性因子及生物支架材料使牙髓组织再生,一方面生物支架材料较好,另一方面可以使牙髓活力提高,治疗周期缩短[4]。牙髓再生治疗中,生物支架材料于牙髓牙本质再生组织是否良好中发挥关键作用,支架材料的选择及设计也十分重要[5]。基于此,本研究观察富含血小板纤维蛋白(PRF)及矿物三氧化物凝聚体(MTA)材料支架和iRoot BP Plus支架在年轻恒牙再生性牙髓治疗中的应用效果,现报道如下:
1 资料与方法
1.1 一般资料 回顾性分析2017 年4 月至2019年4 月于榆林市中医医院治疗的68 例(68 牙)龋齿、73例(82牙)外伤引发年轻恒牙再生性牙髓患儿的临床资料。纳入标准:①同牙髓炎的症状相符,出现冷热刺激痛或自发痛、肿胀感,活髓也出现根管探痛,通过影像扫描显示下根尖周没有破坏;②外伤性或者是龋源性导致露髓;③选择再生性牙髓手术开展治疗;④都属年轻恒牙;⑤患牙牙根没有发育完全。排除标准:①伴有根折患牙;②手术前15 d 进行手术或药物治疗;③伴有其他系统性疾病;④出现手术禁忌或药物过敏;⑤有较差的依从性。按照治疗方案的不同分为4 个亚组,其中龋齿引发年轻恒牙再生性牙髓患儿为A、B组,外伤引发年轻恒牙再生性牙髓患儿为C、D组,A、C 组使用PRF 及MTA材料支架实施牙髓手术,B、D组使用iRoot BP Plus支架实施牙髓手术。其中龋齿引发年轻恒牙再生性牙髓每个亚组34颗牙,外伤引发年轻恒牙再生性牙髓每个亚组41 牙。本研究经本院伦理委员会批准同意。
1.2 治疗方法 A 组患牙使用PRF 及MTA 材料支架实施牙髓手术,B 组患牙使用iRoot BP Plus 支架实施牙髓手术。具体操作方法:(1)阿替卡因局部麻醉患牙,选择橡皮障隔离,经由开髓出现直线通路,冲洗选择1.0%NaClO 20 mL,后保持根管干燥,于根管处置入三联抗生素,使用玻璃离子水门汀暂时封住,15 d后复诊。(2)复诊时若炎症没有消除就重复治疗,如果有关的症状完全消失就将封闭去除,高压灭菌之后,对根尖附近的组织进行刺激造成根管出血,牙颈部血液充盈时使用无菌棉球蘸生理盐水适量在根管内中停滞15 min,出现血凝块。(3)按照分组状况分别填入PRF 及MTA 材料支架或iRoot BP Plus 支架,术前30 min 采集静脉血,制备病患自身PRF,静置等待使用,于支架上方置棉球,选择聚羧酸锌暂时封闭2 h,之后撤销封闭,使用复合树脂进行永久性填充。(4)手术完成后予以消炎镇痛药物常规口服,15 d 后症状没有明显改善,就使用传统根管实施治疗。
1.3 观察指标与评价方法 (1)临床疗效:①治愈是患牙临床症状全部消失,经由X射线发现根尖周的暗影不见,压根发育继续、长度增加、根尖闭合及根管壁增厚,同时牙髓活力测试显示为阳性;②好转是患牙临床症状全部消失,经由X 射线发现根尖周的暗影明显缩小,压根发育没有继续;③失败是患牙临床症状没有改善,经由X 射线发现根尖周的暗影缩小压根发育没有继续。总有效率=治愈率+好转率。(2)患牙恢复和根管改善情况:术后随访24个月,选择X射线对患牙恢复状况、根管根尖改善状况进行分析。
1.4 统计学方法 应用SPSS17.0 软件进行数据统计学分析。计量资料符合正态分布,以均数±标准差(±s)表示,组间两两比较采用t检验,计数资料比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 四亚组患牙的临床疗效比较 A 组患牙的治疗总有效率为94.12%,明显高于B 组的67.65%;C组患牙的治疗总有效率为87.80%,明显高于D 组的60.98%,差异均有统计学意义(χ2=7.703、7.746,P<0.05),见表1和表2。
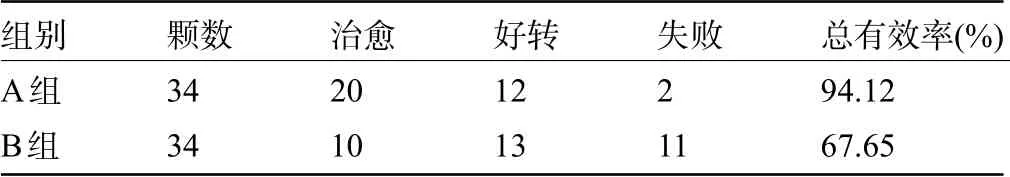
表1 A组和B组患牙的临床疗效比较(颗)

表2 C组和D组患牙的临床疗效比较(颗)
2.2 四亚组患牙的恢复状况比较 A 组患牙的牙髓活力正常、根尖孔封闭、萌出高度增加、牙体色泽正常明显高于B 组,差异均有统计学意义(P<0.05);C组患牙的牙髓活力正常、根尖孔封闭、萌出高度增加、牙体色泽正常明显高于D 组,差异均有统计学意义(P<0.05),见表3和表4。
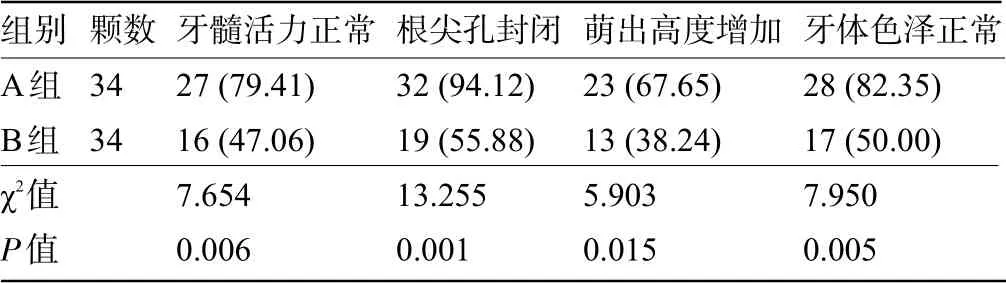
表3 A组和B组患牙的恢复状况比较[颗(%)]
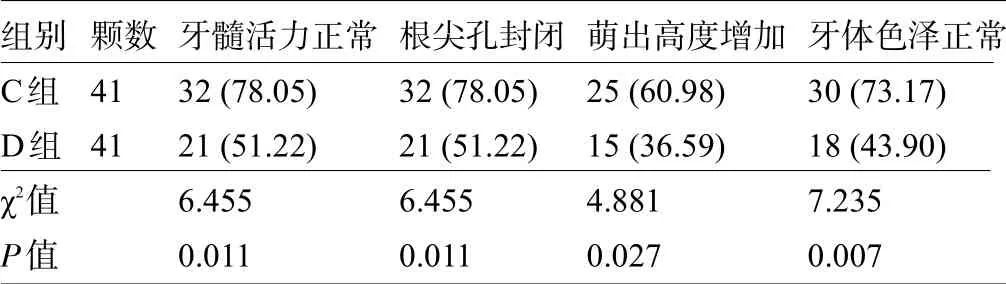
表4 C组和D组患牙的恢复状况比较[颗(%)]
2.3 四亚组患牙的根管根尖改善状况比较 治疗前,A组与B组根管壁厚度、根管长度比较相比差异均无统计学意义(P>0.05);治疗后,A组的根管壁厚度、根管长度明显厚(长)于B 组,差异有统计学意义(P<0.05)。治疗前,组C 组与D 组的根管壁厚度、根管长度比较相比差异均无统计学意义(P>0.05);治疗后,C组的根管壁厚度、根管长度明显厚(长)于D组,差异有统计学意义(P<0.05),见表5和表6。
表5 A组和B组患牙的根管根尖改善状况比较(±s,mm)
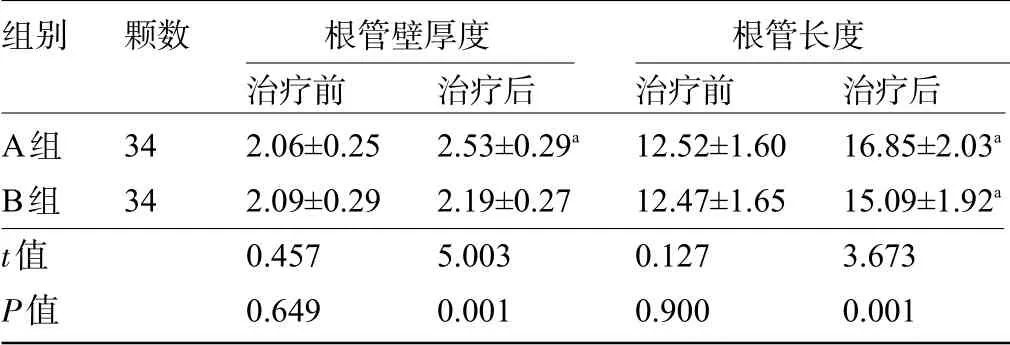
表5 A组和B组患牙的根管根尖改善状况比较(±s,mm)
注:与本组治疗前比较,aP<0.05。
组别A组B组t值P值颗数3434治疗前2.06±0.252.09±0.290.4570.649治疗后2.53±0.29a 2.19±0.275.0030.001治疗后16.85±2.03a 15.09±1.92a 3.6730.001治疗前12.52±1.6012.47±1.650.1270.900根管壁厚度 根管长度
表6 C组和D组患牙的根管根尖改善状况比较(±s,mm)
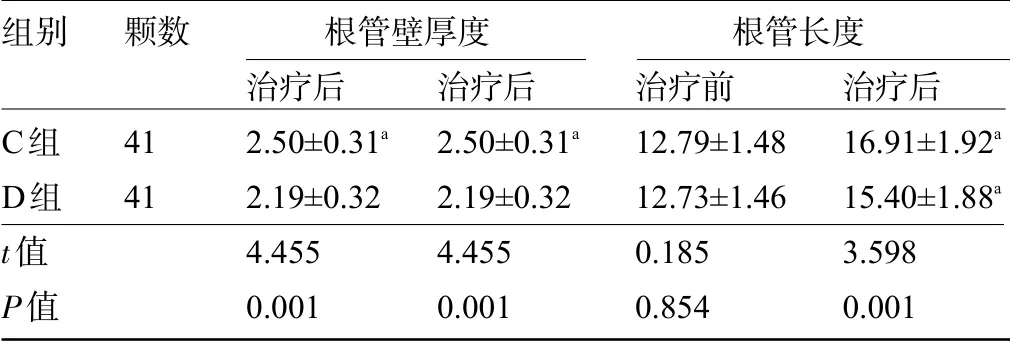
表6 C组和D组患牙的根管根尖改善状况比较(±s,mm)
注:与本组治疗前比较,aP<0.05。
组别C组D组t值P值颗数4141治疗后2.50±0.31a 2.19±0.324.4550.001治疗后2.50±0.31a 2.19±0.324.4550.001治疗后16.91±1.92a 15.40±1.88a 3.5980.001治疗前12.79±1.4812.73±1.460.1850.854根管壁厚度 根管长度
2.4 患牙改善状况实例 如图1 所示,患者男,11 岁,下颌第一前磨牙龋齿引发急性牙髓炎,治疗选择iRoot BP Plus,手术之后根尖孔近乎闭合,磨牙根尖持续发育,髓腔中钙化桥及露髓点形成。如图2所示,患者男,10 岁,上颌第一前磨牙由于外伤引发急性牙髓炎,治疗选择PRF+MTA,手术6 个月之后根管壁厚度增加,牙根尖闭合,牙根长度没有明显改变。
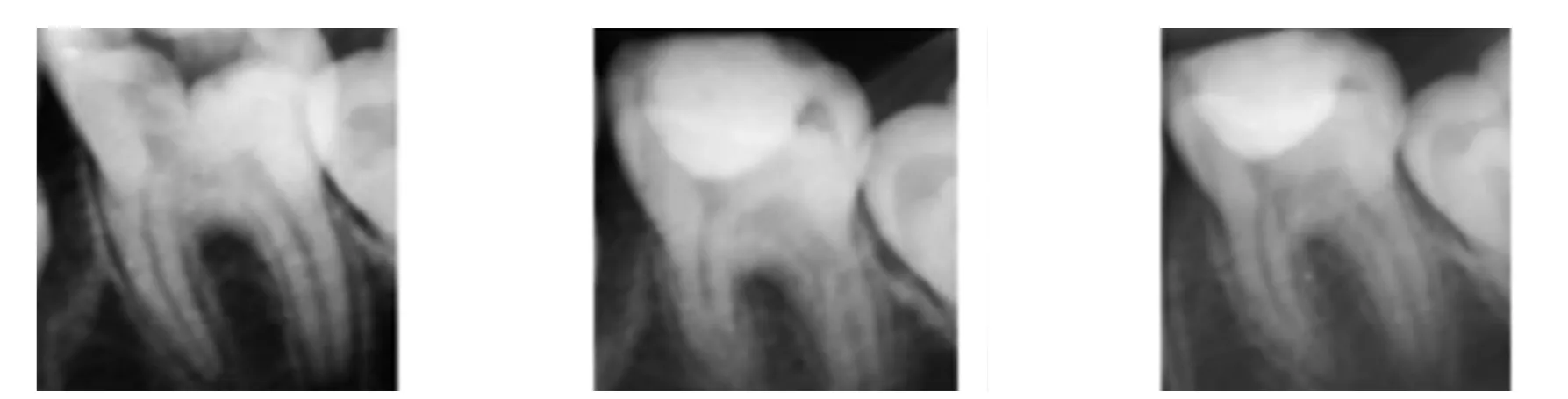
图1 11岁男患者
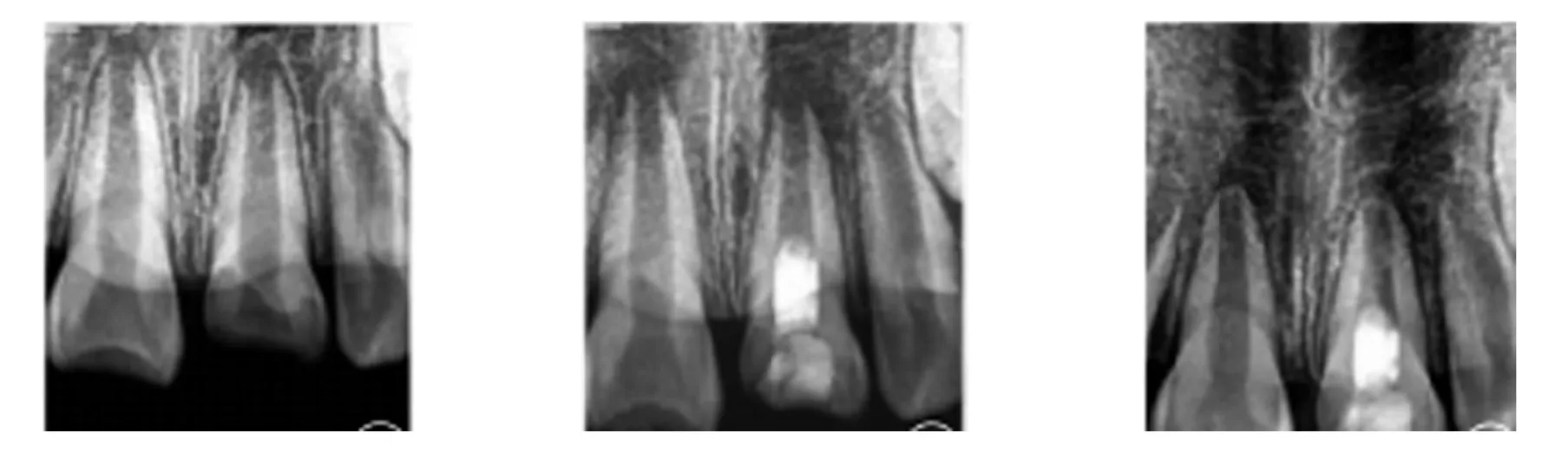
图2 10岁男患者
3 讨论
年轻恒牙发生龋源性牙髓炎或牙外伤造成牙髓坏死、感染后,牙根会停止发育,根尖孔不能封闭,由于牙根较短,管壁薄弱,出现牙根吸收、缺失及变色等现象[6]。临床中,治疗此病的传统手段是通过氢氧化钙类药物进行诱导根尖成形术,这种手段有较长的疗程且疗效不稳定,不能对牙根实施诱导使其继续发育,同时氢氧化钙类药物需长期封药,加之细胞带有的毒性会使根管壁折断率提高[7]。牙髓再生治疗的基础是生物学,使牙髓组织受损的部分得以取代,或是所有原牙髓被牙髓样组织取代,从而使根管发育闭合根尖孔,它的原理为对增殖分化干细胞实施刺激,进而出现新的牙髓样组织[8]。牙髓再生具有较好的生物相容性、能较好的保存牙髓活力率,且牙根发育完善,治疗期间需凭借支架保证血管再生与干细胞生存即可[9]。
MTA属于临床常见的一种修补根管的材料,为灰色粉末状,不仅有氧化钙、磷酸钙、硅酸钙,还有三氧化二铋、镁、铁等金属元素,可以于潮湿状态下发挥水合作用,出现胶质状凝胶体,这种凝胶体在凝固后能成为坚硬的屏障[10]。相关文献表明MTA 生物相容性较强,有较高的抗压强度,同银汞合金相比,有更好的封闭性,若使用MTA填充根尖时,也会出现成牙骨质状况[11]。MTA也存在缺点,第一,MTA价格较高,有较大的操作难度,第二,针对一些特殊状况特别是穿孔修补需关注其使用适应证[12]。PRF通过有效的封药根管对炎症进行控制之后,进而对根尖附近的组织进行刺激,使血液于根管中出现血凝块成为支架,同时把盖髓剂矿物MTA 在血凝块上方覆盖,然后封闭根管口[13]。它的机理为通过对新进或内余根管中的主细胞与干细胞进行刺激,加快其增殖分化,出现成牙骨质细胞、成骨细胞、成纤维细胞等,进而对相似于牙周支持组织样物质的出现进行介导,使有活性的组织形成并代替牙髓发挥作用[14]。
iRoot BP Plus 属于一种新型生物陶瓷材料,包含的成分有硫酸钙、氧化锆、硅酸钙、氧化钽等,同MTA具有相似的黏连性,若在酸性环境中使用,iRoot BP Plus 的黏连性会明显强于MTA。相关专家经牙髓细胞动物实验与体外试验证实,MTA与iRoot BP Plus均有较高的生物相容性与较强的牙髓细胞增殖功能[15]。多项文献显示,失败影响因素同感染时间具有一定的相关性,感染的时间越长就有越少的牙髓干细胞及组织存活,会对治疗效果产生影响,且牙髓坏死、感染程度或者是根尖周病变程度均会影响治疗的效果[16]。
综上所述,富含PRF及MTA材料支架在年轻恒牙再生性牙髓治疗中疗效显著,可加快根尖孔封闭,并使牙髓活力恢复。

