“脾肾益甲方”联合左甲状腺素钠片治疗脾肾阳虚型桥本氏甲状腺功能减退40例临床研究
宁日红 宁红艳 谷丽娜 王 娟 孙 环
(1.河北中医学院,河北石家庄 050020;2.华北医疗健康集团邢台总医院,河北邢台 054000;3.石家庄市中医院,河北石家庄 050051)
桥本甲状腺炎(hashimoto thyroiditis,HT)又称慢性淋巴细胞性甲状腺炎,是常见的器官特异性自身免疫性疾病之一。早期HT无典型表现,从隐匿发病到出现明显颈前部肿大需2~4年[1]。随着炎症侵袭,病程后期可发展为桥本氏甲状腺功能减退(以下简称桥本氏甲减),并发多系统临床症状。当前我国甲减发病率约为1.1%,而亚临床甲减患者高达16.7%[2]。目前西医治疗桥本氏甲减以长期服用甲状腺激素替代为主,但易损伤肝功能及造成白细胞偏低,且无法阻止病情进展[3]。中医学将本病归属于“瘿病”“虚劳”“水肿”等范畴,病机为脾失健运,肾失温煦,水停于内,精明失充,气血乏源,致气、痰、瘀结聚颈前,病因以脾肾阳虚为主,治宜温补脾肾。“脾肾益甲方”为石家庄市中医院内分泌科治疗脾肾阳虚型桥本氏甲减的自拟方,临床疗效满意。本研究观察了在口服左甲状腺素钠片基础上加用脾肾益甲方治疗脾肾阳虚型桥本氏甲减的临床疗效,并与单用左甲状腺素钠片治疗的对照组做疗效比较,现报道如下。
1 临床资料
1.1 一般资料 选取2020年6月至2021年5月石家庄市中医院内分泌科收治的桥本氏甲减且辨证为脾肾阳虚型的患者81例,按随机数字表法随机分为治疗组与对照组。治疗组40例:男13例,女27例;平均年龄(40.20±9.95)岁;平均病程(2.55±0.35)年。对照组41例:男17例,女24例;平均年龄(41.07±7.53)岁;平均病程(2.55±0.36)年。2组患者性别、年龄、病程等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
1.2.1 西医诊断标准 参考中华医学会内分泌学分会制定的《中国甲状腺疾病诊治指南——甲状腺炎》[3]及《成人甲状腺功能减退症诊治指南》[4]中桥本氏甲减的诊断标准,并经甲状腺细针穿刺细胞学检查确诊。
1.2.2 中医辨证标准 参照《中药新药临床研究指导原则(试行)》[5]386及《中医外科学》[6],并结合桥本氏甲减的临床诊疗经验,拟定脾肾阳虚证辨证标准。主证:颈前或喉结两旁肿大不适,倦怠乏力,畏寒肢冷,腰膝酸软。次证:腹胀纳呆,夜尿频多,面浮肢肿,气短懒言,头身困重,健忘。舌脉:舌胖、苔白滑,脉沉迟无力。具备主证3项兼次证2项者,参考舌脉即可辨为脾肾阳虚证。
1.3 纳入标准 符合西医桥本氏甲减诊断标准和中医脾肾阳虚证辨证标准;促甲状腺激素(TSH)<20 mIU/L,抗甲状腺过氧化物酶抗体(TPOAb)<450 IU/mL,抗甲状腺球蛋白抗体(TGAb)<550 IU/mL;年龄18~60岁;愿意接受本研究的治疗方法,并签署知情同意书。
1.4 排除标准 无症状性HT、非HT导致的甲减患者及HT伴甲亢患者;存在严重基础疾病(如恶性肿瘤、心力衰竭、严重精神类疾病等)者;过敏体质者;近2个月内参与过其他药物临床试验者;有智力或肢体残障者;有影响研究结果的其他疾病者。
2 治疗方法
2.1 对照组 予左甲状腺素钠片(优甲乐,德国默克公司,国药准字H20140052,生产批号G00GEN,规格:50 μg×100片)1次/d,以25 μg/d为起始剂量,晨起空腹口服,依据病情调整用药,最多不超过200 μg/d。同时嘱患者管理情绪、规律作息、健康饮食等。
2.2 治疗组 在对照组治疗的基础上加用中药汤剂脾肾益甲方。药物组成:黄芪30 g,白术15 g,茯苓15 g,熟地黄15 g,当归10 g,川芎10 g,丹参15 g,枸杞子15 g,杜仲15 g,鹿角霜10 g,炒麦芽15 g,夏枯草15 g,砂仁6 g。食欲差者加鸡内金10 g,便干者加火麻仁6 g,寐差者加酸枣仁6 g。由石家庄市中医院制剂室统一提供药材并煎制。每日1剂,取汁200 mL分早晚饭后温服。
2组疗程均为12周。
3 疗效观察
3.1 观察指标3.1.1 血清学指标 分别于治疗前后抽取2组患者晨起空腹静脉血10 mL,离心后使用全自动化学发光免疫分析仪(美国雅培,Abbottisr55064)检测血清游离三碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)、TSH、TPOAb、TGAb水平,应用全自动酶联免疫分析仪(日本协和医药株式会社,AP-960)测定血清白细胞介素-6(IL-6)水平。
3.1.2 甲状腺峡部厚度 采用彩色超声诊断仪(荷兰飞利浦公司,IE33)检测2组患者治疗前后甲状腺峡部厚度。
3.1.3 中医证候积分 参考《中药新药临床研究指导原则(试行)》[5]386制定中医证候评分量表。将颈前肿大或喉结两旁不适、倦怠乏力、畏寒肢冷、腰膝酸软、腹胀纳呆、夜尿频多、面浮肢肿、气短懒言、头身困重、健忘等证候根据严重程度由无到重分别计0、2、4、6分。中医证候总积分为各证候积分之和。
3.2 中医证候疗效判定标准 参考《中药新药临床研究指导原则(试行)》[5]387制定中医证候疗效判定标准。中医证候积分改善率(%)=[(治疗前中医证候总积分-治疗后中医证候总积分)/治疗前中医证候总积分]×100%。临床显效:中医症状、体征明显改善,中医证候积分改善率≥70%;有效:中医症状、体征好转,中医证候积分改善率≥30%、<70%;无效:中医症状、体征无好转或加剧,中医证候积分改善率<30%。总有效率(%)=(临床显效例数+有效例数)/总例数×100%。
3.3 统计学方法 采用SPSS 23.0统计软件进行数据分析。计量资料用(x-±s)表示,若符合正态性、方差齐性,组内比较采用配对样本 t 检验,组间比较采用独立样本 t 检验;如不符合正态性、方差齐性,组内比较采用配对样本秩和检验,组间比较采用两独立样本秩和检验。计数资料以例/百分比表示,用χ2检验。以P<0.05为差异有统计学意义。
3.4 治疗结果
3.4.1 2组患者治疗前后血清FT3、FT4、TSH水平比较 2组患者治疗前血清FT3、FT4、TSH水平比较,差异均无统计学意义(P>0.05);治疗后组间及治疗前后组内比较见表1。
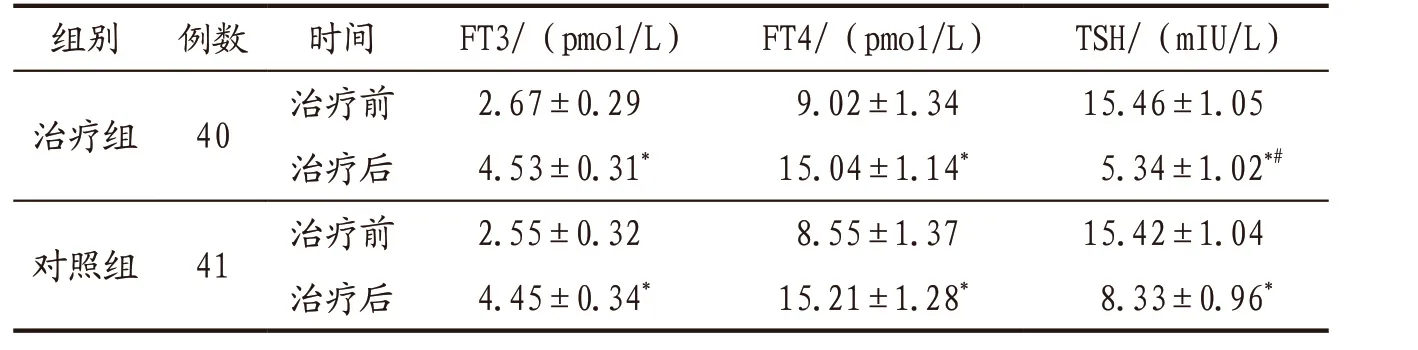
表1 治疗组与对照组患者治疗前后血清FT3、FT4、TSH水平比较(x-±s)
3.4.2 2组患者治疗前后血清TPOAb、TGAb、IL-6水平比较 2组患者治疗前血清TPOAb、TGAb、IL-6水平比较,差异均无统计学意义(P>0.05);治疗后组间及治疗前后组内比较见表2。
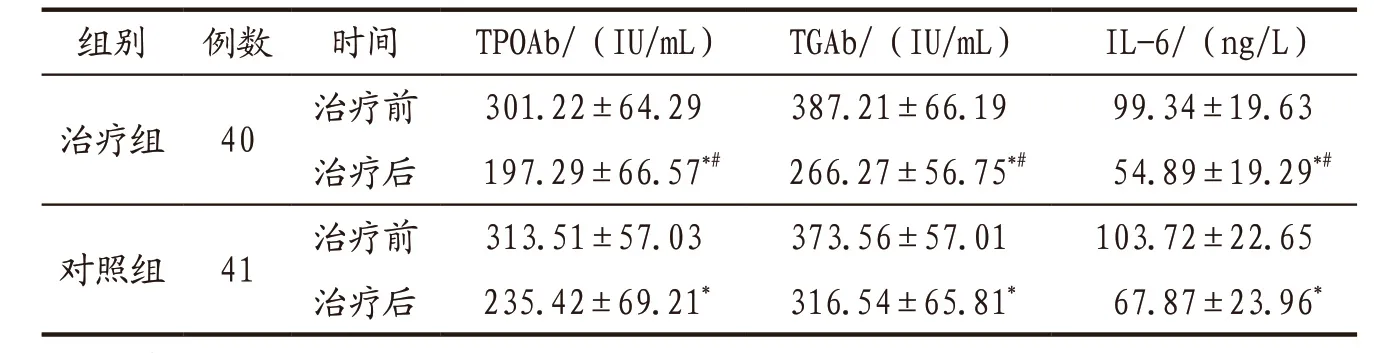
表2 治疗组与对照组患者治疗前后血清TPOAb、TGAb、IL-6水平比较(x-±s)
3.4.3 2组患者治疗前后甲状腺峡部厚度比较 治疗组与对照组治疗前甲状腺峡部厚度分别为(5.95±0.64)mm、(6.15±0.55)mm,治疗后分别为(4.11±0.54)mm、(4.64±0.68)mm,均明显低于本组治疗前(P<0.05)。治疗后治疗组甲状腺峡部厚度明显小于对照组(P<0.05)。
3.4.4 2组患者治疗前后中医证候总积分比较 治疗组与对照组治疗前中医证候总积分分别为(14.50±4.83)分、(14.34±5.00)分,治疗后分别为(6.30±3.09)分、(9.61±5.28)分,均明显低于本组治疗前(P<0.05)。治疗后治疗组中医证候总积分明显低于对照组(P<0.05)。
3.4.5 2组患者中医证候疗效比较 见表3。

表3 治疗组与对照组患者中医证候疗效比较 单位:例
4 讨论
HT是临床较为常见的自身免疫性内分泌疾病,发病年龄集中在30~60岁,约占总发病人数的74.36%[1]。甲减可分为亚临床甲减、临床甲减,是甲状腺激素分泌减少或功能不足的综合征,临床表现为交感神经兴奋性下降、全身代谢功能低下。目前主流认为HT发病与遗传、环境因素密切相关,因甲状腺特异基因和免疫调节基因的影响,HT存在家族聚集倾向,发病人数随年龄增加而增多,男女之比为1∶5~10[7],妊娠是导致女性好发HT的主要原因,同时酒精摄入、尼古丁吸入、感染、应激、细胞因子紊乱等均可导致HT[8]。心肌和血管内皮组织含大量甲状腺激素受体,甲状腺激素异常分泌可诱发内皮受损,进而引起血脂、血压异常而破坏心血管稳态[9-10],故防治甲减可有效降低心血管严重不良结局。目前桥本氏甲减的治疗主要依靠口服左甲状腺素钠片,具有一定效果,但易导致白细胞降低、肝功能受损等不良反应,且难以恢复免疫平衡,远期疗效不理想,需长期复诊,治疗周期漫长、繁琐且经济负担较重,患者依从性较差。
脾为后天之本,HT后期病情迁延,肾阳无以滋补脾阳,渐致脾肾两虚。中医认为情志内伤、饮食偏嗜是桥本氏甲减发病的主要诱因,病位在脾、肾、肝,多为虚实夹杂,治宜补养正气固其本,理气、消痰、化瘀治其标,兼顾疏肝健脾。笔者团队结合桥本氏甲减基本病机,以温补脾肾、益气补血为法,自拟脾肾益甲方辨证施治,临床疗效显著。本方由四物汤变化而来,四物汤最早出自《仙授理伤续断秘方》,有补血行气之功,为后世所推崇。因肾阳虚衰,脾胃失于温煦,导致气血生化乏源,故脾肾益甲方重用黄芪,补气摄血,亦可生血[11],药理学研究表明,黄芪多糖可促进淋巴细胞增殖,改善胸腺及脾脏指数以提高免疫力,黄芪总黄酮更能发挥显著的抗炎作用[12];白术、茯苓健脾益气、和胃化湿,与黄芪合用增强健脾益气之效;川芎、丹参活血行气;当归补血兼活血,研究表明黄芪配伍当归有强大的益气活血作用,同时可双向调控自身免疫,降低炎症反应[13];枸杞子、杜仲滋补肝肾、益精养血;熟地黄甘温质润,长于滋养阴血、补肾填精,为补血要药,与枸杞子相合增生精益髓、补肾实脾之力[14];鹿角霜为血肉有情之品,温肾助阳,其所含微量元素可有效抑制组织过度增生[15];炒麦芽、砂仁行气调中、和胃醒脾;夏枯草散结消肿。诸药配伍,共奏温补脾肾、益气养血摄血、填精补髓之功。
FT3、FT4可直观反映甲状腺功能,对甲状腺疾病的鉴别诊断具有一定价值[16]。TSH对血清FT4变化异常敏感,能及时反映机体状态而指导临床用药,是反映甲状腺功能的重要指标[4]。本研究结果表明,2组患者治疗后血清FT3、FT4均明显升高,组间比较差异无统计学意义;2组患者治疗后血清TSH明显降低,且治疗组明显低于对照组,证实脾肾益甲方可有效减轻TSH对机体的刺激而保护正常甲状腺组织,且在此过程中并不影响甲状腺激素分泌,提示不论甲状腺激素是否处于正常范围均可考虑选择本方进行治疗。TPOAb、TGAb是甲状腺特异性抗体,能通过细胞毒作用损伤甲状腺组织[17],同时二者也是确定甲减病因和诊断HT的重要指标。TPOAb阳性表明甲状腺组织已存在自身免疫反应,若同时伴有TSH水平升高,则表明甲状腺组织已经受损;TGAb敏感性不如TPOAb,但研究发现仅TGAb阳性时TSH同样升高,故测定TSH时应同时检测TGAb以减少漏诊[4]。本研究结果表明,2组患者治疗后TPOAb、TGAb均显著降低,且治疗组明显低于对照组,表明中西医联合治疗方案能有效调节机体免疫,具有独特的临床优势。甲减患者甲状腺组织可代偿性增生而增大变厚,故本研究测定甲状腺峡部厚度以反映甲状腺功能状态。本研究中2组患者治疗后甲状腺峡部厚度均较治疗前明显减小,治疗组明显小于对照组,表明联合治疗方案能更有效缩小肿大的甲状腺体,抑制甲状腺细胞过度增殖。Th1/Th2细胞分泌失衡在HT的发生和发展中扮演重要角色[18],IL-6是由多种细胞分泌的Th2型细胞因子,可直接损伤甲状腺细胞,刺激机体分泌一氧化氮和前列腺素,促进炎症反应,激活自身免疫系统导致HT形成[19],且长期高水平IL-6可能与甲状腺癌变直接相关[20]。本研究结果表明,2组患者治疗后IL-6水平明显下降,治疗组下降更明显,提示联合治疗方案能更有效调节紊乱的细胞因子,降低炎症反应,抑制甲状腺细胞损伤,有逆转甲状腺组织癌变的可能,需进一步进行临床验证。
综上,在左甲状腺素钠片基础上加用脾肾益甲方治疗脾肾阳虚型桥本氏甲减可明显改善甲状腺功能,调节机体免疫,降低炎症反应,抑制腺体增生,并改善中医证候,提高中医证候临床疗效。下一步拟进行更大样本量研究,并进行远期随访,深入研究脾肾益甲方重要药味的药理成分及其相互作用机制,为临床推广应用提供更多依据。

