疏肝解郁方对绝经后高血压患者疗效和心理及激素水平的影响研究
彭芃,任玲
(大连市第五人民医院中医科,辽宁 大连 116021)
女性绝经后会出现卵巢功能减退,激素水平改变,引起内分泌紊乱、自主神经功能失调,导致血压升高,且血压波动较大,并通常伴有头晕头痛、心悸气短、胸闷、烘热汗出、失眠健忘、急躁易怒、焦虑不安、记忆力减退等症状[1]。据统计[2],目前全球范围内高血压发病率较高且呈增长趋势,而50岁以上女性群体原发性高血压及心血管病患病率明显高于50岁以下女性群体,70岁以上女性人群心血管病患病率明显高于同龄男性,究其原因,可能与绝经后雌激素水平下降,引起心血管相关危险因素上升有关。由于绝经后女性特殊的生理特征,绝经后原发性高血压患者血压水平不易控制,且心脑血管病发病率、致死致残率明显升高,严重影响中老年女性身心健康及生活质量,增加家庭和社会负担。针对绝经后高血压病患者的治疗,现阶段西医通常采用常规降压药联合雌激素替代疗法,但常规治疗手段易忽视绝经后女性患者的心理状况,且长期运用雌激素治疗易引起子宫内膜出血或乳腺增生等不良反应,影响治疗效果。目前,针对绝经期原发性高血压患者,临床提倡双心治疗,即在控制患者血压同时,考虑患者特殊的生理及心理特点,兼顾患者心理健康水平[3]。中医在治疗绝经后诸症方面积累了丰富经验,本研究旨在探究疏肝解郁方治疗绝经后高血压患者的疗效,现报道如下。
1 资料与方法
1.1 临床资料 选取2018年2月至2020年2月本院中医科门诊及住院部收治的120例绝经后高血压患者作为研究对象,随机分为对照组与观察组,每组60例。对照组年龄49~70岁,平均年龄(56.18±3.52)岁;病程6个月~10年;平均病程(5.24±0.98)年;高血压分级:1级28例,2级32例。观察组年龄50~70岁,平均年龄(55.87±3.63)岁;病程5个月~11年,平均病程(5.31±0.96)年;高血压分级:1级26例,2级34例。两组临床资料比较差异无统计学意义,具有可比性。本研究经医学伦理委员会审核批准,患者及家属均知情同意并签署知情同意书。
1.2 纳入及排除标准 纳入标准:符合《中国高血压防治指南(2018年修订版)解读》[4]中高血压相关诊断标准;绝经后女性;原发性高血压分级<3级;中医证候符合肝气郁结或肝郁化火证型(证见:胸胁满闷、脘胀、头昏眩晕、烦躁易怒、喜叹息、烘热汗出,或伴失眠、健忘、忧郁寡欢,舌红少苔、脉弦细数)。排除标准:继发性高血压;合并其他严重精神疾病或智力障碍;合并严重脏器损伤或功能障碍;合并恶性肿瘤;依从性差;同时参与其他临床研究。
1.3 方法 两组均予以高血压常规生活指导,对照组中高血压1级患者服用厄贝沙坦[赛诺菲(杭州)制药公司,国药准字J20171089,规格:150 mg],每次150 mg,每天1次;高血压2级患者在厄贝沙坦基础上加用苯磺酸氨氯地平片(辉瑞制药有限公司,国药准字H10950224,规格:5 mg),每次5 mg,每天1次。观察组在对照组基础上联合疏肝解郁方治疗,组方为:陈皮12 g,青皮、柴胡、郁金各15 g,川芎、枳壳、芍药、刺五加各10 g,玫瑰花、合欢花各20 g,贯叶金丝桃3 g,炙甘草6 g。胁痛加乌药、延胡索;肝郁化火加丹皮、栀子;血虚加熟地、阿胶、艾叶,根据具体情况临证决定剂量。每天1剂,分两次温服。两组均连续治疗12周。
1.4 观察指标 ①运用自制中医症候积分量表评价两组中医证候积分,量表包括胸胁满闷、头昏眩晕、烦躁易怒、烘热汗出、失眠、健忘、忧郁寡欢共7个方面,症状由轻到重分别计为0、2、4、6分。②于治疗前后采用汉密尔顿焦虑、抑郁量表(HAMA、HAMD)评价两组情绪状态,分数与情绪状态呈反比。③分别于治疗前后检测两组激素水平,包括孕酮(P)、雌二醇(E2)、促卵泡生成素(FSH)及促黄体生成素(LH)。
1.5 统计学方法 采用SPSS 22.0统计软件进行数据分析,计量资料以“±s”表示,比较采用t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组治疗前后HAMA、HAMD量表评分及中医症候积分比较 治疗后,观察组HAMA及HAMD量表评分、中医症候积分均低于对照组(P<0.05),见表1。
表1 两组治疗前后HAMA、HAMD量表评分及中医症候积分比较(±s,分)
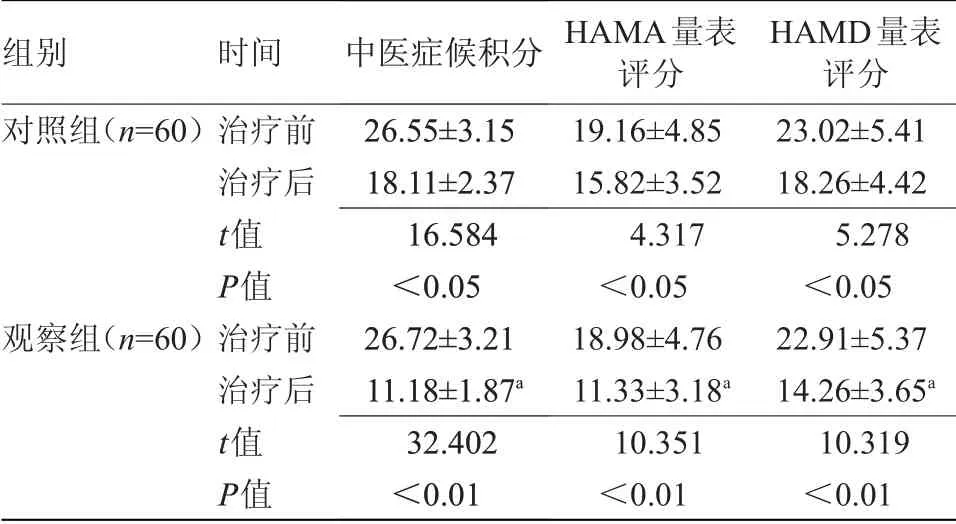
表1 两组治疗前后HAMA、HAMD量表评分及中医症候积分比较(±s,分)
注:HAMA、HAMD,汉密尔顿焦虑、抑郁量表。与对照组比较,a P<0.05
组别对照组(n=60)观察组(n=60)时间治疗前治疗后t值P值治疗前治疗后t值P值中医症候积分26.55±3.15 18.11±2.37 16.584<0.05 26.72±3.21 11.18±1.87a 32.402<0.01 HAMA量表评分19.16±4.85 15.82±3.52 4.317<0.05 18.98±4.76 11.33±3.18a 10.351<0.01 HAMD量表评分23.02±5.41 18.26±4.42 5.278<0.05 22.91±5.37 14.26±3.65a 10.319<0.01
2.2 两组治疗前后激素水平比较 治疗后,观察组P、FSH、E2、LH水平均明显低于对照组(P<0.05),见表2。
表2 两组治疗前后激素水平比较(±s)

表2 两组治疗前后激素水平比较(±s)
注:P,孕酮;FSH,促卵泡生成素;E2,雌二醇;LH,促黄体生成素。与本组治疗前比较,a P<0.05
组别对照组(n=60)观察组(n=60)t值P值P(pmol/L)治疗前26.41±4.18 26.34±4.20 0.092>0.05治疗后19.18±2.24a 14.96±1.65a 11.749<0.05 FSH(pmol/L)治疗前16.82±3.58 16.77±3.61 0.076>0.05治疗后15.23±2.15a 11.49±1.86a 10.190<0.05 E2(IU/L)治疗前318.88±38.84 321.24±39.16 0.331>0.05治疗后204.52±20.23a 154.87±17.85a 14.255<0.05 LH(IU/L)治疗前12.79±3.20 12.83±3.18 0.069>0.05治疗后9.82±1.24a 5.51±1.01a 20.875<0.05
3 讨论
2015年,Aronow等[5]研究指出,绝经后5年内高血压发病风险最高。刘艳华[6]等研究也发现,围绝经期女性高血压患病率为同龄对照组女性的3.77倍。女性体内的内源性雌激素能保护血管内皮细胞,扩张血管,受此影响,育龄期女性高血压发病率低于男性,进入围绝经期,卵巢功能开始出现衰退,体内激素水平发生显著变化,内源性雌激素合成分泌下降,在下丘脑-腺垂体-性腺轴的调节作用下,机体促性腺激素分泌量上升,自主神经系统也随之发生改变,继而产生自主神经功能紊乱所引起的一系列症候群,其中部分人群会同时出现高血压,其特点表现为收缩压升高,舒张压改变较少,甚至无明显变化,血压易波动,变异性大,控制不稳定[7]。临床基础研究证实,E2水平与血压呈负相关,绝经后,E2水平下降会导致雌性大鼠血压上升[8]。Yeasmin等[9]的一项横断面研究发现,血清雌激素水平越低,则绝经期女性收缩压和舒张压水平越高。绝经期女性体内激素水平的改变还可影响女性肾素-血管紧张素-醛固酮系统(RAAS)、氧化应激、交感神经系统、动脉重构,从而引起血压升高[10]。
绝经后高血压患者易合并自主神经功能紊乱,影响血压控制,常规西药治疗主要采用降压药联合雌激素替代疗法,未能兼顾绝经后女性患者的心理状况,且长期运用雌激素治疗易引起子宫内膜出血或乳腺增生等不良反应,整体效果欠佳。本病在中医学属于“经断前后诸证”范畴。情志失调是围绝经期高血压的主要病因之一,郁怒伤肝,七情内伤可引起五脏受损,因此,在常规使用降压药的同时可配合服用疏肝理气、解郁安神中药。疏肝解郁方由陈皮、青皮、柴胡、郁金、川芎、枳壳、芍药、刺五加、玫瑰花、合欢花各、贯叶金丝桃、炙甘草等药物构成,方中陈皮、青皮理气疏肝行滞为君;柴胡、郁金、川芎疏肝行气开郁,刺五加、玫瑰花、合欢花、贯叶金丝桃解郁宁心安神,均为臣药;芍药、甘草养血柔肝,以防气药辛散太过而伤肝阴,均为佐药;甘草调和诸药,为使药。
本研究结果显示,治疗后,观察组HAMA及HAMD量表评分、中医症候积分均低于对照组(P<0.05),提示疏肝解郁方能有效减轻患者主观症状及不良情绪,改善心理健康水平。治疗后,观察组P、FSH、E2、LH水平均明显低于对照组(P<0.05),提示疏肝解郁方能有效调节绝经后高血压患者激素水平。
综上所述,疏肝解郁方治疗绝经后原发性高血压效果显著,可通过调节绝经后体内激素水平并经多种途径实现对绝经后高血压患者血压的调控作用,但具体机制仍待进一步研究。

