宫腔镜电切术联合炔诺酮对围绝经期功能失调性子宫出血患者治疗的临床效果
陈 夏
广东省东莞市东莞康华医院(东莞 523000)
女性处于围绝经期时因其孕激素比例失调、卵巢功能减退、子宫内膜增生等因素,会导致围绝经期功能失调性子宫出血,该病症患者常表现出月经量增多、月经周期紊乱、阴道不规则流血等症状,情况严重者会出现贫血[1]。临床上常用创伤小、疗程短的宫腔镜子宫内膜电切术对该疾病患者进行治疗,为预防患者术后患者发生出血、内分泌失调等并发症,会结合药物对患者进行治疗[2]。现从我院中选取87例围绝经期功能失调性子宫出血患者,探讨对临床效果的影响。
1 资料与方法
1.1 一般资料
研究对象为我院收治的87例围绝经期功能失调性子宫出血患者,研究时间为2017年1月—2020年9月,纳入标准:①经过宫腔镜和诊断性刮宫检查后确诊;②无手术禁忌症及药物过敏史患者;③白细胞和血小板计数正常,肝肾功能均正常患者。排除标准:①患有子宫肌瘤、内膜癌患者;②一年内服用过激素类药物患者;③合并有肺、心等器质性疾病患者;④治疗依从性差患者。通过随机数字表法分为观察组(n=44)、对照组(n=43),观察组年龄41~53(45.17±3.81)岁,病程4~12(7.08±2.21)月;对照组年龄43~54(45.64±3.79)岁,病程5~14(7.82±2.30)月。2组患者上述基线资料进行统计学分析,结果无明显统计学差异(P>0.05),可进行比较。
1.2 方法
对照组进行宫腔镜电切术进行治疗,具体操作如下:使用1%聚维酮碘液在患者进行手术的前一天冲洗其阴道,麻醉患者后取膀胱截石位,用扩宫棒对患者的宫颈进行扩张处理,扩至9.5~10.0 mm即可,然后将等离子电切镜置入患者宫颈内,向患者宫颈内灌入膨宫液(0.9%氯化钠液,3 000 mL/袋),灌入速度为200~300 mL/min即可,维持13 kPa 的膨宫压力,其中分别将电切功率及电覆功率设置为80~100 W、40~60 W。在宫腔镜下观察患者子宫内的情况,找出患者的出血部位及病变部位,随后进行切除,切除时需注意的是不能对较大的血管造成损伤,然后对患者进行电凝创面操作。电切术进行时的具体步骤:垂直电极,切割患者宫角及宫底部至内膜下1~3 mm的浅肌层,并进行病理检查。术后观察患者的生命体征及出血量,为防止发生术后感染可使用适量的抗生素,为防止出现低钾低氯血症,及时补充钾离子。
观察组患者在对照组患者治疗的基础上加以联合使用炔诺酮,服用方式为口服,出血较多者前3天5 mg/次,每8 h一次,4~6天改为5 mg/次,每12 h一次,6天后改为3.75 mg/次,每12 h一次,共服用22天;下次月经第5天开始3.75 mg/次,每12 h一次,共服用22天,3~6周期。若出血不多,一般3.75 mg/次,每12 h一次,共服用22天,下次月经第5天再次同上用药,3~6周期。
1.3 观察指标
①对比2组临床疗效,根据患者《功能失调性子宫出血临床诊断治疗指南(草案)》[3]判定临床疗效,痊愈:患者贫血症状及阴道不规则流血症状均消失,顺利绝经或月经恢复正常;显效:患者贫血症状及阴道不规则流血症状较治疗前改善情况明显;有效:临床症状较治疗前有着一定好转;无效:与上述条件不相符。②对比2组手术情况。③对比治疗前后子宫形态(子宫内膜厚度)、血红蛋白水平变化。④对比2组不良反应,即对白带增多、头晕乏力、恶心呕吐、面部色素沉着等发生情况进行比较。
1.4 统计学方法
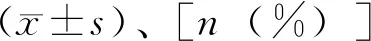
2 结 果
2.1 2组临床疗效对比
与对照组相比,观察组治疗总有效率更高(P<0.05),见表1。

表1 2组临床疗效对比 [n(%)]
2.2 2组手术情况、住院时间对比
2组在手术时间、术中出血量、膨宫液用量及住院时间上比较无统计学意义(P>0.05),见表2。

表2 2组手术情况、住院时间对比
2.3 2组子宫内膜厚度、血红蛋白水平对比
2组治疗前子宫内膜厚度、血红蛋白水平比较结果无统计学差异(P>0.05),治疗后子宫内膜厚度增加(P<0.05),观察组大于对照组(P<0.05),血红蛋白水平下降(P<0.05),观察组水平低于对照组(P<0.05),见表3。

表3 2组子宫内膜厚度、血红蛋白水平对比
2.4 2组不良反应发生率对比
与对照组相比,观察组不良反应发生率更低(P<0.05),见表4。
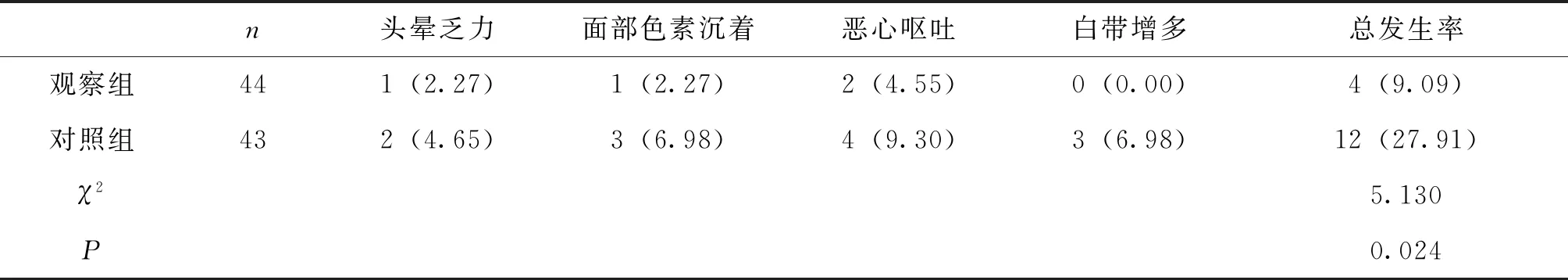
表4 2组患者不良反应发生情况比较 n(%)
3 讨 论
女性进入围绝经期后,身体会出现一些变化,如排卵量下降、卵巢功能衰退、卵泡数量减少等,当出血排卵异常时,机体内黄体正常生成受到影响,从而导致其体内孕激素水平下降,患者在雌激素影响下,子宫内膜会产生一定变化,进而引发患者阴道不规则出血,导致患者出现功能性失调性子宫出血。围绝经期功能失调性子宫出血是临床上常见的妇科疾病之一,患者通常表现出月经周期紊乱、子宫不规则出血、出血时间较长等症状,严重者还会出现贫血、休克等,对患者的生命健康及生活质量造成极大负面影响[4]。
临床上对该症状患者进行治疗的常规方式之一是子宫切除术,但该方式会给患者带来较大的创伤,还会影响患者的卵巢供血功能,同时术后极易出现并发症,患者耐受程度不高,因此该治疗方式并不能够被患者所接受[5]。而非手术治疗则多是通过对症紧急止血、药物调节、诊断性刮宫为主,长时间使用激素治疗,容易增加患者乳腺癌、心脑血管疾病等的患病几率[6]。随着医学科技的发展,现临床上在导致异常子宫出血的各类疾病的治疗中使用宫腔镜电切术这一微创手术方式,该手术具有用时短、无须开腹、损伤小、不影响患者卵巢功能等特点,在临床上已被广泛应用。研究表明,宫腔镜电切术通过宫腔电切镜切除患者子宫内膜的功能层、基底层等,进而对患者的病症进行有效治疗,但是宫腔镜电切术会存在过度水化、宫腔积血、子宫穿孔大出血、感染气体栓塞等并发症的发生[7]。因此对于患者而言,在其手术治疗方案中合理应用抗菌药物对其疾病的治疗及康复具有较大的意义。
另外临床上主要通过使用雌激素加快内膜生长、孕激素帮助内膜脱落、促进内膜萎缩等方式对围绝经期功能失调性子宫出血进行治疗,此过程中就会应用到孕激素,但相关学者研究发现,对患者单一使用孕激素进行疾病治疗时,极易发生止血不完全的情况,如雄激素的单一使用,不仅其止血作用效果缓慢,且容易造成患者贫血,而雌激素的单一使用则会造成患者过度增生内膜的情况[8]。衍生于甲基睾酮的炔诺酮能够帮助女性体内维持稳定水平的雌激素,同时还具有促进患者子宫内膜成熟、发育、过渡至分泌期的作用,防止患者子宫内膜的持续性脱落,对患者体内雌激素受体的产生具有一定的抑制作用,进而将雌激素的代谢清除率提高[9]。
夏燕卿等人[10]在围绝经期子宫内膜息肉导致异常子宫出血患者中应用炔诺酮与宫腔镜子宫内膜电切术治疗,结果显示联合治疗总有效率达到93.94%,本研究中,观察组治疗总有效率为100%,这与上述研究结果相一致,提示宫腔镜电切术联合炔诺酮治疗可有效促进临床疗效。子宫内膜厚度是反映子宫形态的重要指标。本次研究结果显示,宫腔镜电切术联合炔诺酮治疗后患者的子宫内膜厚度、血红蛋白水平明显优于单一使用宫腔镜电切术治疗(P<0.05),表示宫腔镜电切术联合炔诺酮这一治疗方案的治疗效果比较理想,可改善子宫状况、血红蛋白水平。此外,宫腔镜电切术联合炔诺酮治疗后患者不良反应发生率明显低于单一使用宫腔镜电切术的治疗方案(P<0.05),表示前一治疗方案的安全性较高,该研究结果与尚秋艳[11]在相关研究中所得结果具有较高的一致性,表示本研究的结果较为可靠。
综上所述,围绝经期功能失调性子宫出血患者应用宫腔镜电切术联合炔诺酮治疗可改善子宫状况,促进子宫内膜厚度的恢复,改善血红蛋白水平,提高临床疗效,且具有较高安全性,值得临床推广。

