综合干预疗法治疗妊娠期糖尿病的临床探讨
李文晶,方荣丹,陈富强
政和县医院,福建南平 353600
妊娠期糖尿病在我国临床发病率较高,大部分患者在妊娠后由于受到激素水平变化等因素影响导致糖代谢异常、代谢紊乱以及胰岛素抵抗等问题,并表现为血糖异常无法自主控制,需要利用临床手段进行干预,较少部分患者自身存在糖尿病,后在妊娠过程中对血糖的控制效果下降[1-2]。该病对患者妊娠安全影响较大,可导致其他妊娠合并症,甚至增加妊娠风险,严重时导致死亡、流产、新生儿夭折等不良后果。临床为改善妊娠期糖尿病患者的治疗效果,多采取用药方式干预,但如果不能及时对患者的糖摄入、营养摄入干预,会对其生命及胎儿发育均造成较大的影响,因此需要进行综合干预疗法治疗[3-4]。本文选取2021 年1—12 月政和县医院妊娠期糖尿病患者98 例进行对照研究,现报道如下。
1 资料与方法
1.1 一般资料
选取本院收治的妊娠期糖尿病患者98 例,随机将其分为研究组和对照组,各49 例。对照组年龄22~42 岁,平均(32.28±9.72.72)岁;孕周29~37 周,平均(33.42±3.58)周;体质指数(body mass index, BMI)26~30 kg/m2,平均(28.16±1.84)kg/m2。研究组年龄21~43 岁,平均(32.13±10.87)岁;孕周24~38 周,平均(31.42±6.58)周;BMI28~30 kg/m2,平 均(29.35±0.65)kg/m2。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本次研究已取得医院伦理委员会批准。
1.2 纳入与排除标准
纳入标准:患者符合相关临床诊断标准[5-6];自愿签署同意书配合实验;能够耐受实验治疗。排除标准:合并其他妊娠期合并症者;出现中途流产、死亡、新生儿夭折情况者;存在精神类疾病者;认知功能异常者。
1.3 方法
对患者进行饮食等方面的干预,两组患者均治疗到分娩后。
对照组:监测患者的血糖情况,进行降糖用药,对患者进行胰岛素用药,用药前对患者进行24 h 血糖情况的监测,分别在24 点、清晨、餐后2 h 进行检验,根据检验结果选择注射剂量。
研究组:对照组基础上,对患者进行饮食干预,由专业营养师对患者的日常摄入总热量进行设置,设置在1 800~2 200 cal,并确保糖类不超过60%,脂肪20%~25%,蛋白质15%~20%。采取成熟的饮食方案进行治疗,必要时可采取营养配餐的方式进行干预,叮嘱患者不可饮食菠菜等草酸类成分较多的食物,减少淀粉类食物等具有植物酸的饮食,不可饮食碳酸饮料、咖啡等。进行运动疗法干预,叮嘱患者餐后30 min 后进行运动,选择妊娠期适宜的运动内容,包括散步、瑜伽等,但不可过于激烈,对存在先兆流产的患者则不适宜进行运动干预。需要告知患者定期监测血糖,在清晨餐前、餐后2 h 进行观察,并对患者治疗后的糖化血红蛋白指标进行监测。对患者进行微量元素的用药,包括钙、铁、维生素D 等药物干预,避免患者出现小腿抽筋等不良情况。
1.4 观察指标
①对比两组空腹血糖(fasting plasma glucose, FBG)、餐后2 h 血糖(2 hours postprandial blood glucose, PBG)、糖化血红蛋白(glycosylated hemoglobin, HbA1c)、胰岛素敏感指数(insulin sensitivity index, ISI)等指标差异。
②对比两组治疗总有效率,显效:患者血糖完全控制,正常分娩;有效:患者血糖控制良好,未见不良妊娠结局;无效:患者血糖控制不良,存在不良妊娠结局。总有效率=(显效例数+有效例数)/总例数×100%。
对比两组不良妊娠结局,包括恶心呕吐、早产、新生儿窒息、产后出血。
③对比两组产后出血量、产后卧床时间、产后住院时间、满意度评分(自制百分制量表评价,得分越高患者满意度越高)差异。
④对比两组睡眠时间、营养摄入评分(自制10分制量表,得分越高患者营养摄入效果越高)、兹堡睡眠质量指数(Pittsburgh Sleep Quality Index, PSQI)评分(得分越高患者睡眠质量越差);生活质量评分(Quality of Life, QOL)量表(满分100 分,得分越高患者生活质量越高)评分差异。
1.5 统计方法
采用SPSS 23.0 统计学软件进行数据分析,计量资料符合正态分布,以(±s)表示,进行t检验;计数资料以[n(%)]表示,进行χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组空腹血糖、餐后2 h 血糖、糖化血红蛋白、胰岛素敏感指数对比
研究组空腹血糖、餐后2 h 血糖、糖化血红蛋白显著低于对照组,胰岛素敏感指数显著高于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组空腹血糖、餐后2 h 血糖、糖化血红蛋白、胰岛素敏感指数对比(±s)
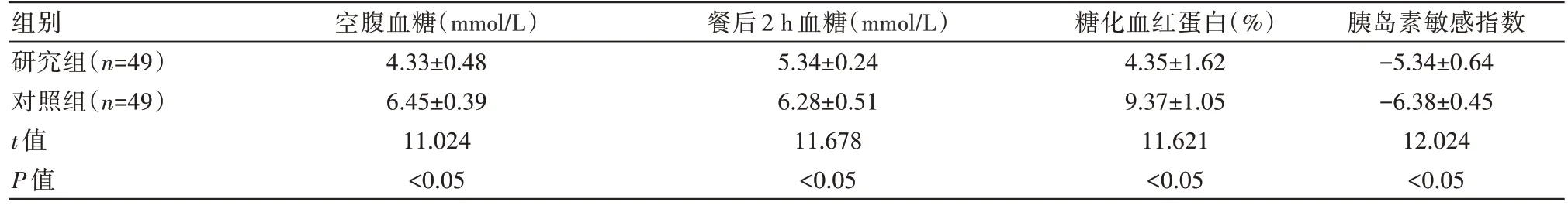
表1 两组空腹血糖、餐后2 h 血糖、糖化血红蛋白、胰岛素敏感指数对比(±s)
2.2 两组产后出血量、产后卧床时间、产后住院时间、满意度评分对比
研究组产后出血量、产后卧床时间、产后住院时间低于对照组,满意度评分显著高于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组产后出血量、产后卧床时间、产后住院时间、满意度评分对比(±s)

表2 两组产后出血量、产后卧床时间、产后住院时间、满意度评分对比(±s)
组别研究组(n=49)对照组(n=49)t 值P 值产后出血量(mL)129.75±10.26 359.45±15.68 11.048<0.05产后卧床时间(h)8.33±0.19 14.64±1.65 11.624<0.05产后住院时间(d)5.37±0.16 9.37±0.45 11.034<0.05满意度评分(分)89.67±3.38 76.34±2.81 11.021<0.05
2.3 两组睡眠时间、营养摄入评分、睡眠质量评分、生活质量评分对比
研究组睡眠时间、营养摄入评分、生活质量评分显著高于对照组,睡眠质量评分显著低于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组睡眠时间、营养摄入评分、睡眠质量评分、生活质量评分对比(±s)

表3 两组睡眠时间、营养摄入评分、睡眠质量评分、生活质量评分对比(±s)
组别研究组(n=49)对照组(n=49)t 值P 值睡眠时间(h)8.46±1.28 6.48±0.27 11.351<0.05营养摄入评分(分)8.27±0.16 6.45±0.22 12.041<0.05睡眠质量评分(分)5.37±0.12 15.81±0.34 10.132<0.05生活质量评分(分)89.31±2.37 70.45±3.64 11.028<0.05
2.4 两组治疗效果、不良妊娠结局对比
研究组治疗总有效率为93.54%,高于对照组的80.64%,研究组不良妊娠结局为6.45%,低于对照组的22.58%,差异有统计学意义(χ2=7.360、7.480,P<0.05)。
3 讨论
糖尿病可对患者的生命安全造成较大的损害,我国糖尿病临床发病率逐年上升,且患病年龄不断降低,使得部分育龄期女性出现糖尿病症状,一些患者则存在糖耐量异常等症状,在患者妊娠后,出现妊娠期糖尿病的几率也随之提高[7]。但一些患者在妊娠前并未确诊糖尿病,或仅存在糖耐量异常等症状,在妊娠后由于受到激素代谢异常等因素影响,出现了明确症状并得到确诊[8]。妊娠期糖尿病属于高危妊娠期合并症,患者多具有较为明显的剖宫产指征,其妊娠期间早产、流产、巨大儿等不良事件的发病率也较高,患者同时存在产后出血、低血糖等因素,并最终引发对患者及胎儿的生命威胁。
临床针对妊娠期糖尿病患者的治疗,多根据患者血糖控制情况选择药物干预,药物干预能够减少患者日常血糖代谢异常问题,避免异常血糖水平影响胎儿的生长发育[9]。但部分患者出于妊娠安全方面的考虑,对自身血糖的监测及用药依从性均较差,并最终影响治疗效果。临床为此对患者进行更加贴近生活、安全性更强的干预措施,即在用药治疗基础上,对患者进行综合治疗干预[10]。综合治疗能够在患者日常生活中将妊娠的相关干预相结合,从日常生活、饮食干预、运动指导、血糖监测等方面进行干预。通过饮食与运动帮助患者控制血糖的摄入,并尽量利用运动加强血糖的代谢效果,同时良好的生活习惯能够减少患者代谢的身体负担,提高患者的代谢功能与身体素质,帮助患者整体上改善妊娠安全[11]。同时需要对患者进行血糖监测的干预,帮助患者养成定期监测血糖的习惯,提高对自身血糖情况的掌握效果,避免胰岛素等用药剂量问题导致的低血糖症状。在用药基础上进行综合干预疗法治疗,其治疗效果显著,能够明确降低患者的治疗压力,改善其妊娠结局,避免由于糖尿病导致的巨大儿、产后出血等后果[12]。
综上所述,研究组患者治疗效果显著提高,不良结局下降,同时患者的生活质量等指标均显著好转,适于临床推广。

