STEMI患者早期高危室性心律失常发生的危险因素分析
查爽英,冯六六,刘天华,黄红漫△
急性心肌梗死(acute myocardial infarction,AMI)一般指冠状动脉因为持续急性缺血而产生的心肌坏死病变,属于临床常见病,若未及时进行有效治疗,病死率可达30%[1-2]。按照心电图表现,AMI可分为急性ST 段抬高型心肌梗死(ST segment elevation myocardial infarction,STEMI)和非STEMI[3]。经皮冠状动脉介入术(percutaneous coronary intervention,PCI)能够开通梗死动脉,为STEMI的主要治疗手段。研究显示,心室颤动、持续心动过速等高危室性心律失 常(high risk ventricular arrhythmias,HRVA)为STEMI 患者PCI 后的主要并发症,发生率25%[4]。PCI 后并发HRVA 为患者预后不良的重要原因[5]。因此,早期有效预测HRVA的发生风险,并采取针对性处理措施,对改善患者预后具有重要意义。目前,有关STEMI患者PCI治疗后HRVA影响因素的研究少见。本文就此进行探讨,以期为临床治疗提供参考。
1 资料与方法
1.1 一般资料 选取2018 年2 月—2020 年3 月于上海市杨浦区市东医院就诊的STEMI 患者164例。诊断标准参考《急性ST 段抬高型心肌梗死诊断和治疗指南(2019)》。纳入标准:年龄>18岁;具有PCI 适应证;发病至接受PCI<12 h;临床资料完整。排除标准:(1)合并凝血功能异常、自身免疫性疾病、肺栓塞或者严重肝肾功能障碍等。(2)加速性室性自主心律。(3)具有心脏手术史。(4)恶性肿瘤或合并其他容易导致HRVA心脏疾病者。(5)合并机械并发症(如心脏破裂或室间隔穿孔等)者。(6)妊娠或者哺乳期患者。所有患者均由同一手术团队予以PCI治疗,且手术成功,按照术后住院期间是否发生HRVA,将其分为HRVA组与非HRVA组。2组性别、年龄、体质量指数(BMI)、梗死部位、吸烟史、饮酒史、心肌梗死史、糖尿病史、高血压史及心绞痛史差异无统计学意义(P>0.05),具有可比性,见表1。研究符合《赫尔辛基宣言》原则,患者或其家属均签署知情同意书。
1.2 HRVA判断及治疗方案 (1)继发∕原发性心室颤动:心电图检查发现不规则波形,并且QRS 波辨认难度大,血流动力学缺乏稳定性,予以电复律治疗。(2)持续性室性心动过速:存在连续室性异位搏动超过100次∕min的情况,持续时间超过30 s,或机体血流动力学缺乏稳定性,给予药物∕电复律治疗。
1.3 结果分析 收集患者性别、年龄、BMI、梗死部位、既往史、心功能Killip分级、病变支数、罪犯血管、术后T波峰末间期(T peak-T end interval,Tpe)、校正QT 间期(corrected QT interval,QTc)、左心室射血分数(LVEF)、入院时实验室指标。其中,既往史包括吸烟史、饮酒史、心肌梗死、糖尿病、高血压及心绞痛等,罪犯血管包括左前降支(LAD)、左主干(LM)、回旋支(LCX)、右冠降支(RAD),实验室指标包括血肌酐(Scr)、尿素氮、尿酸、糖化血红蛋白(HbA1c)、三酰甘油(TG)、总胆固醇(TC)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、纤维蛋白原(FIB)、D-二聚体(D-Dimer,DD)、血红蛋白(Hb)、中性粒细胞比例(NEUT)、白细胞计数(WBC)、血钾等。Logistic 回归分析HRVA 发生的影响因素,并根据回归分析结果,分析因素的预测价值。三者联合检测指将3项数据导入Logistic回归模型,分析获得一组联合概率数据,然后分析该组数据的预测价值。
1.4 统计学方法 采用SPSS 20.0软件进行数据分析。符合正态分布的计量资料以±s表示,2组间比较用2独立样本t检验;计数资料组间比较用χ2检验;HRVA 影响因素分析采用二分类Logistic 回归;以受试者工作特征(ROC)曲线及曲线下面积(AUC)分析指标的预测价值。P<0.05为差异有统计学意义。
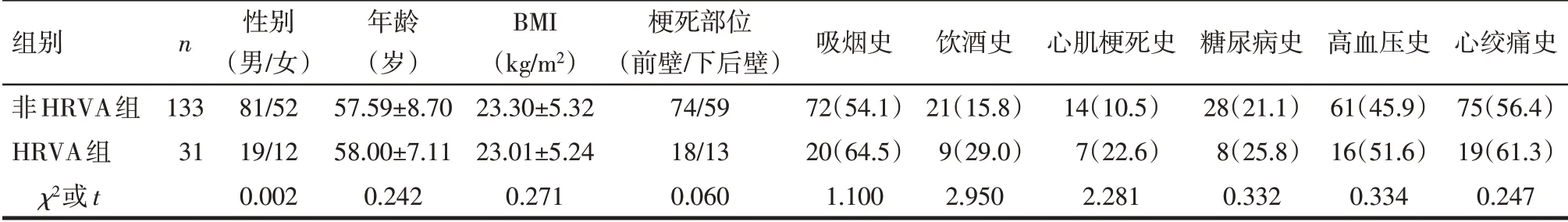
Tab.1 Comparison of baseline data between the 2 groups表1 2组患者基线资料比较
2 结果
2.1 2组一般资料比较 2组间的病变支数、罪犯血管、LVEF 的差异无统计学意义(P>0.05);HRVA 组Killip 分级Ⅲ~Ⅳ级患者比例、Tpe 及QTc 高于非HRVA组(P<0.05),见表2。
2.2 2组实验室指标比较 2组Scr、尿素氮、尿酸及HbA1c 等实验室指标差异均无统计学意义(P>0.05),见表3。
2.3 HRVA影响因素分析 以是否HRVA为因变量(是=1,否=0),以Killip 分级(Ⅰ~Ⅱ=0,Ⅲ~Ⅳ=1)、Tpe 及QTc 为自变量,Logistic 回归分析显示,Killip分级Ⅲ~Ⅳ级、高Tpe和高QTc为HRVA 发生的独立危险因素(P<0.05),见表4。
2.4 ROC曲线分析 Killip 分级、Tpe及QTc三者联合 检 测 方 程 为Logit(P)=-17.341+2.736×Killip+0.042×Tpe+0.207×QTc,三者联合预测HRVA 的约登指数较高,见表5、图1。
3 讨论
研究显示,Killip分级越高,心肌损伤越严重,左室心肌损伤程度达30%患者会出现心力衰竭症状,损伤达到40%能够导致心源性休克[6-7]。孙铃等[8]研究表明,Killip分级为AMI后HRVA发生的主要影响因素。本研究Logistic 回归分析显示,Killip 分级Ⅲ~Ⅳ级为STEMI 患者早期HRVA 发生的独立危险因素,与上述研究观点一致。考虑原因为,心功能损伤患者会出现心室电重构及心肌细胞电负荷量的升高;而交感神经系统一般较为兴奋,可促进血管活性物质合成与分泌,同时作用于相应离子通道,使得心肌细胞离子流受到抑制,从而增加了HRVA风险[9]。Killip分级简便易行,仅凭借听诊器与血压计就能确定,故建议临床可通过Killip分级进行HRVA高危患者的筛选。
目前,有关HRVA 发生的具体机制尚不明确。部分研究认为,HRVA 发生的可能经典机制之一为机械-电反馈引起触发活动,导致折返激动[10]。研究显示,AMI 患者室性心律失常和缺血区折返以及触发活动关系密切[11]。另有研究认为,QTc 反映了心室复极不均一情况以及电不稳定性,QTc 增加表明存在心律失常风险[12]。本研究结果亦显示,高QTc 为HRVA 发生的独立危险因素,证实了上述研究观点。QT 间期延长将导致早后除极以及触发活动的概率增加,可对HRVA的产生起促进作用[13-14]。T波顶峰主要指心外膜细胞复极完成时刻,而T波终末则主要指M 细胞复极完成时刻,故该波顶峰至结束主要反映的是三层心肌细胞之间复极时间差异,而该差异即为心室肌跨壁复极离散度(transmural dispersion of repolarization,TDR)[15]。既往研究表明,心律失常病变患者均存在心室肌TDR 异常升高现象[16]。Tpe 可有效反映人体心室肌TDR,被认为是TDR 的量化指标。本研究发现,高Tpe 属于HRVA 发生的危险因素,考虑原因为QRS 波至相应T波顶点,人体心室肌正在有效不应期内,此时心肌几乎无兴奋性;而由T 波顶点到达终点过程中心肌兴奋性逐渐增加,进入相对不应期,受到适时阈上刺激,将会引起动作电位,并经心脏传导系统造成折返,最终引发HRVA[17]。Scr为STEMI患者HRVA发生的影响因素[18],但也有研究显示恶性室性心律失常组与非恶性室性心律失常组Scr 并无差异[19]。本研究显示,HRVA组与非HRVA组Scr水平的差异无统计学意义,考虑原因为Scr主要反映人体肾功能损伤情况,而HRVA的影响因素较多,肾功能损伤的影响相对较小。另有研究表明,高血糖为无糖尿病AMI患者发生HRVA事件的重要影响因素[20]。糖尿病患者出现周围神经病变,尤其是自主神经功能异常后,心脏电活动稳定性降低,进而导致的心肌急性缺血,容易诱发HRVA[21]。然而,本研究中2组糖尿病史比较差异无统计学意义,可能与样本量较小有关,有待进一步大样本研究证实。本研究通过ROC分析发现,Killip分级、Tpe、QTc三者联合预测HRVA效能最高。

Tab.2 Comparison of clinical data between the 2 groups表2 2组一般临床资料比较
Tab.3 Comparison of laboratory indicators between the 2 groups表3 2组实验室指标比较 (±s)
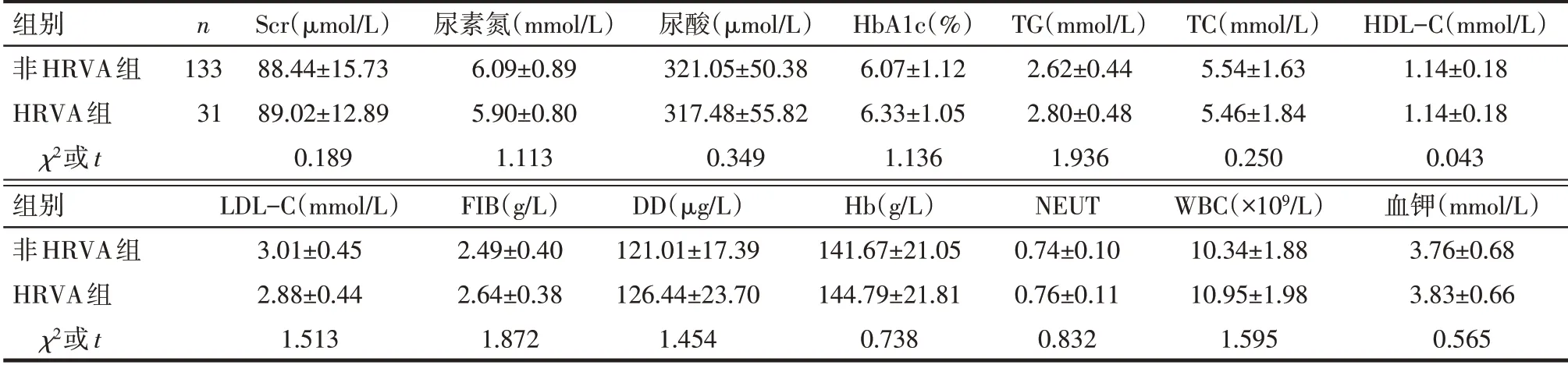
Tab.3 Comparison of laboratory indicators between the 2 groups表3 2组实验室指标比较 (±s)
均P>0.05。
组别非HRVA组HRVA组χ2或t n 133 31 Scr(µmol∕L)88.44±15.73 89.02±12.89 0.189尿素氮(mmol∕L)6.09±0.89 5.90±0.80 1.113尿酸(µmol∕L)321.05±50.38 317.48±55.82 0.349 HbA1c(%)6.07±1.12 6.33±1.05 1.136 TG(mmol∕L)2.62±0.44 2.80±0.48 1.936 TC(mmol∕L)5.54±1.63 5.46±1.84 0.250 HDL-C(mmol∕L)1.14±0.18 1.14±0.18 0.043组别非HRVA组HRVA组χ2或t LDL-C(mmol∕L)3.01±0.45 2.88±0.44 1.513 FIB(g∕L)2.49±0.40 2.64±0.38 1.872 DD(µg∕L)121.01±17.39 126.44±23.70 1.454 Hb(g∕L)141.67±21.05 144.79±21.81 0.738 NEUT 0.74±0.10 0.76±0.11 0.832 WBC(×109∕L)10.34±1.88 10.95±1.98 1.595血钾(mmol∕L)3.76±0.68 3.83±0.66 0.565
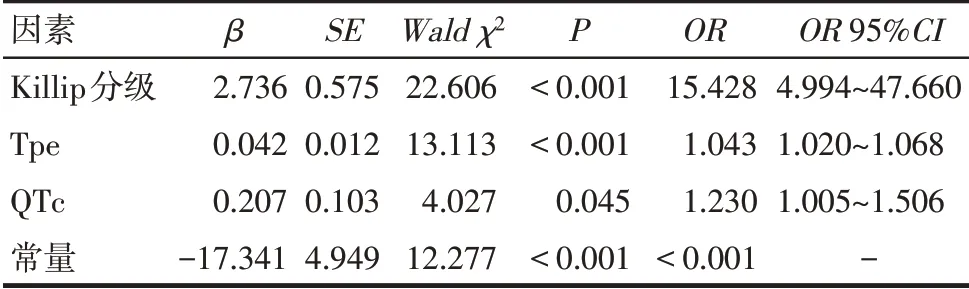
Tab.4 Logistic regression analysis of factors influencing the occurrence of HRVA表4 HRVA发生影响因素的Logistic回归分析
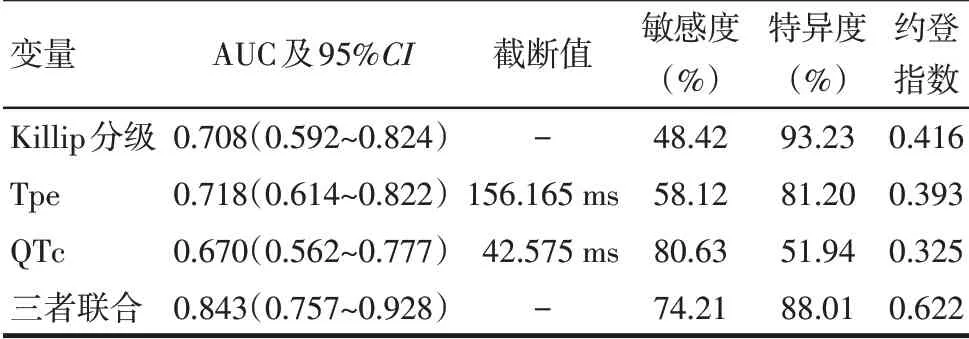
Tab.5 Comparison of the prediction results of Killip classification,Tpe,QTc and their combination for HRVA表5 Killip分级、Tpe、QTc及三者联合预测HRVA的结果比较
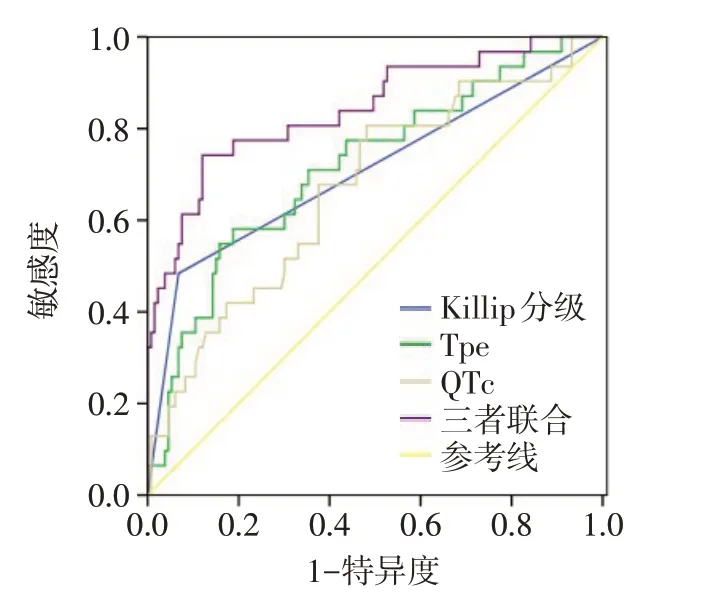
Fig.1 ROC curve of each index predicting the occurrence of HRVA图1 各指标预测HRVA发生的ROC曲线图
综上所述,Killip 分级、Tpe、QTc 为STEMI 患者发生早期HRVA的独立影响因素,应给予重点关注;三者联合对早期HRVA 预测效能较高,有利于更好地指导HRVA的防治。

