调中散联合美沙拉嗪治疗溃疡性结肠炎临床观察
贾志春 徐 伟
溃疡性结肠炎(Ulcerative colitis,UC) 是一种非特异性的肠道炎症反应,病变分布于结肠及直肠表面的黏膜层及黏膜下层;以腹痛、腹泻、黏液性脓血便等为主要临床表现的炎症性肠病,本病的病因尚不完全明确,其中遗传因素、免疫因素及肠道菌群紊乱等均是诱发本病的潜在因素。溃疡性结肠炎病情易反复,迁延难愈[1],被联合国卫生组织列为难治性疾病之一。发病原因目前尚不明确,目前认为与遗传因素、环境因素、精神心理因素及药物因素有关,治疗主要用水杨酸类、糖皮质激素、免疫抑制剂等药物进行治疗,而氨基水杨酸类药物仍然是治疗溃疡性结肠炎的一线药物,目前应用比较广泛的主要有美沙拉嗪[2,3]。中医治疗溃疡性结肠炎历史悠久,取得一定的临床疗效,尤其是近年来应用“伏邪”理论指导溃疡性结肠炎的治疗,取得了比较良好的临床疗效[4,5]。我们基于文献研究及临床流行病学调查,结合科室临床经验,采用自拟调中散联合美沙拉嗪治疗溃疡性结肠炎取得了比较好的临床疗效,现报道如下。
1 资料与方法
1.1 一般资料病例来源于2020年6月—2020年12月内蒙古自治区人民医院中西医结合科及消化内科门诊及住院的溃疡性结肠炎患者。共采集60例患者疾病信息。其中男性患者33例,女性患者27例;男性患者多于女性患者;年龄21~66岁,平均年龄(32.67±19.16)岁;平均病程(5.35±3.27)年。按照随机数字表法分为治疗组和对照组,治疗组30例,对照组30例。2组在性别、年龄、病程方面比较,差异无统计学意义(P>0.05),有可比性。
1.2 诊断标准
1.2.1 西医诊断标准参照《溃疡性结肠炎中西医结合诊疗共识意见(2017年)》[6]临床主要表现为:腹胀腹痛,黏液脓血便,伴有肛门坠胀等症状,结肠镜检查等均支持溃疡性结肠炎的诊断。
1.2.2 中医诊断标准符合《中药新药临床研究指导原则》[7]关于痢疾的中医证候诊断标准。
1.3 纳入标准①符合上述溃疡性结肠炎诊断标准和中医证候诊断标准;②年龄18~68周岁;③签署知情同意书;④无严重心脑血管疾病;⑤治疗前未服用抗生素。
1.4 排除标准①其他类型的肠炎,如痢疾、放射性肠病、继发性肠炎等;②确诊或者疑似结肠癌;③哺乳期妇女及孕妇;④未能按要求服药或不能及时反馈疗效。
1.5 治疗方法治疗组应用美沙拉嗪肠溶片 (0.25 g/片,佳木斯鹿灵制药公司,国药准字H19980148),活动期每次口服1 g,每日4次。病情缓解后,维持治疗1周后改为每次口服0.5 g,每日3次。1周后停用美沙拉嗪换用调中散(黄芪30 g,白术15 g,茯苓15 g,山药15 g,木香12 g,白芍12 g,补骨脂10 g,槟榔10 g,黄连10 g,连翘10 g,五味子9 g,白及10 g,马齿苋10 g,甘草6 g。湿热明显加葛根20 g,黄芩12 g;阳虚明显加炮附片9 g,干姜9 g;阴虚明显加熟地黄12 g;血虚明显加当归12 g;气滞明显加香附15 g等)连续治疗5周。对照组单纯应用美沙拉嗪肠溶片,活动期每次口服1 g,每日4 次。病情缓解后,维持治疗1周后改为每次口服0.5 g,每日3次。连续治疗5周。
1.6 观察指标
1.6.1 临床症状主要症状单项记录与评价:主要症状指腹痛、腹泻、黏液脓血便。主要症状评分方法[7]。①腹泻:正常(0分):无腹泻;轻度(3分):腹泻每日<4次;中度(6分):腹泻每日4~6次;重度(9分):腹泻每日>6次。②黏液脓血便:正常(0分):无脓血便;轻度(3分):少量脓血;中度(6分):脓血便为主;重度(9分):全部脓血便或便新鲜血。③腹痛:正常(0分):无腹痛;轻度(3分):腹痛轻微,隐痛,偶发;中度(6分):腹痛或胀痛,每日发作数次;重度(9分):腹部剧痛或绞痛,反复发作。
1.6.2 肠镜检查结肠黏膜及组织学活检参照Mayo评分进行分级,治疗前后对患者进行分级评分,包括充血水肿、糜烂、溃疡,正常为0分,轻度为1分,中度为2分,重度为3分,病情越重评分越高。
1.6.3 粪便大肠杆菌、乳酸杆菌和双岐杆菌的变化情况取患者自然排出的新鲜粪便置于厌氧罐并迅速送检,采用培养基计数法计算菌落:取10 g新鲜粪便,稀释后取10 μl培养基,48 h后采用培养基计数法计算菌落[以LgN(CFU/g) 表示]接种于琼脂。
1.6.4 复发情况分别对2组患者在治疗结束后3个月、6个月进行随访,观察复发情况。
1.7 统计学方法采用SPSS 23.0 统计软件,计数资料采用χ2检验,计量资料采用t检验,以P<0.05表示差异具有统计学意义。
2 结果
2.1 主要症状评分与治疗前相比,治疗6周后2组患者症状均好转,腹痛、腹泻、黏液脓血便评分均明显下降(P<0.05),且治疗组腹泻、腹痛、黏液脓血便评分显著低于对照组(P<0.05)。提示调中散联合美沙拉嗪肠溶片在改善患者症状方面优于单纯应用美沙拉嗪肠溶片。见表1。
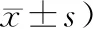
表1 2组溃疡性结肠炎患者症状评分比较 (例,
2.2 结肠镜积分疗效与治疗前相比,治疗6周后2组均能治疗及改善患者的水肿、糜烂、溃疡的程度,有利于疾病的恢复。2组治疗后肠镜积分疗效比较,提示治疗组对结肠镜像改善明显高于对照组(P<0.05),提示调中散联合美沙拉嗪肠溶片在改善水肿、糜烂、溃疡程度方面优于单纯应用美沙拉嗪肠溶片。见表2。

表2 2组溃疡性结肠炎患者镜下积分比较 (例,
2.3 患者肠道菌群变化治疗后2组大肠杆菌均有一定程度的降低,乳酸杆菌、双岐杆菌数量均有一定程度升高,但治疗组均优于对照组(P<0.05)。提示调中散联合美沙拉嗪肠溶片在调节肠道菌群方面优于单纯应用美沙拉嗪肠溶片。见表3。

表3 2组溃疡性结肠炎患者菌群变化比较 (例,
2.4 复发情况分别在治疗后3个月、半年随访复发情况,2组患者均有一定比例复发。但治疗组与对照组相比,复发率明显降低(P<0.05),提示祛邪通络方联合美沙拉嗪肠溶片在预防和减少复发方面优于单纯应用美沙拉嗪肠溶片。见表4。

表4 2组溃疡性结肠炎患者随访复发情况比较 (例,%)
3 讨论
溃疡性结肠炎是一种临床常见的慢性非特异性肠道炎症反应,易反复发作,迁延难愈,给患者带来沉重的负担。研究认为溃疡性结肠炎的发病与免疫、遗传因素及肠道菌群等因素相关,目前本病治疗以药物治疗为主,西药主要为氨基水杨酸类、免疫抑制剂及糖皮质激素等,这些药物在急性期可以控制症状,但病情易反复,且长期使用此类药物也具有较多的不良反应[8,9]。近年来中医治疗溃疡性结肠研究较多,近期“伏邪”理论成为众多医家研究热点。有研究[10]根据《黄帝内经》中“伏邪”理论提出溃疡性结肠反复发作的特点与“伏邪”致病特点具有高度一致性,并且运用中医“伏邪”理论指导溃疡性结肠的治疗取得了一定的进展。
《素问·阴阳应象大论》:“冬伤于寒,春必温病……”,《素问·金匮真言论》:“夫精者,身之本也。故藏于精者,春不病温……”。《素问·标本病传论》:“人有客气,有同气”。所谓客气指新受的邪气,同气即原在人体内的邪气。感邪之后,病邪伏留于人体内,一定的部位遇时而发或正虚自发或新感引动。“溃疡性结肠炎”属现代医学名词,中医古籍中无此病名,但“溃疡性结肠炎”与中医古籍里提出的休息痢症状极其相似,所以大多数专家认为“溃疡性结肠炎”相当于休息痢。如隋代巢元方在《诸病源候论》里说:“休息痢者……邪气或动或静,故其痢乍发乍止,谓之休息痢也”。巢元方对休息痢的阐述揭示了体内伏邪是休息痢反复发作的主要原因。《温病条辨》也有记载:“休息痢者,或作或止,止而复作,故名休息,故称难治,其成休息证者,皆以邪伏于络之故”。并明确指出邪伏于络是休息痢反复发作的基本病机。溃疡性结肠炎发病特点:临床症状反复发作、时发时止;潜伏在人体的病灶具有活动性并非静止,易受内外环境变化影响而触发本病;活动期的患者初期多有脾气不足,兼有大肠湿热、气血两燔的临床表现。从病因病机来看,溃疡性结肠患者多因情志不畅、饮食不节,损伤脾胃,水谷精微不化反为湿浊之气,湿浊之气郁伏于中下二焦,久而化热。久病及肾造成上盛下虚、中有湿浊内伏的病机,所以表现出脾虚、湿热阻滞中焦及气血两燔的症状。因此,基于中医“伏邪”理论,辨别伏邪的性质,所伏的位置,进行更有针对性的治疗,是中医治疗溃疡性结肠炎的新途径。本病病程缠绵不愈,易损伤正气,导致脾胃虚弱,病变后期往往表现为脾肾阳虚的症状,以黏液脓血便、腹痛、腹泻、食欲不振及肛门坠胀等为主要表现。所以治疗因当标本兼顾。调中散是基于中医“伏邪”理论,结合徐伟教授多年治疗溃疡性结肠的经验总结出自拟之方调中散,治疗慢性复发型溃疡性结肠炎取得了良好的临床疗效。方中黄芪补气健脾、升阳举陷、利尿消肿、托毒生肌;白术益气健脾、燥湿利水;茯苓利水渗湿、健脾补中,三味药共为君药,以补气健脾扶正以托毒外出、利水渗湿止泻以复脾运。山药补脾益肾、益气养阴、固精止带;补骨脂补肾壮阳、温脾止泻,两者为臣药,其既可助君药益气健脾止泻,与白术、黄芪合用又可温补脾肾,起到固先天之肾阳以助后天脾阳之效。黄连清热燥湿、泻火解毒;连翘清热解毒、消肿散结、疏散风热;马齿苋清热解毒、凉血止血、止痢,三药合用以清热燥湿解毒、凉血消肿止痢;木香行气止痛、健脾消食、善行大肠之滞气,配伍黄连以行气除里急后重;槟榔杀虫消积、行气、利水、截疟,与木香合用以行气导滞,令气化则湿化,气顺则胀消,从而加强“调气则后重自除”之效;陈皮理气健脾、燥湿化痰,其辛散通温,既可助君药健脾和中,又可助黄连、木香燥湿行气宽中;白芍味酸,有养血和营、缓急止痛之功,与白术配伍应用起调肝理脾,柔肝止痛之功。白术、陈皮、白芍三者配伍以补脾柔肝、祛湿止泻;五味子收敛固涩、益气生津、补肾宁心,其性味酸涩,可收敛以涩肠止泻,与补骨脂合用可治疗脾肾虚寒久泻不止;白及收敛止血,消肿生肌。以上九味药共为佐药,最后配以甘草既助白术、黄芪补脾益气,助白芍柔肝缓急止腹痛,又起到清热解毒、调和诸药之功。诸药合用,标本兼顾,重在治本,止痛泻使津液不再外泄,暖脾肾以复生化之机。
现代药理学研究认为,黄芪具有抑制细胞凋亡、抑制炎症因子释放、保护肠道黏膜屏障、调节肠道菌群、保护免疫系统等作用,进而发挥其抗溃疡性结肠炎的作用[11,12]。白术具有抗炎、保护胃肠黏膜、促进胃肠道蠕动调节胃肠功能等[13,14]。茯苓具有增加结肠组织和血清中的抗炎细胞因子,可显著降低促炎细胞因子的水平,缓解结肠黏膜损伤及炎症反应,发挥结肠黏膜保护作用[15,16]。山药中的有效成分纳米山药多糖通过扶植优势菌如双歧杆菌、乳酸杆菌的生长,抑制致病菌如大肠杆菌、肠球菌、类杆菌的过度生长,恢复肠道菌膜屏障,肠道上皮屏障,达到降低肝脏细菌易位的调节功能[17]。补骨脂可抑制炎症因子释放从而降低炎症反应[18]。黄连通过维持机体内促炎症因子与抑炎症因子平衡, 修复局部结肠黏膜免疫功能, 进而维持机体微生态环境稳定, 恢复肠黏膜屏障,可以显著抑制结肠炎症状和局部的病理损伤[19]。连翘通过影响金黄色葡萄球菌细胞壁、细胞膜的完整性从而抑制金黄色葡萄球菌的生长繁殖[20]。马齿苋可通过抗炎、抗氧化和调节细胞增殖与凋亡发挥多靶点、多通路缓解结肠炎的作用[21]。木香对大肠杆菌、绿脓杆菌、金黄色葡萄球菌等多种革兰阳性菌有明显的抑制作用。同时对胃肠运动具有兴奋作用,可明显促进胃肠道运动,这也是木香理气作用的体现[22]。槟榔通过抑制促炎细胞因子及炎症介质释放而发挥抗炎作用,槟榔还能够提高胃肠蠕动[23]。现代药理学研究表明白芍主具有缓解炎症损伤、保肝、镇痛等药理作用[24,25]。五味子能较显著地改善结肠组织溃疡,抑制肠道炎症反应[26]。白及通过抑制促炎因子异常分泌,并下调NF-κB P65基因及其蛋白表达,从而发挥保护胃黏膜的作用[27,28]。
本研究中治疗组在改善主要临床症状如腹痛、腹泻、黏液脓血便方面优于对照组;治疗组在改善患者肠道菌群方面优于对照组;在改善直肠黏膜水肿、糜烂及溃疡方面优于对照组。证明调中散对于改善溃疡性结肠患者活动期症状有很好的疗效,并且有一定的促进肠黏膜修复及炎症缓解的作用并且可以改善肠道微生态。对2组患者进行3个月、6个月随访,发现治疗组复发率明显少于对照组,提示调中散在控制溃疡性结肠复发方面有很好的效果,优于单纯应用美沙拉嗪肠溶片。
综上所述,通过本次临床观察证实中医“伏邪”理论指导治疗溃疡性结肠有一定的临床效果,无论是急性期缓解症状、减少和延缓复发方面,还是调整肠道微生态方面都有一定的效果。临床应用安全有效,具有一定的研究价值。本研究为临床观察研究,未能准确阐释内在机制,后面我们将在免疫方面、炎症因子方面及肠道菌群等方面进行深入研究,解释中医“伏邪”理论对于溃疡性结肠的作用机制,以及调中散在减少和延缓溃疡性结肠复发的深层机制。

