不同保湿预处理法对口腔器械清洗灭菌效果的影响
李月香
医疗器械的清洁安全是保证治疗有效的基础,医院所使用的器械在使用后均会进行彻底的清洗消毒和杀菌。有研究显示[1],清洗不彻底的医疗器械灭菌合格率为70%~95%,残血阳性率达到了35.9%,大大增加了院内感染的风险。影响医疗器械清清洁质量的因素有许多,最重要的一点是清洗的方法。清洁步骤是医用器械处理的重要环节之一,是保证灭菌合格的关键步骤,直接关系到医疗安全问题。口腔诊疗器械由于接触到的是人体细菌及病原菌寄居数量最多的部位,清洗灭菌效果不好会导致二次污染。在口腔的诊疗过程中,不可避免的会因为口腔黏膜损伤出血而导致口腔器械严重污染,加上口腔器械结构复杂、体积小的特点,确保口腔器械清洗灭菌的有效性尤为重要[2]。使用后的口腔器械由于各种原因不能及时地进行集中清洗灭菌,污染物长时间残留在诊疗器械上,微生物繁殖而形成生物膜,导致化学、物理消毒灭菌的作用削弱,为预防这种情况的发生,我们可以对使用后的口腔器械进行预处理,尽可能的阻断诊疗器械微生物的繁殖,同时也预防附着在器械表面的黏液、蛋白质及血渍干燥造成的清洗不彻底[3-4]。有研究发现[5],对医疗器械的保湿预处理可提高清洗的质量,减少医源性感染。本研究通过无菌水擦拭和在无菌水擦拭的基础上使用泡沫酶保湿剂的预处理方式探讨不同保湿方式对口腔器械清洗灭菌效果的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取我院2019 年11 月—2020 年11 月我院各种口腔诊疗器械560 件,按随机数表法分为对照组与观察组,每组280 件。对照组反光镜、牙钻手机、牙周探针共85 件,牙钳、止血钳、刮匙雕刻刀共102 件,持针器、取冠器、定位器共93 件。观察组组反光镜、牙钻手机、牙周探针共88 件,牙钳、止血钳、刮匙雕刻刀共98 件,持针器、取冠器、定位器共94 件。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
预处理保湿方法:560 件口腔器械均在治疗结束后10 min 内进行保湿预处理,对照组给予无菌水擦拭,使用无菌水浸湿灭菌纱布仔细擦拭器械的表面、关节及锁扣等,擦拭标准为肉眼看不见明显的血迹和污渍。观察组采用无菌水擦拭联合泡沫酶保湿剂,与对照组同法进行擦拭后对器械进行喷洒一层保湿泡沫剂。两组在处理结束后均放置于密闭容器内直至送往消毒供应中心清洗。清洗消毒流程均为流水冲洗后进行一漂、二漂,再进行湿热消毒及干燥。
1.3 检测指标
1.3.1 常规检测
采用肉眼观察结合放大镜观察方法进行检测[6]。肉眼观察:使用白纱布擦拭器械表面、吻合面、关节槽及内腔等位置,器械无血迹、污渍,表面光洁判为合格;放大镜观察:于10 倍光源放大镜下观察待测器械,对吻合面、关节槽及交叉面等进行重点观察,无血迹、污渍,表面光洁判为合格。评判操作均由同一人进行。
1.3.2 隐血残留检测
胶体金法检测器械隐血残留[7]。用蘸取蒸馏水的棉球擦拭器械表面、吻合面、关节槽及内腔,擦拭后将棉球置于2 mL 生理盐水中洗脱,使用隐血检测试纸放入洗脱液中检测,若5 min 内出现双条红线,则检测为阳性,有血迹污染,若5 min 内出现只有一条红线,则检测为阴性,没有血迹污染。操作均由同一人严格按照说明书进行。
1.3.3 表面蛋白检测
双缩尿反应检测器械蛋白物质残留[8]。将湿润剂滴在采样拭子上后反复擦拭器械表面,取样完毕将采样拭子放回采样棒中严格按照说明书进行操作,清洗合格测试棒则为绿色,若为其他颜色则清洗不合格。清洁则测试棒为绿色,轻度污染测试棒为灰色,中度污染测试棒为浅紫色,重度污染则为黑紫色。蛋白检测合格率=清洁/总件数×100%。操作均由同一人严格按照说明书进行。
1.3.4 三磷酸腺苷检测
荧光素酶—荧光素体系检测器械表面三磷酸腺苷的残留[9]。反复擦拭器械表面进行采样,发光量(RLU)与三磷酸腺苷(ATP)含量呈正相关,RLU 值越高,则器械表面ATP 残留越多。RLU 值≤200 为合格。
1.4 统计学方法
采用SPSS 21.0 软件进行数据统计分析,计数资料以(%)表示,采用χ2检验;计量资料以()表示,采用t检验;以P<0.05 表示差异有统计学意义。
2 结果
2.1 两组常规检验结果比较
如表1 所示,观察组经肉眼检查及经放大镜检查口腔器械合格率均高于对照组,但差异无统计学意义(P>0.05)。
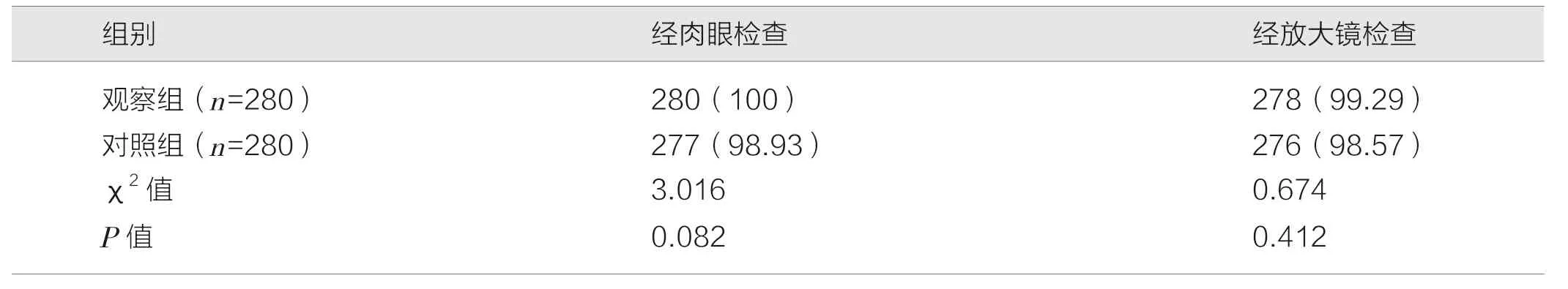
表1 两组常规检验结果的比较 [件(%)]
2.2 隐血残留检测结果比较
如表2 所示,观察组器械总隐血阳性率低于对照组,差异有统计学意义(P<0.05)。
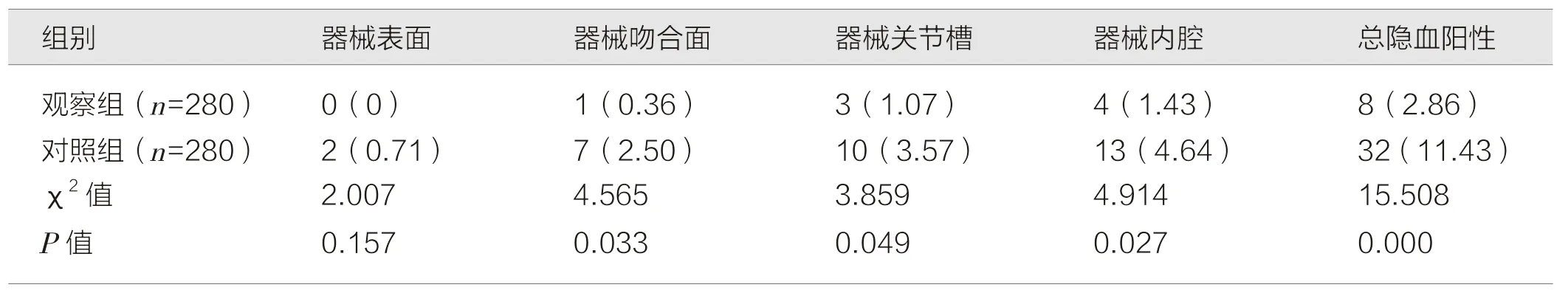
表2 两组隐血检测结果的比较 [件(%)]
2.3 表面蛋白检测结果比较
如表3 所示,观察组器械表面的蛋白检测合格率高于对照组,差异有统计学意义(P<0.05)。
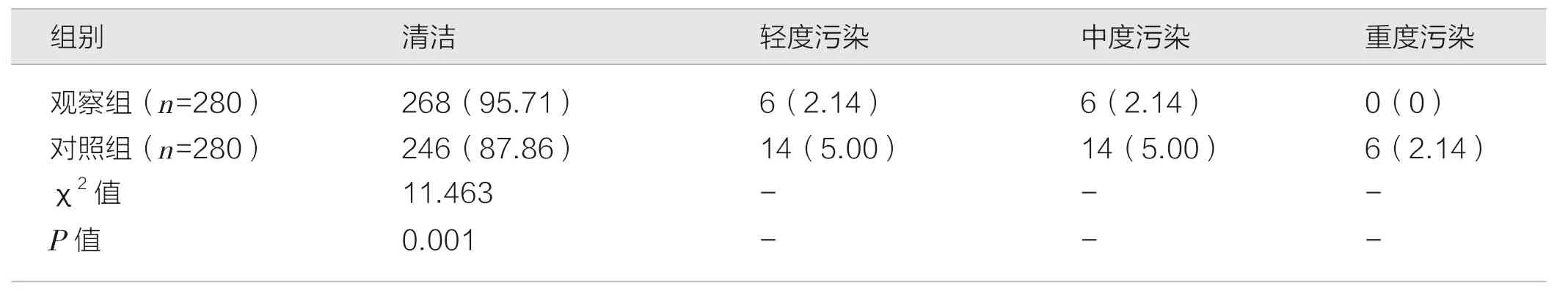
表3 两组表面蛋白检测结果的比较 [件(%)]
2.4 表面ATP 检测结果比较
如表4 所示,观察组器械表面的ATP 检测合格率高于对照组,差异有统计学意义(P<0.05)。
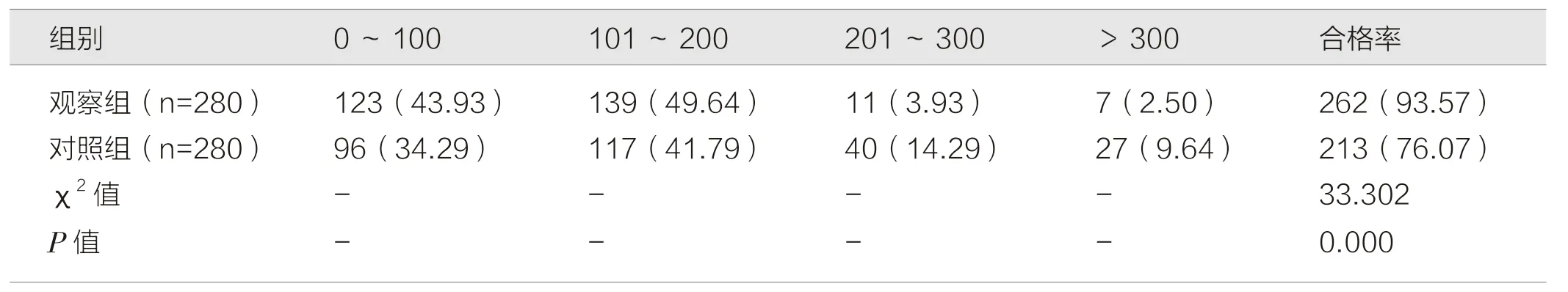
表4 两组表面RLU 值检测结果的比较 [件(%)]
3 讨论
重复使用的医疗器械是指一些可在不同患者间重复使用的医疗器械,为控制院内感染的发生,在重复使用前会对重复使用的器械进行彻底的清洗、灭菌消毒。由于口腔中有细菌、微生物等,在为患者进行诊疗时,不可避免的会接触到患者的唾液及上皮组织等,大多数的口腔诊疗不可避免的会发生口腔创伤,所使用的器械也会接触到血液。由于设备、场地、人员等客观原因,使用后的口腔器械不能及时的集中进行清洗消毒,这会导致残留在口腔器械表面的组织、血液、细菌等形成生物膜,导致清洗不彻底,使灭菌效果下降。由于口腔器械轴节比一般器械要多,使用后不进行预处理会使得污染物干结,产生锈斑和增加清洗难度,使器械的使用寿命降低。在一般的器械回收过程中,所回收的器械会粗略分类后统一放入清洗筐中进行清洗,容易造成器械相互碰撞,对器械造成损耗。消毒供应标准中规定,对污染手术器械进行正确合理的预处理可直接影响到清洗的质量,进而对消毒灭菌效果产生影响。保证医疗器械清洗的合格度,彻底消毒灭菌是保证手术效果的前提,器械清洗灭菌效果不佳会增加手术感染的风险,口腔器械的清洁度不佳可引发口腔感染,导致医源性感染发生率增加,器械的清洗灭菌是确保患者口腔诊疗的安全的前提[10]。口腔科所使用的的器械属于精密仪器,体积小且结构复杂,易在腔隙及沟槽中残留血渍、污渍及水垢等。对于口腔科来说,口腔诊疗器械的清洁消毒尤为重要,对使用后的诊疗器械进行保湿预处理,可有效避免器械清洁不合格所致的交叉感染[11]。研究发现使用后的医疗器械在清洗不彻底的条件下会引起灭菌失败,原因是附着在器械表面的污染物形成生物膜进一步阻碍了器械的消毒灭菌,灭菌成功的关键在于清洗是否彻底[12]。保湿预处理是使用合适的保湿剂喷洒在器械的表面或内腔,再进行清洗灭菌消毒流程,该方法可以有效将形状特殊、结构复杂、清洗死角多的口腔诊疗器械清洗干净。多酶清洗液浸泡的预处理方式有一定效果,但不及泡沫型保湿酶剂,且多酶清洗液需要进行稀释配置后使用,稀释配置用水大多来自电解质较多的自来水,这无疑是增加了器械产生锈蚀的风险[13]。除此之外,口腔诊疗器械用量大,所使用的的处理液用量也大,对用量把握不当会造成不能浸泡完全或过多造成溢出污染环境。器械浸泡多酶清洗液的时间不能太长,过夜浸泡后应立即清洗避免造成器械表面氧化变黑或锈斑。泡沫酶保湿剂为中性保湿剂,具有无味、无水、无腐蚀的特点,其中含有的脂肪酶、蛋白酶、淀粉酶等活性成分,具有分解各种有机物,提高后续清洁杀菌的效果。泡沫酶保湿剂具有的长效泡沫可长时间覆盖器械,隔绝空气,长效保湿。泡沫酶保湿剂pH 值为中性,对操作者的皮肤或器械本身不会造成腐蚀,对不锈钢、碳化钨、橡胶及塑料等材料的诊疗器械无影响,有研究通过对1 736 套微创器械在初步冲洗后使用保湿酶剂进行喷洒保湿预处理,结果提示泡沫酶保湿剂预处理可提高器械的清洗合格率[14]。
本研究结果显示,观察组与对照组的常规观察检测结果差异无统计学意义(P>0.05),说明在使用无菌水擦拭和在无菌水擦拭的基础上使用泡沫酶保湿剂的保湿预处理后清洗效果相当;隐血残留检测和蛋白残留检测通过对器械隐匿部位的残留物进行检测,直接反映器械的清洁程度,具有操作简便、准确度高、客观性强的特点。本研究隐血残留检测和蛋白残留检测结果发现,无菌水擦拭联合泡沫酶保湿的预处理更能提高清洗效果,在器械表面、吻合面、关节槽及内腔处的清洗效果较好,原因可能与泡沫酶保湿剂中的活性成分对后续的清洗杀菌起到积极的作用,这与崔兴芬等[15]研究结果一致;近几年快速发展的ATP 荧光检测方法可对器械表面残留病菌进行快速定量检测,器械表面残留病菌量越多RLU 值越高,具有准确性、科学性较高的特点。在本研究中,观察组的口腔器械表面ATP 的检测合格率明显高于对照组(P<0.05),表明了无菌水擦拭联合泡沫酶保湿的预处理方式可降低ATP 残留,提高口腔器械的清洗合格率,与张敏[16]的研究结果一致,强化预处理可有效去除器械表面残留物,提高器械清洗灭菌效果。
综上所述,无菌水擦拭联合泡沫酶保湿的预处理可提高隐血检测、表面蛋白检测及ATP 检测的合格率,确保口腔器械清洗质量。

