颈动脉彩超在糖尿病合并脑梗死患者颈动脉斑块诊断中的作用
张 亭
(徐州市中医院彩超室,江苏徐州 221000)
近年来,随着人们日常生活水平的提升,工作、生活、学习压力也随之增加,我国糖尿病、心肌梗死患病率也呈逐年上升的趋势,且越来越趋于年轻化[1]。糖尿病是多种原因引起的代谢类慢性疾病,发病率仅次于冠心病和恶性肿瘤等疾病,病情长期发展,可对血管内皮造成损伤,加快动脉斑块硬化的形成, 从而导致心血管疾病[2]。脑梗死是临床常见神经系统疾病,是全球第二死亡及致残原因[3]。该病可由颈动脉粥样硬化斑块脱落引发多为血压异常、糖尿病、心脏病、心律失常、动脉炎、休克等情况导致[4]。目前临床上针对颈动脉斑块硬化的检测,一般会采用颈部动脉彩超,可清晰反映患者血管中的斑块形成及内膜增厚等情况[5]。因此本研究选取2020年5月至2021年5月内接收的60例患者作为研究对象,旨在评估颈动脉彩超在糖尿病合并脑梗死患者颈动脉斑块诊断中的作用。
1 资料与方法
1.1 一般资料 选取徐州市中医院于2020年5月至2021年5月内接收的60例患者作为研究对象进行回顾性分析,其中单纯糖尿病患者30例为对照组,糖尿病合并脑梗死患者30例为试验组。对照组患者中男性20例,女性10例;年龄34~66岁,平均年龄(51.88±5.34)岁;病程1~6年,平均病程(2.24±1.12)年。试验组患者中男性25例,女性5例,年龄35~67岁,平均年龄(50.66±5.22)岁;病程1~7年,平均病程(2.25±0.23)年。两组患者一般资料对比差异无统计学意义(P>0.05),具有可比性。本研究已获取徐州市中医院医学伦理委员会批准。纳入标准:①符合糖尿病及脑梗死诊断标准[6];②依从性较好;③临床资料完整。排除标准:①有精神功能障碍者;②有心脏疾病者;③病变血管已经完全闭塞者;④严重肝肾功能障碍者;⑤中途退出治疗或转院者。
1.2 检测方法 本研究全部患者接受颈动脉彩超(徐州市凯信电子设备有限公司,型号:DCU10)检测,频率为5~10 MHz。检查步骤:患者在检查过程中采取平躺方式,颈部放松,头部转向检查一侧及对侧,露出侧颈动脉部位。依次从患者颈动脉处进行横、纵切面检查,检查部位主要为颈总动脉、颈内、颈外动脉内部,注意观察有无斑块,分析颈动脉斑块数量、位置、大小等。斑块状态不规则,内部出现低回声为软斑;斑块状态出现钙化及纤维化,内部回声强度增加,血管壁呈现不均匀加厚,置于管壁上伴有声影则为硬斑块;软硬斑块之间则为混合斑块。软斑、混合斑为不稳定斑块,硬斑块为稳定斑块。于颈动脉分叉处10 mm检测颈动脉内中膜厚度 (IMT),小于或等于0.8为正常,大于或等于1.0 mm为内膜增厚,大于1.5 mm为斑块产生,观察血流情况,详细记录血流参数,检测其血管狭窄情况。
1.3 观察指标 ①比较两组患者IMT厚度:IMT厚度超过1.5 mm,即认为有可能产生颈动脉斑块。②比较两组患者颈动脉斑块检出率,包括无斑块、稳定斑块、不稳定斑块。③比较两组患者血流动力学,采用心脏超声进行评估(徐州市凯信电子设备有限公司,型号:DCU10),包括血管搏动(PI)及收缩期峰值流速(PSV),舒张末期血流速度(EDV)、阻力指数(RI)。④比较两组患者颈动脉狭窄情况,包括轻度狭窄、中度狭窄、重度狭窄;轻度1%~49%,中度50%~69%,重度70%~100%。总发生率为3种狭窄总例数占该组所纳入患者总例数之比。
1.4 统计学分析 选用SPSS 24.0软件对数据进行分析。计数资料以[例(%)]表示,组间比较应用χ2检验;计量资料以(±s )表示,组内比较应用配对t检验,组间比较应用独立样本t检验分析。P<0.05表示数据具有统计学差异。
2 结果
2.1 两组患者IMT比较 对比两组患者左侧和右侧IMT厚度,试验组患者均高于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组患者IMT比较(mm, ±s )
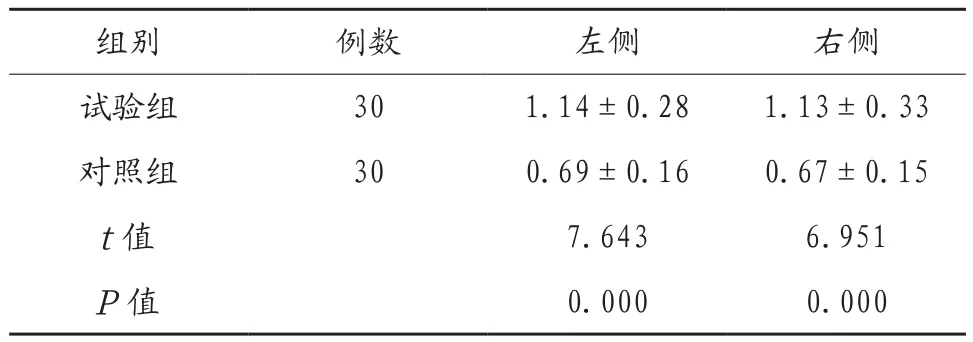
表1 两组患者IMT比较(mm, ±s )
IMT:颈动脉内中膜厚度。
组别 例数 左侧 右侧试验组 30 1.14±0.28 1.13±0.33对照组 30 0.69±0.16 0.67±0.15 t值 7.643 6.951 P值 0.000 0.000
2.2 两组患者颈动脉斑块检出率比较 两组患者颈动脉斑块发生率对比,试验组颈动脉斑块总检出率(86.67%)显著高于对照组(53.34%),差异有统计学意义(P<0.05),见表2。

表2 两组患者颈动脉斑块检出率比较[例(%)]
2.3 两组患者血流动力学比较 试验组患者PSV、EDV明显低于对照组,PI、RI明显高于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组患者颈动脉血流动力学比较( ±s )
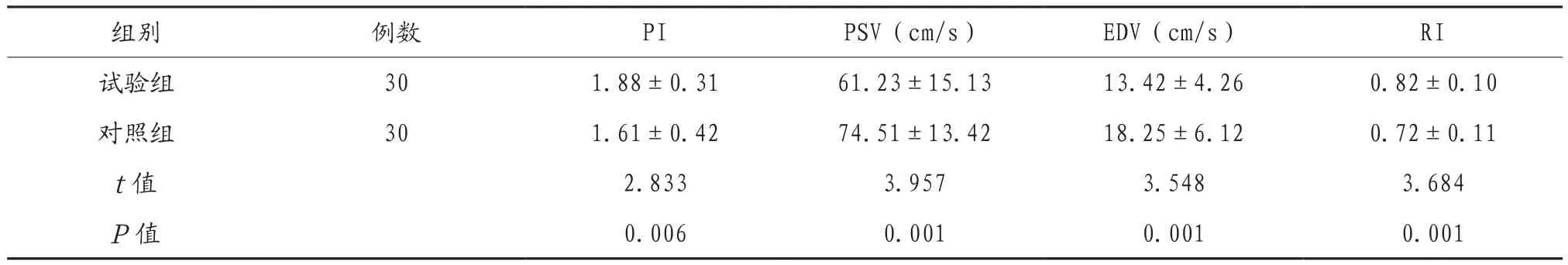
表3 两组患者颈动脉血流动力学比较( ±s )
注:PI:血管搏动指数;PSV:收缩期峰值流速;EDV:舒张末期血流速度;RI:血管阻力指数。
组别 例数 PI PSV(cm/s) EDV(cm/s) RI试验组 30 1.88±0.31 61.23±15.13 13.42±4.26 0.82±0.10对照组 30 1.61±0.42 74.51±13.42 18.25±6.12 0.72±0.11 t值 2.833 3.957 3.548 3.684 P值 0.006 0.001 0.001 0.001
2.4 两组患者颈动脉狭窄情况比较 试验组患者颈动脉狭窄总发生率(83.33%)明显高于对照组(46.67%),差异有统计学意义(P<0.05),见表4。
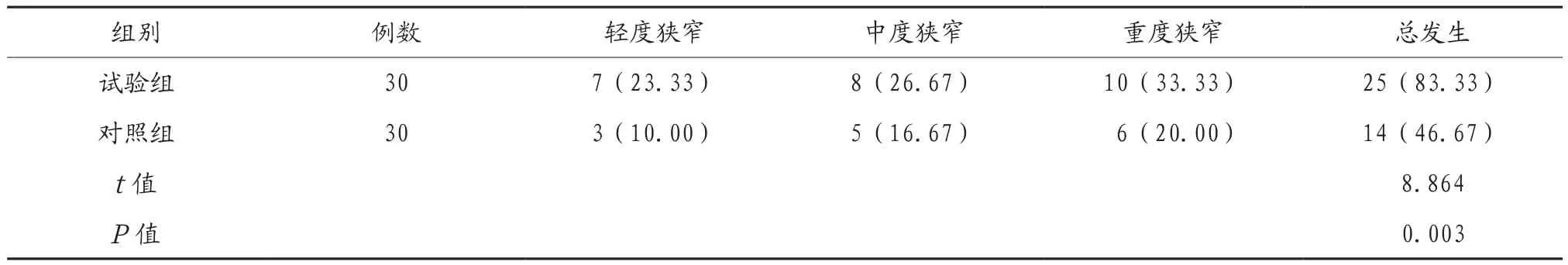
表4 两组患者颈动脉狭窄情况比较[例(%)]
3 讨论
近年来,由于人们生活作息及饮食的不规律,我国血管疾病的发病率呈逐年上升的态势[7]。而糖尿病会导致患者出现脂肪代谢紊乱,血糖水平较高的同时,长期使用胰岛素药物还会损害其血管内皮,使血液处在高凝情况,加速动脉斑块硬化[8]。糖尿病患者血流动力变化及脂质代谢异常,导致其IMT加厚,而斑块数量增加或斑块大小增大,会造成患者颈动脉出现狭窄及闭塞的情况。斑块内的新生血管数量会严重影响诊断结果,因为与稳定斑块不同,不稳定斑块的新生血管较为丰富,一旦不稳定斑块出现脱落及破裂会随着血液流入脑部血管,使患者出现脑梗死[9]。
脑梗死是临床常见病,具有发病率高、死亡率及致残率高等特征,对患者日常生活与机体健康产生严重威胁。脑梗死的发病机制为脑部血液供给发生障碍导致脑组织与颈动脉出现缺氧或者缺血,从而造成脑部组织缺血性坏死[10]。颈动脉是给予脑部供血的主要动脉,而颈动脉斑块硬化是多种原因造成的慢性血管疾病。该病为血管内膜脂质沉淀、内膜增厚,从而形成动脉粥样硬化斑块,血管壁应力增加时,极易造成斑块破裂、脱落等情况。另外,动脉内中膜受损,会使内膜表面血管暴露导致血小板启动凝血系统功能,从而发生血栓[11-12]。有研究表明颈动脉斑块硬化是脑梗死患者发病率增加的重要原因之一,在患者发病时会严重影响其脑部的血液供给[13]。目前,临床对颈动脉斑块硬化并没有较好的治疗方法,所以早期发现及预防,对降低该病发病率尤为重要。
随着临床检测技术的快速发展,彩超作为临床诊断动脉斑块硬化的主要方式,日益成为一种能够准确预测糖尿病合并脑梗死患者颈动脉斑块硬化情况的重要诊断方法。颈动脉彩超具有无创、操作简单、直观、检查费用低等特点,可清晰发现早期颈动脉斑块的形成情况及血管狭窄程度情况,同时能清楚地观察患者血流动力的变化,对缺血性脑梗死的发生、预防及治疗有着重要临床意义。
本研究结果显示,试验组患者颈动脉内中膜厚度明显高于对照组(P<0.05);试验组患者颈动脉斑块总检出率明显高于对照组(P<0.05);两组患者PI、PSV、EDV、RI比较,试验组PSV、EDV显著低于对照组 ,PI、RI显著高于对照组(P<0.05);试验组患者颈动脉狭窄总发生率显著高于对照组((P<0.05)。这说明了颈动脉斑块硬化可能是发生脑梗死的重要危险因素之一,且颈动脉的狭窄程度也与脑梗死的发生有着非常密切的关联。PSV、EDV降低,PI、RI增高,证明患者血流动力学受影响程度显著,需要采取有效方法展开对应治疗。本研究中,对照组患者的血流动力学指标PI、RI显著低于试验组,是因为脑梗死患者存在严重的颈动脉斑块硬化,降低了其血管壁弹性从而使血流受阻。
综上所述,对糖尿病合并脑梗死患者采用颈动脉彩超检测,有较高的斑块检出率,可准确地检测出患者斑块的数量、病发部位、大小及性质等特征,可详细记录其血流动力变化数据及血管壁内狭窄情况,为预防脑梗死提供客观依据,具有较高的诊断价值,值得临床应用。

