改良鼻胆管与普通鼻胆管引流在经胆囊入路治疗细径胆总管结石患者疗效研究*
田婉婷,陈保银,马竹芳,徐 菁,马臻奇
胆总管结石(common bile duct stone,CBDS)是临床就诊较普遍的消化系统疾病之一。根据发病起源分为原发性CBDS和继发性CBDS,但其发病原因尚不明确。多数学者认为其发生与环境因素、遗传因素和个人生活方式有密切的关系[1,2]。细径胆总管(直径≤1 cm)易在胆囊结石后引发继发性CBDS[3]。在没有发生胆管阻塞时,一般CBDS无明显的临床症状。当结石造成胆管梗阻时,可引起胆绞痛,继发细菌感染引起胆管炎,出现腹部疼痛、寒战高热、黄疸等临床表现[4]。若未能及时清除CBDS,可能加剧病情恶化,严重者甚至会增加急性重症胆管炎或胆源性胰腺炎等发生的机会,加重病情[5]。常采用手术治疗CBDS,但目前对于细径胆总管结石的手术治疗,临床尚无统一的指导意见。术中三镜联合鼻胆管引流(endoscopic nosal biliary drainage,ENBD)是目前疗效最优,术后并发症最少的手术治疗方法,但ENBD的操作相对较困难,鼻胆管易滑脱,需主刀医师熟练掌握三镜手术的使用技巧[6,7]。我们在术中采用改良的鼻胆管引流治疗,不仅能够防止其滑脱,还能降低胆总管损伤发生率。本研究旨在回顾性分析采用改良的鼻胆管与普通ENBD在经胆囊入路治疗细径CBDS患者的疗效,以期为临床治疗方案的选择提供更多的资料依据。
1 资料与方法
1.1 一般资料 2015年12月~2020年12月我院诊治的细径CBDS患者108例,男性48例,女性60例;年龄为35~68岁,平均年龄为(51.5±8.3)岁。符合《ESGE指南:胆总管结石的内镜管理(2019年版)》[8]的标准,经MRCP检查,胆总管直径为0.4~0.8 cm,平均为(0.6±0.2)cm。排除标准:存在严重的心、脑、肝、肾功能障碍;既往有腹部手术史;合并严重的自身免疫性疾病。按照鼻胆管改良前(2015年12月~2018年6月)、后(2018年7月~2020年12月)治疗,将患者分为对照组和观察组,每组54例,两组基础资料比较无显著性差异(P>0.05),具有可比性。本研究通过我院医学伦理委员会批准,患者及其家属签署知情同意书。
1.2 腹腔镜胆囊切除术(LC) 患者取平卧位,常规麻醉,腹部铺消毒巾,在脐下0.5 cm处横向作一个1 cm左右的切口,插入气腹针,连接气腹管,充入CO2气体,形成14 mmHg气腹。拔出气腹针,置入10 mm trocar,然后在脐部、剑突下开10 mm小孔,在右侧肋缘下开5 mm小孔,分别放置2个10 mm和1个5 mm trocar,建立操作通道,显露胆总管,用丝线分别结扎胆囊管远端和胆囊动脉近端,切除胆囊,保留胆囊管。
1.3 腹腔镜下经胆囊管行胆总管探查术 提起胆囊管,用电凝钩纵向切开胆囊管与胆总管汇合处,并继续向下纵向延伸至胆总管方向,从胆囊管切口置入纤维胆道镜至胆总管内,直至切口延长至汇合部,使胆道镜能顺利进入胆总管探查取石。
1.4 经腹顺行安置鼻胆管 在对照组,在胆总管探查结束后,于右侧肋缘下Trocar孔放入鼻胆管尾端(无引流侧孔端),手术操作医师持腹腔镜将尾端经胆囊管切口插入胆总管,并将通过十二指肠乳头插入十二指肠内,撤出腹腔镜相关器械,排空腹腔内气体。在十二指肠镜的辅助下,内镜医师将鼻胆管从鼻孔拉出体外。然后,再次建立气腹,在腹腔镜的辅助下推送腹腔内鼻胆管,直至鼻胆管头端(有侧孔端)距胆囊管与胆总管汇合处约20 cm时停止,固定鼻胆管于鼻部,连接引流袋;在观察组,手术方法同对照组,但采用改良的鼻胆管,即剪掉鼻胆管头端卷曲部分,将医用无菌橡胶手套手指部分剪开套在鼻胆管尾端和距鼻胆管头端80cm处,分别制作两个球囊,然后注入生理盐水,确定鼻胆管通畅可行后,置入胆总管内。当出现鼻胆管无法正常通过十二指肠乳头进入十二指肠时,则实施十二指肠乳头切开术,辅助进行鼻胆管取石。在安置好鼻胆管后,用聚乙醇酸4-0可吸收缝合线(带针)连续全层缝合胆总管,针边距为1 mm左右,且尽可能收窄。在缝合完毕后,检查确保无漏胆,离断胆囊管并去除,于右侧腋前穿刺孔附近置入腹腔引流管,进行腹腔冲洗、止血,拔除Trocar,逐层缝合穿刺孔。
1.5 临床检测 常规检测血清C反应蛋白(C reactive protein,CRP)、白介素-6(interleukin-6,IL-6)和肿瘤坏死因子-α(tumor necrosis factor- α,TNF-α,上海雅吉生物科技有限公司)。
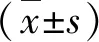
2 结果
2.1 两组手术后相关指标比较 术后,观察组胆汁引流量和鼻胆管拔管时间显著多于或长于对照组,而住院日显著短于对照组(P<0.05,表1)。
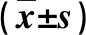
表1 两组手术后相关指标比较
2.2 两组术后并发症发生率比较 术后,观察组并发症发生率显著低于对照组(P<0.05,表2)。
2.3 两组血清指标比较 在术后一周,观察组血清CRP、IL-6和TNF-α水平显著低于对照组(P<0.05,表3)。

表2 两组术后并发症发生率(n,%)比较
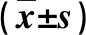
表3 两组血清指标比较
3 讨论
原发性胆囊结石主要形成原因有胆道感染、胆汁淤积、胆道蛔虫等[9]。细径胆总管结石多来自胆囊结石,称之为继发性CBDS,多为胆固醇结石[10]。对于细径胆总管结石,通常采用手术治疗,但需要临床医师在手术操作遇到紧急情况时有应急处理能力,有较高的专业知识和经验储备能力,因为在细径CBDS患者,术后并发症发生率较高、手术成功率往往无法达到预期的效果,比如胆囊管发生扭曲,或内部结石较大等情况,导致无法正常置入腔镜实施手术,增加了手术难度[11]。胆囊切除术是胆道外科最常见的手术,适用于胆囊结石的治疗,但术后易发生出血、胆漏导致的胆汁性腹膜炎、胰腺炎等并发症[12]。腹腔镜下经胆囊管行胆总管探查术结合腹腔镜胆囊切除术可达到一次性治疗的目的,术中用纤维胆道镜可清晰探查肝内外胆管的具体情况,提高了结石清除率,缩短了手术时间[13]。经腹顺行安置鼻胆管操作简单、成功率高,同时降低十二指肠乳头切开率[14]。相关研究报道[15],采用三镜经胆囊管入路治疗细径CBDS患者,约有16%以上患者需要行十二指肠乳头切开,而我们采用改良的鼻胆管引流,并没有增加十二指肠乳头切开率。
本研究结果显示,观察组术后胆汁引流量、鼻胆管拔管时间和住院时间均显著不同于对照组,说明使用改良的ENBD,对胆汁引流效果更好,不会造成引流管滑脱,也不会因为管径较细,容易造成堵塞。使用改良的鼻胆管不会造成鼻胆管管腔的狭窄而致胆道压力增高,也不会导致术后并发症发生率增加。相关研究报道[16],腹腔内顺行放置ENBD联合胆总管一期缝合治疗CBDS患者可有效加快肠功能恢复,缩短鼻胆管拔管时间,从而缩短住院时间,而应用改良的鼻胆管引流效果更佳,可能的原因是改良的鼻胆管的滑脱率相对较低。术后给予营养支持能够缩短患者恢复时间,促进肠功能恢复。多项研究报道[17,18],ENBD在经胆囊入路治疗细径CBDS患者术后易发生胰腺炎、胆漏、鼻胆管滑脱、恶心呕吐等并发症。本研究结果发现,观察组术后并发症发生率为7.4%,显著低于对照组的25.9%,说明改良的ENBD应用于经胆囊入路治疗细径CBDS患者能够显著减少术后并发症发生风险。可能的原因是,改良的鼻胆管的球囊留置胆总管内,但因其放置位置特殊、球囊体积小,因此不会出现普通鼻胆管的堵塞情况,胆道压力不受影响。同时,改良的鼻胆管头端加用球囊可固定鼻胆管,防治鼻胆管滑脱。
相关研究报道指出[19,20],在进行腹腔镜手术等侵入性操作治疗时,可能导致患者出现应激反应。CRP是由肝脏合成的一种急性时相蛋白,在应激状态下其血清水平明显升高[21];IL-6是一种功能广泛的多效性细胞因子,在机体的抗感染免疫反应过程中起重要作用[22];TNF-α是一种涉及到系统性炎症的细胞因子,同时也是属于引起急相反应的众多细胞因子中的一员[23]。本研究结果发现,观察组术后血清CRP、IL-6和TNF-α水平显著低于对照组,与有关报道[24]相似,说明改良的ENBD应用于经胆囊入路治疗细径CBDS患者可有效降低血清细胞因子水平,缓解术后应激反应,促进康复。
综上所述,在采取LC和胆管探查术治疗CBDS患者使用改良的鼻胆管可防止引流管滑脱,提高引流效果,缩短术后恢复时间,缓解了应激反应,降低了术后并发症发生风险。

