机器人辅助腹腔镜与标准腹腔镜治疗局限性前列腺癌的疗效对比
强济斌 黄晓菲 吴志强 张庆卫 陈鑫
前列腺癌(prostate cancer,PCa)是一个关乎男性健康状况的主要疾病之一,已跃居老年男性恶性肿瘤第二位,仅次于肺癌,病死率位居男性恶性肿瘤第五[1],PCa的发病率和病死率存在人种和地域差异,在欧美等发达国家,PCa是老年男性泌尿生殖系统发病率和病死率最高的恶性肿瘤[2]。近年来,我国前列腺癌发病率也有逐年增加和年轻化的趋势,在年龄>70岁的老年男性中,前列腺癌已成为严重影响男性健康的恶性肿瘤[3]。前列腺癌的早期诊断、早期治疗是决定其预后的主要因素[4]。对于局限性前列腺癌行根治性前列腺切除术(radical prostatectomy,RP)能够获得长期的预后效果,也是唯一能够治愈该病的治疗方案[5]。随着医疗设备的不断发展,根治性前列腺切除术经历了由开放手术(retropubic radical prostatectomy,RRP)、腹腔镜手术(laparoscopic radical prostatectomy,LSRP)到机器人辅助腹腔镜手术(robot-assisted radical prostatectomy,RARP)的过程。在欧美国家,RARP已基本成为根治性前列腺切除术的“金标准”[6]。随着我国RARP技术的不断成熟,人们越来越多的关注手术疗效、术后尿控和性功能恢复情况,因其直接影响患者的生存质量。本研究主要探讨我院机器人辅助腹腔镜与标准腹腔镜治疗对局限性PCa的有效性和术后综合情况对比,旨在为临床实践工作提供指导性建议。
1 资料与方法
1.1 一般资料
查阅我院2016年10月—2019年12月收治的328例PCa患者的病历资料,统计每位患者年龄、前列腺体积、Gleason评分、术前TNM分期、体质量指数(body mass index,BMI)、国际勃起功能指数(international index of erectile function,IIEF-5)。纳入标准:所有患者术前均完善前列腺特异性抗原(prostate specific antigen,PSA)、前列腺核磁及前列腺穿刺活检,病理确诊为前列腺癌,局限性PCa为T1~T3a,Gleason评分≤4+4=8分;无明显心脑血管疾患等基础疾病;术前无内分泌、化疗及放射性治疗。排除标准:TNM分期为T3b以上,Gleason评分>8分;多发骨转移或内脏转移者;存在有严重基础疾病或其他脏器功能衰竭等手术禁忌证者。其中176例行LSRP为腹腔镜组,152例行RARP为机器人组,本研究患者均知情同意,并且在我院医学伦理委员会批准下进行。
1.2 方法
1.2.1 腹腔镜组 全身麻醉后,患者取平卧位,术区消毒铺无菌单,台上留置F16号尿管,取脐下长约5 cm切口,依次切开皮肤、皮下组织,自制球囊扩张腹膜外操作空间,留置12 mm戳卡,放置镜头,直视下分别于脐下5 cm腹直肌旁留置两个12 mm戳卡和5 mm辅助戳卡,超声刀充分游离Retzius间隙,显露阴茎背深静脉复合体(dorsal vascular complex,DVC)及膀胱颈部与前列腺交界,缝扎DVC,切开膀胱颈及前列腺两侧侧韧带,直至完整切除双侧精囊,前列腺背侧深达迪氏筋膜,组织剪锐性切除前列腺尖部与尿道内括约肌,将前列腺完整切除后,膀胱颈与尿道用1/2弧1-0倒刺线吻合,更换F20号尿管,留置盆腔引流管,取出标本,关闭切口,术毕。
1.2.2 机器人组 术前准备同腹腔镜组,取头低脚高体位,于脐上正中两横指处纵性长约1 cm切口,留置气腹针,建立人工气腹,随后插入12 mm戳卡作为镜头臂通道,置入镜头,直视下于平脐水平两侧约8~10 cm处放置8 mm戳卡,右侧为机器人1号臂通道,左侧为2号臂通道,距2号臂约8~10 cm处建立12 mm戳卡为辅助通道,1号臂放置单极剪,2号臂放置马里兰,3号臂放置抓钳,3号臂提起膀胱顶部腹膜显露道格拉斯窝,用双极剪横向切开前列腺背侧腹膜,直至显露双侧精囊,将精囊与输精管充分游离,双极剪切断脐正中韧带,逐渐向深面进入Retzius间隙,显露DVC并给予缝扎,切开膀胱颈部直至与双侧精囊汇合,马里兰切除前列腺尖部与尿道内括约肌,将前列腺完整切除,吻合膀胱颈与尿道,余操作同腹腔镜组。
1.3 观察指标及评价标准
收集两组患者术前、术中、术后相关指标及术后随访尿控和IIEF-5评分数据,重点关注尿控和性功能恢复情况,即刻尿控率=即刻尿控例数/总例数×100%,并通过电话告知患者术后1、3、6、12个月门诊复查,评估尿控和IIEF-5评分,其中机器人组失访18例,失访率为11.8%,腹腔镜组失访29例,失访率为16.4%,以1 d内使用尿垫数量<1片为术后获得良好尿控[7]。
1.4 统计学分析
应用SPSS 20.0统计学软件进行数据分析,满足正态分布的计量资料数据均以(±s)表示,采用两独立样本t检验,不满足正态分布的资料以M(P25,P75)表示,采用非参数Mann-Whitney U检验,计数资料以率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组术前一般资料对比
两组年龄、前列腺体积、BMI、PSA、Gleason评分、TNM分期、IIEF-5评分对比,差异无统计学意义(P>0.05),具有可比性,见表1。

表1 两组术前一般资料对比
2.2 两组手术情况对比
机器人组术中手术时间、术中出血量及尿道膀胱颈吻合时间均优于腹腔镜组,差异有统计学意义(P<0.05),见表2。
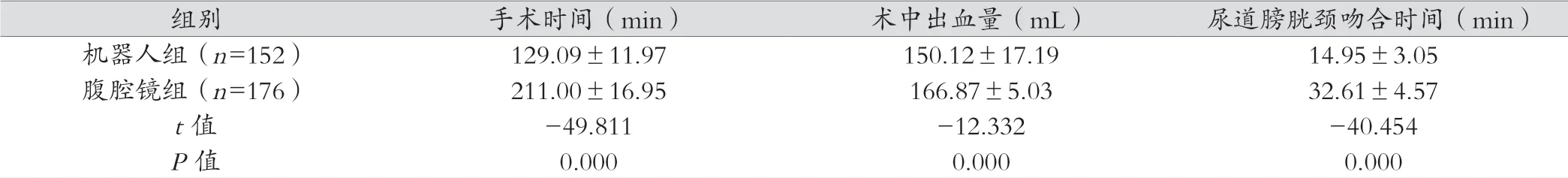
表2 两组手术情况对比( x- ±s)
2.3 两组术后情况及住院总费用对比
机器人组术后住院天数、留置尿管时间明显短于腹腔镜组,差异有统计学意义(P<0.05);机器人组术后进食时间晚于腹腔镜组,住院总费用明显高于腹腔镜组,差异有统计学意义(P<0.05);两组盆腔引流管拔出时间对比,差异无统计学意义(P>0.05),见表3。
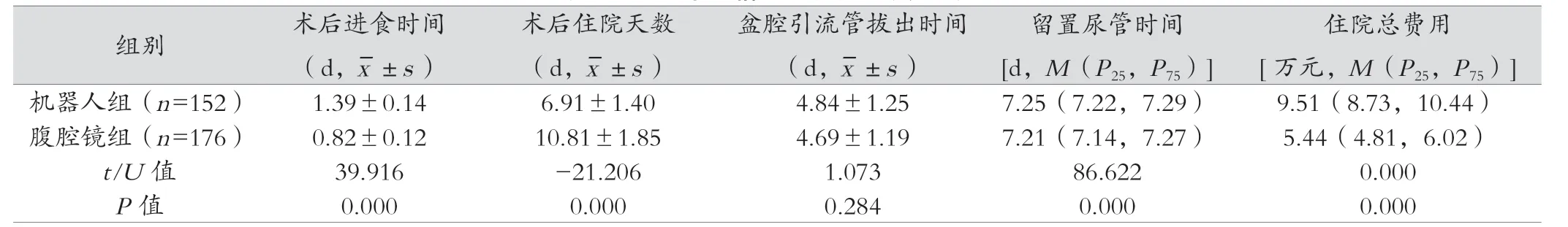
表3 两组术后情况及住院总费用对比
2.4 两组尿控情况对比
机器人组即刻尿控、术后1、3个月尿控率均高于腹腔镜组,差异有统计学意义(P<0.05),两组术后6、12个月尿控率比较,差异无统计学意义(P>0.05),见表4。
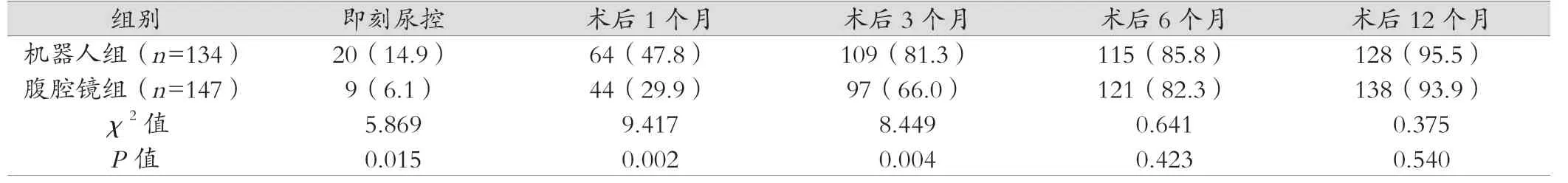
表4 两组尿控情况对比[例(%)]
2.5 两组性功能对比
两组术后3、6、12个月IIEF-5评分比较,差异无统计学意义(P>0.05),见表5。
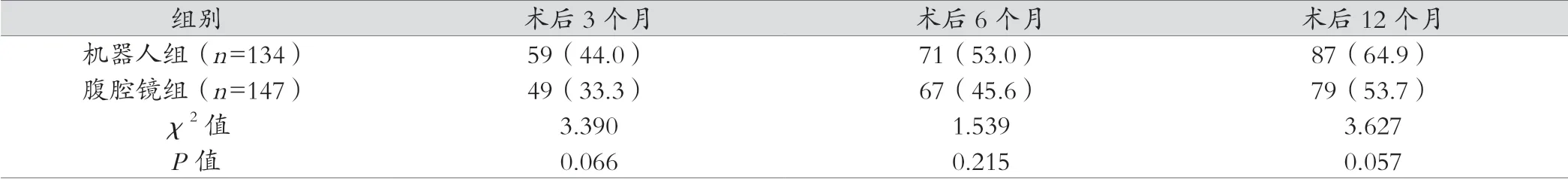
表5 两组性功能对比[例(%)]
3 讨论
近年来,我国PCa发病率呈持续快速增长的趋势,其发病率已超过膀胱肿瘤,位居泌尿系统恶性肿瘤第一位[8],其病因尚未明确,但公认的有内源性和外源性因素,其中内源性因素包括年龄、遗传和人种,外源性因素包括雄雌激素比例失调、慢性炎症、高脂饮食、微量元素摄入不足[9]。目前PCa的治疗方案有保守治疗、手术治疗。对于局限性PCa,RP仍是治疗的主要手段,本研究主要通过对比我院两组患者手术相关资料、术后尿控及性功能恢复情况对两种手术方式进行综合评估,为临床手术方案选择提供参考。
RP术后尿控及性功能恢复可直接影响患者的术后生存质量,这是多数PCa患者拒绝手术的主要原因[10],本研究显示,机器人组在手术时间、术中出血量及尿道膀胱颈吻合时间上较腹腔镜组有明显优势,笔者认为主要因为机器人具有高清3D术野、更高的放大倍率、灵敏且震颤小的机械臂,这些优势是腹腔镜无法比拟的,机器人手术器械还具有仿真腕关节功能,其运动能力可为术中缝合提供优势[11],Lai等[12]研究显示,机器人组失血量较腹腔镜组明显降低,但两者输血率相似。此外机器人组术后住院天数、留置尿管时间均短于腹腔镜组。但在恢复进食方面,机器人组晚于腹腔镜组,因LSRP是经腹膜外操作,对肠道功能影响较小。国外文献报道[13-14],气腹压的高低对肝肾功能有明显影响,与腹膜外手术相比,经腹手术气腹压高,CO2蓄积量多,对肝肾功能影响较大,术后恢复时间较长。
尿失禁是RP的主要并发症之一,本研究显示机器人组在即刻尿控、术后1、3个月尿控率均高于腹腔镜组,两组术后6、12个月尿控率比较,差异无统计学意义。但国外关于尿控的报道不尽相同,Hashimoto等[15]研究显示,RARP术后12个月尿控率为89%~100%,LSRP为80%~97%,RARP术后12个月尿控恢复要优于LSRP。Inkaya等[16]研究显示,RARP和LSRP在长期尿控方面没有区别。上述研究均缺乏短期尿控比较,本研究结果显示,机器人组在短期尿控方面明显优于腹腔镜组。
性功能恢复是RP术后另一个值得关注的问题,这对IIEF-5评分较高的患者至关重要。本研究结果显示,两组患者术后性功能恢复情况无明显差异,笔者认为此结论存在争议,因为在我国,两性话题比较敏感,许多患者对性功能评估存在抵触情绪,同时此评分表主观因素较强,这都是导致结果偏倚的原因。Marcu等[17]研究显示,评分较高患者,其RARP术后12个月的性功能恢复率和恢复时间均优于LSRP。此外,影响勃起功能的因素还包括术前勃起状态、年龄、神经保留技术、术者经验、热损伤等[18]。
住院总费用也是值得关注的问题,与LSRP相比,RARP成本约为4.1万元,属于自费项目,对于普通家庭来说,其负担非常重,这是限制RARP开展的主要原因,有望在今后使RARP收费纳入医保,这样既有利于手术开展,也能够使患者获益。
本研究局限主要在于,我院开展RARP较晚,手术适应证局限于局限性PCa患者,因患者TNM分期早和年龄大,故均未行淋巴结清扫和保神经治疗,希望在今后进一步改进,能够更好地对性功能进行客观评价和远期预后分析。
综上,在局限性PCa治疗中,RARP较LSRP有明显优势,限制其开展的主要原因是费用较高。

