多感官促醒在动脉瘤性蛛网膜下腔出血急性期认知功能障碍患者中的应用效果
李玲 陈子瑶 邱晶
蛛网膜下腔出血是指血液直接流入蛛网膜下腔引起的一种临床综合征,临床发病率较高,且急性期易发生脑积水、脑血管痉挛等并发症,病死率较高[1]。而此类并发症正是导致患者认知功能障碍的病因,患者会出现意识障碍,语言沟通障碍,自理能力下降,精神行为异常等表现[2]。因此积极处理动脉瘤出血性疾病,减少术后并发症的发生尤其重要[3]。临床护士针对此类并发症应积极采取及时有效的护理干预,针对术后大多会发生认知功能障碍情况,本文进行了多感官促醒护理措施,效果理想。
1 对象与方法
1.1 研究对象
以2018 年1 月—2020 年1 月收治的86 例动脉瘤性蛛网膜下腔出血患者作为研究对象,按照组间基本特征具有可比性的原则分为对照组与观察组,每组43 例,纳入条件:入选患者均符合神经心理测定;均行介入或手术治疗;患者及家属清楚该研究项目,并签署知情同意书;入选患者均通过蛛网膜下腔穿刺,头颅CT 血管成像等检查给予确诊;生存期>4 个月,发病时间<1 d;患者住院后均给予动脉瘤手术。排除条件:存在精神疾病者;合并其他重要器官衰竭或病变者;有严重感染症状者;存在免疫疾病或凝血功能障碍者;无法正常沟通者;妊娠期或哺乳期者。对照组中男22 例,女21 例;年龄28~76 岁,平均52.16±3.41 岁;出血位置:前交通25 例,后交通18 例;蛛网膜下腔出血分级:Ⅱ级15 例,III 级13 例,Ⅳ级15 例。观察组中男16 例,女27 例;年龄28~80 岁,平均52.29±5.28 岁;出血位置:前交通27 例,后交通16 例;蛛网膜下腔出血分级:II 级17 例,III 级12 例,Ⅳ级14 例。两组以上资料比较,差异无统计学意义(P>0.05)。
1.2 护理方法
1.2.1 对照组 采取常规护理,术后做好病情观察及健康教育工作,评估患者意识状态及认知功能水平,按照认知水平交谈其感兴趣的话题,以此刺激患者大脑神经,也可以辅助患者完成读报或简单计算等操作[4]。在手术治疗和常规护理的基础上对患者进行认知功能训练,每天1 次,整体时间持续半个月,待患者出院之后定期通过电话随访,记录患者康复情况[5]。
1.2.2 观察组
1.2.2.1 听觉促醒 护理人员可通过叫患者床号、名字进行交谈,并指导患者家属将以往发生过的有趣、难忘的人或事通过讲故事的形式来勾起患者的回忆,每天交谈时间要在半小时之上,且早晚各1次[6]。按照患者昏迷之前的个人爱好来播放相关音乐,利用音乐的律动可以让患者沉浸其中,每次播放15 min,每天播放3 次,护理人员要严格控制播放音乐的时间段,即9:00—10:00 之间,15:00—16:00 之间,20:00 也可以利用播放广播或新闻来增加患者多元化的听觉刺激。
1.2.2.2 视觉促醒 给予患者每天安排视觉刺激,6:00 至19:00,利用打开病房灯和关灯的形式来刺激患者视觉,每天开灯关灯重复5 次。护理人员也可以应用手电筒的灯光刺激患者瞳孔,让其感受到被动睁眼和闭眼,整体节奏与正常人相同,且每个瞳孔持续时间在30s 之内,每次可控制在10 下左右,2 d 进行1 次即可。护理人员可协同家属将收集保留的具备纪念意义的照片突然放到患者视线当中,并向其介绍照片的拍摄地点和背景意义,每次持续10 min,每天2 次[7]。
1.2.2.3 触觉促醒 利用抚摸疗法分别来刺激患者的面部、颈部及四肢,按照由上到下、由前到后的规律进行。护理人员每天以温水循环擦拭面部和颈部皮肤,从额头开始,直到整个面部擦拭完成,在护理过程中动作要轻柔。对患者四肢进行抚摸时,选取软毛刷、粗糙或光滑等与身体耐受相反的刺激形式对四肢关节进行反复刷拭,每次时间为10 min左右,每天进行2 次即可。对患者胸腹、背部进行触觉护理时,要从左下、右下、右上、左上的顺序实施,背部组织主要是对脊柱两侧进行深度抚摸,护理人员要将双手无名指、中指和大拇指按压到大抒穴和气海俞穴位上[8]。
1.2.2.4 运动促醒 护理人员在家属的帮助下对患者进行翻身、叩背等肢体活动, 操作时动作要轻慢,主要活动关节僵硬的肢体,每天进行15 min,每天2 次,按时帮助患者改变姿势,各种卧位轮流实施,可促进患者苏醒[9]。
1.2.2.5 味觉促醒 护理人员先清理患者口腔内分泌物,预防误吸或窒息等不良情况,可用沾有盐水或柠檬汁的棉签刺激舌根,若患者无吞咽动作,护理人员可在患者口腔放置梅子等酸性水果,切记15 min 内必须取出[10]。
1.3 观察指标
(1)格拉斯哥昏迷评分[11](GCS):主要包括肢体运动、语言反应、睁眼反应3 个层面,评分3~15 分,分值高表示患者意识状态良好,该量表信效度为0.905。
(2)脑功能障碍评分(DRS):主要包含认知能力、知晓程度、觉醒程度,依赖程度、心理适应及疾病心理程度6 个层面,评分范围0~30 分,评分越高,代表患者生理情况越差。该量表Cronbach’s α 系数在0.8 之上。
(3)简易智能精神状态[12](MMSE)评分:该量表具有简易便捷特点,是国际上应用较为广泛的认知缺陷筛查工具之一,具备注意力、定向力、计算力、语言能力、回忆能力等,总评分0~30 分,分值越高表示患者认知功能越好;界值标准为:文盲>17 分,小学>20 分,初中以上>24 分,此量表Cronbach’s α 系数在0.833 之上。
(4)蒙特利尔认知评估量表[13](MOCA)评分:该量表是为认知障碍患者专门设计的,其中包含注意力、认知领域等11 个条目,分值0~30 分,在评估认知功能障碍患者时,敏感性高过MMSE,该量表Cronbach’s α 系数及重测信度分别为0.782、0.972。
(5)并发症发生率:具体包含导管感染、颅内血栓、脑血管痉挛等。
1.4 统计学处理
采用SPSS 23.0 统计学软件,符合正态分布的计量资料用“均数±标准差”表示,组间均数比较行t检验;计数资料组间率的比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 干预前后两组患者GCS、DRS 评分比较
干预前,两组GCS 评分、DRS 评分比较差异无统计学意义(P>0.05);干预后,观察组GCS 评分高于对照组,DRS 评分低于对照组,差异具有统计学意义(P<0.05)。见表1。
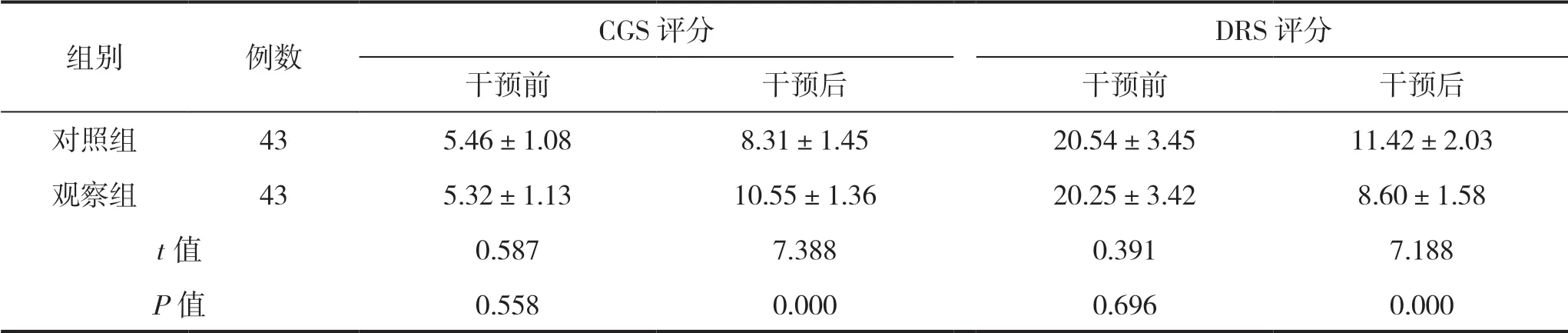
表1 干预前后两组患者GCS、DRS 评分比较(分)
2.2 干预前后两组认知功能和精神状态评分比较
干预前,两组MOCA 评分及MMSE 评分比较差异无统计学意义(P>0.05);干预后,观察组MOCA 评分及MMSE 评分均高于对照组,差异具有统计学意义(P<0.05)。见表2。

表2 干预前后两组认知功能和精神状态评分比较(分)
2.3 两组并发症发生率比较
观察组并发症发生率低于对照组,差异具有统计学意义(P<0.05)。见表3。

表3 两组并发症发生率比较
3 讨论
多感官促醒护理是目前临床常用的新型护理干预方法,主要通过对患者多种感觉器官进行刺激训练,增加感觉信息输入,有利于损伤的神经突触生长连通,反复的感觉刺激输入,提高了上行网状激活系统及大脑皮质神经元的活动水平,从而促进患者苏醒,提高认知功能。动脉瘤性蛛网膜下腔出血患者出现认知功能障碍主要是因出血导致继发性脑损害,其发生的概率和具体程度与动脉瘤的位置和出血量也有直接关系。主要表现在自理能力下降,记忆力下降,语言沟通障碍,精神情绪不稳定等,临床护士针对此类疾病患者应做好细致的病情观察。动脉瘤性蛛网膜下腔出血是引发颅内压增高的重要因素,病情进一步发展会加重神经损伤,严重者出现意识障碍甚至昏迷。脑组织具有可塑性,若发病早期就给予一定的干预,提高受损脑神经和脑细胞重塑效果,进而促进患者脑组织苏醒。
本研究结果显示,干预后,观察组GCS 评分、MOCA 评分及MMSE 评分高于对照组,DRS 评分低于对照组,并发症发生率低于对照组,说明多感官促醒护理可通过外界辅助声音、光线、体感、味觉等刺激,对患者上调神经元进行兴奋刺激,从而促进患者大脑受损神经元细胞进行自我修复。多感官促醒护理措施的具体优点为:①多感官促醒刺激可提高大脑神经元互动传导通路恢复,提高轴突直接的联系,刺激脑部基层细胞,增加神经递质分泌,使得病灶部位代偿性提高,缩短患者昏迷时间。②利用听觉刺激可活化脑细胞,增强脑部神经传导速
率,同时能改善抑制作用,促使机体内部自我调整,利用脑组织建立侧支循环机制,引导患者听觉神经恢复,增强大脑皮层兴奋和脑电波的快速苏醒。③触摸和运动刺激等能够直接增加患者脑皮层的神经兴奋传导,提高脑细胞功能修复和意识恢复。朱晓萌等[14]作者文中结果与本文研究结果类似,且均提出给予患者针对性的不同刺激干预,可缩短患者认知功能障碍时间,且苏醒时间也有缩短。鉴于此,证明多感官促醒护理可提升动脉瘤性蛛网膜下腔出血患者脑功能快速修复,能够减轻患者认知障碍[15]。总之,针对患有动脉瘤性蛛网膜下腔出血患者给予多感官促醒护理措施,可提升患者认知功能,加速患者苏醒,促进脑功能更快恢复,降低并发症出现。

