浙江地区妊娠中晚期孕妇血脂参考区间的建立
王琼,李帅
浙江大学医学院附属妇产科医院检验科,浙江杭州 310003
妊娠期是机体的一个特殊时期, 尤其是妊娠中晚期,由于体内激素变化和机体营养需要等原因,体内血脂水平会出现明显升高[1-2]。 正常范围的升高对母体及胎儿是必须的, 这有助于体内游离脂肪酸动员,提供能量,以利于胎儿正常发育。 但血脂水平过度升高,超出正常变动范围时,则属于病理性升高,不但对母体及胎儿正常发育造成损害, 还与多种妊娠期并发症相关,必须加以控制[3-5]。 由此可见,准确判断妊娠期妇女血脂水平对于血脂的调节控制、胎儿的正常发育以及妊娠期并发症的控制具有重要价值。然而,目前我国尚缺乏权威的健康孕妇不同孕期的正常参考区间, 而且不同地域的参考区间也可能不同, 建立针对该地域人群的特异性参考区间显得非常重要。该研究2020 年1—12 月期间选择该院收治的健康妊娠妇女590 名作为研究组, 健康非妊娠妇女190 名作为对照组, 检测所有研究对象TC、TG、LDL-C、HDL-C 水平,探讨孕期上述指标的变化趋势, 初步建立该地区妊娠中晚期健康孕妇的血脂参考区间。 现报道如下。
1 资料与方法
1.1 一般资料
选择在该院行常规产前检查的健康妊娠妇女590 名,其中298 名中孕期妇女(14~27 周) ,292 名晚孕期妇女(≥28 周)。 纳入标准:①单胎;②年龄18~45岁;③孕周14~42 周;④孕前BMI 18.5~23.9 kg/m2;⑤医疗记录完整。 排除标准:①既往存在糖尿病、高血压、高血脂、心脏病等病史;②妊娠期间出现妊娠期高血压疾病、妊娠期糖尿病、胎儿发育不良、早产等不良母胎结局。 健康妊娠妇女平均年龄(30.5±4.1)岁;孕前平均BMI(21.4±3.9) kg/m2。选择同期来该院健康体检,无糖尿病、高血压、高血脂、心脏病等病史,BMI 18.5~23.9 kg/m2的非妊娠妇女190 名作为健康非孕对照组,平均年龄(31.5±6.8)岁;平均BMI(21.7±4.2)kg/m2。 两组一般资料对比差异无统计学意义(P>0.05),具有可比性。 该研究为回顾性研究,不涉及个人隐私,不会给研究对象带来不利影响,按照现行规范免签知情同意。 该研究方案经该院伦理委员会批准(批准号:IRB-20210198-R)。
1.2 方法
所有研究对象采空腹静脉血3.5 mL, 室温放置30 min,以3 000 r/min 离心10 min,当天完成检测。检测仪器为美国贝克曼AU5800 全自动生化分析仪,检测试剂为美国贝克曼原装试剂。 TC 检测采用酶法(CHE-POD),TG 检测采用酶法(GPO-POD),LDL-C、HDL-C 检测采用直接法。
1.3 质量控制
①所有研究对象空腹8~12 h 采集血样,减少饮食对结果的影响。样本采集过程规范,避免因采集不顺造成溶血。 ②检测过程严格按照标准操作规程进行,检测仪器定期进行维护保养,每年定期校准。 每天按室内质控标准操作程序检测两水平质控品,确保结果在控。 如质控结果失控,应查找原因,采取各种有效的纠正措施及时纠正, 并在确认重新恢复到在控状态后开始样本检测。 ③检测试剂性能:TC、TG、LDL-C 及HDL-C 试剂批间差分别为≤5%、≤10%、≤4%及≤3%。
1.4 统计方法
采用SPSS 20.0 统计学软件进行分析数据。 采用KoImogorov-smimov 检验对检测结果进行正态性检验,检测数据以中位数及百分位数[M(P25~P75)]表示。 两组间比较采用Mann-Whitney U 检验,P<0.05为差异有统计学意义。
2 结果
2.1 研究组不同孕期及对照组血脂水平比较
与对照组比较, 研究组孕中期和孕晚期妇女TC,TG,LDL-C 与HDL-C 均明显升高,差异有统计学意义(P<0.05);孕晚期与孕中期妇女比较,研究组孕晚期妇女TC 和TG 水平明显升高,HDL-C 水平明显降低,差异有统计学意义(P<0.05),LDL-C 水平组间差异无统计学意义(P>0.05)。 见表1。
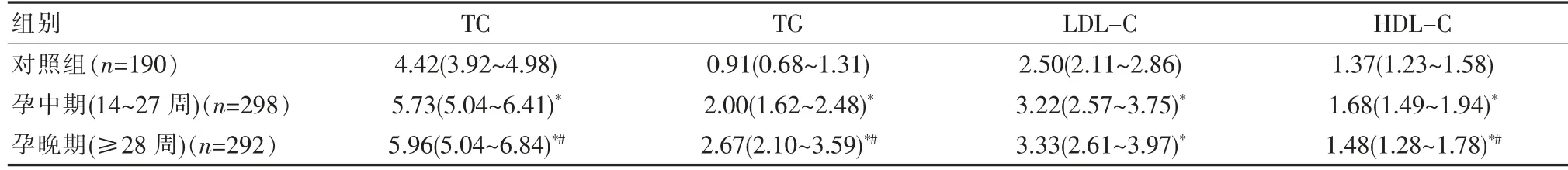
表1 研究组不同孕期及对照组血脂水平比较[M(P25~P75),mmol/L]
2.2 浙江地区妊娠中晚期孕妇血脂水平的95%参考区间
以P2.5 和P97.5 分别作为95%参考区间的上下限, 来设定浙江地区健康孕妇妊娠中晚期血脂水平的95%参考区间,见表2。
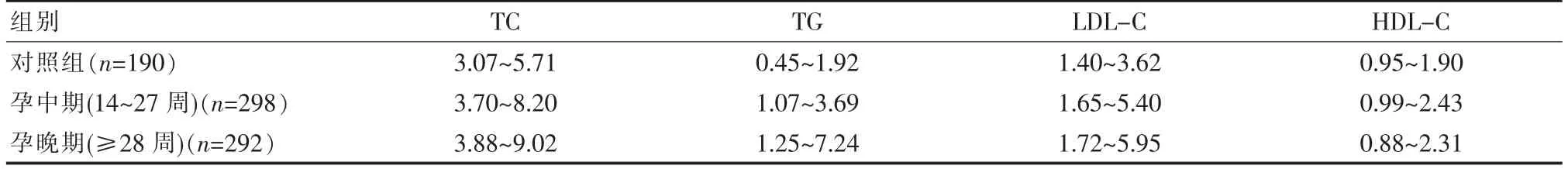
表2 浙江地区健康孕妇妊娠中晚期血脂水平的95%参考区间[(P2.5~P97.5),mmol/L]
3 讨论
妊娠期母体血液成份会发生一系列变化, 其中包括血脂的生理性及病理性升高。 孕妇血脂水平异常是妊娠合并症发生的危险因素, 容易导致不良妊娠结局[6-8]。已有研究证实,血脂的病理性升高与妊娠期高血压、妊娠期糖尿病、巨大儿、早产儿的发生密切相关[9-11]。 由此可见,通过科学的膳食指导可以改善孕期血脂代谢,降低妊娠期并发症的发生[12-14]。 兰雪丽等[15]研究了孕期血脂与妊娠期糖尿病的关系,结果显示,与健康孕妇比较,妊娠期糖尿病孕妇孕早期TC、TG、LDL-C 水平显著升高 (P<0.05),HDL-C水平显著降低 (P<0.05)。 Logistic 回归分析结果显示,TC 水平升高和HDL-C 水平降低是导致孕妇罹患妊娠期糖尿病的危险因素(OR=0.575、0.675)。 何廷德等[16]采用前瞻性研究发现,TC、TG、LDL-C、apoB水平在孕期随妊娠时间逐渐上升,至晚孕期达峰值。HDL-C 和apoA 水平在孕中期达到峰值后开始下降, 至孕晚期时仍高于孕早期水平。 该研究结果显示,TC、TG、LDL-C 在妊娠过程中逐渐升高, 于妊娠晚期达到峰值。 HDL-C 在妊娠中期达到峰值,于妊娠晚期逐渐下降,但仍高于非妊娠妇女(P<0.05)。 这一变化趋势与上述文献报道一致。 这一生理改变的主要原因是妊娠期体内雌激素及孕酮水平升高,一方面引起肝脏合成三酰甘油水平升高, 另一方面引起肝脏脂蛋白酶、 胆固醇卵磷脂酰基转移酶活力下降, 对内源性脂质代谢减弱, 造成孕妇血脂水平升高。孕妇血脂水平的生理性升高具有积极意义,但若出现病理性的过度升高则会损害母体和胎儿。 由此可见, 鉴别孕期血脂的生理性升高与病理性过度升高非常重要, 这有赖于实验室所建立的不同孕期血脂特异性参考区间。
《中国成人血脂异常防治指南(2016 年修订版)》是国内关于血脂水平控制较为权威的指南, 该指南依据中国人群多年积累的流行病学研究成果, 制定了心血管疾病的危险分层,尤其考虑我国缺血性卒中的高发,加大了危险分层中高血压的权重,这对于中国人群血脂异常的防治具有极其重要的价值[17]。 然而,该指南并未纳入孕妇人群的数据,也未涉及不同孕期血脂特异性参考区间, 各实验室必须参照行业标准建立适合该地区孕妇人群的特异性参考区间。关于建立实验室特异性参考区间, 国内通用的行业标准为WS/T 402-2012 《临床实验室检验项目参考区间的制定》。该行业标准从参考个体的选择、分组、样本的数量、样本的采集、样本的检测、结果的统计等方面进行了详细说明。 该研究即是按照该行业标准实施的。
近年来,关于不同地区、不同人群孕期血脂参考区间的研究已有报道[18-20]。虽然理论上各实验室均应建立适合该实验室的参考区间, 但考虑到建立参考区间是一项十分严谨而繁琐的工作, 实验室不论规模均自建孕期血脂参考区间并不现实。该研究认为,目前较为可行的参考区间研究方案是在某一地区选择规模性的医疗中心,纳入该地区代表性的人群,参照规范的行业标准,采用主流的检测方法,进行科学的统计分析, 从而建立基于该地区孕妇人群的血脂参考区间。该研究显示,浙江地区妊娠中期孕妇TC、TG、LDL-C 和HDL-C 的95%参考区间分别为3.70~8.20、1.07~3.69、1.65~5.40、0.99~2.43 mmol/L, 妊娠晚 期 分 别 达 到3.88 ~9.02、1.25 ~7.24、1.72 ~5.95、0.88~2.31 mmol/L,均明显高于该研究所选取的非孕妇 人 群 参 考 区 间3.07~5.71、0.45~1.92、1.40~3.62、0.95~1.90 mmol/L。 由此可见,该地区孕妇人群的血脂参考区间完全不同于非孕妇人群, 如仍然使用非孕妇人群的参考区间可能造成一定的误判, 建立该地区孕妇人群的参考区间十分必要, 这对于医生的临床判断、孕妇的饮食结构调整都具有重要价值。
该研究也有一定的局限性:①因为病例资料收集等原因,研究中仅纳入了妊娠中晚期孕妇数据,并未纳入妊娠早期孕妇数据;②该研究为单中心研究,如能联合其它机构进行多中心研究, 结果将更具有代表性。
综上所述, 非孕人群的血脂参考区间不适用于孕妇人群, 建立孕妇人群血脂特异性参考区间具有重要价值。

