超声造影与螺旋CT增强扫描在胃癌诊断中应用价值分析
池启富 福建省连城益民中医院放射科 (福建 龙岩 366200)
内容提要: 目的:分析超声造影与螺旋CT增强扫描诊断胃癌的临床效果。方法:回顾分析本院2019年4月~2020年10月收治的胃癌患者60例,患者均术后病理检查得到确诊,本研究将术后病理检查结果作为检查金标准,术前接受螺旋CT增强扫描、超声造影检查,将检查结果与术后病理结果进行比较,分析应用价值。结果:比较螺旋CT增强扫描与胃肠超声造影检查结果,螺旋CT增强扫描检出肿瘤穿孔并侵犯胰腺率1.67%、肿瘤合并溃疡率11.67%、破浆膜层、侵犯周围脂肪率76.67%、周围淋巴结转移率80%、累及肌层率85%、胃癌率93.33%比胃肠超声造影检出0、13.33%、73.33%、83.33%、91.67%,组间数据无统计学意义(P>0.05);在T分期上,胃肠超声造影检出率68.33%高于螺旋CT增强扫描50%,在N分期上,螺旋CT增强扫描93.33%高于胃肠超声造影检出率56.67%,数据差异有统计学意义(P<0.05)。结论:临床诊断胃癌疾病,可根据患者实际状况选择超声造影、螺旋CT增强扫描任意一种,此两种方式具有创伤性小、方便、诊断准确性高的特征,但CT增强扫描显示较大病灶效果理想,超声造影显示微小病灶、肌层侵犯、病灶黏膜下层的敏感性更高。
临床恶性肿瘤疾病中较为常见的一种则为胃癌,此疾病病死率高。以往临床诊断此疾病,多依据纤维镜检、胃肠X线造影[1],胃肠X线造影对医生的经验存在较高依赖性,且漏诊率高,纤维镜检查仅可观察到胃黏膜表面发生变化,无法掌握胃癌病灶对附近有无侵犯和病灶转移状况[2],所以,检查存在较大局限性,影响后期疾病诊治。因此现主要检查方式则为胃镜,但因检查痛苦,特别是针对严重心肺疾病或无法耐受内镜检查者,影响疾病判断和病情治疗,加大病死率。胃肠超声造影、螺旋CT增强扫描为重要检查方式,现已在各医院中得到推广,特别是胸部检查或无胃部症状体检者,意外发现胃部病灶,有利于疾病的诊治。目前已有报告显示[3],螺旋CT增强扫描和胃部超声造影检查的优势。但因此方面权威性报告较少,不少学者仍然致力于此点探讨中,现本研究共纳入以往收治的60例胃癌患者论述此点。具体报告如下。
1.资料与方法
1.1 临床资料
回顾分析本院2019年4月~2020年10月收治的胃癌患者60例,纳入标准:①各患者均术后病理检查得到确诊;②各患者均签字接受螺旋CT增强扫描、胃肠超声造影检查;③病历资料齐全。排除标准:①对本研究中使用药物禁忌或过敏者;②胃癌发生远端转移者;③其他器官衰竭者;④存在精神、认知障碍者;⑤中途脱离研究者。60例患者年龄30~85岁,平均(52.32±1.25)岁,女性29例,男性31例。1例肿瘤穿孔并侵犯胰腺、8例肿瘤合并溃疡、47例破浆膜层、侵犯周围脂肪、49例周围淋巴结转移、52例累及肌层、56例胃癌。术后确诊病灶位置:19例胃体部,25例胃窦部,16例胃底-贲门部。病理检查疾病分期为:TNM分期共T1 60例,MSCT分期NO共50例,N+共10例。各患者基本资料均满足本研究条件。
1.2 方法
各患者均接受螺旋CT增强扫描和胃肠超声造影,螺旋CT增强扫描:仪器为GE64排宝石能谱CT,检查前12h禁食,检查30min,可饮水1000mL,患者平卧,选在全腹部或上腹部。设置扫描参数为:螺距0.9,管电压120~140kV,管电流为250mA,层厚为5mm,层间距为5mm;对比剂为80~100mL碘帕醇注射液,注射速度为3mL/s,进行增强扫描检查。腹部检查者实施三期增强扫描,平衡期120s,门脉期60~70s,动脉期25~35s。
胃肠超声造影:采用彩色多普勒超声TO SH IBA A Plio 600或TO SH IBA A Plio300型,设置探头频率为2.5MHz~5.0MHz,检查前12h,禁食物和水,胃肠超声助显剂用适量开水将其冲泡为500mL左右,均匀搅拌为糊状,冷却后,让其服用,然后成平卧位或左右侧卧,全面检查胃部和附近结构,探查腹膜后淋巴结状况。
1.3 观察指标与判定标准
本研究中各患者胃肠超声造影和螺旋CT增强扫描检查均由医院2名影像学科专业工作人员且工作经验≥5年的医生负责,若出现意见分歧,则商讨确定结果。
术前影像学分期标准:
(1)胃肠超声造影按照口服胃窗的五层构成,依据AJCC胃癌TNM分期和造影剂负性显影区(静脉相快速廓清)和正性显影区(动脉相快速增强)涉及到的区域分期。未侵犯指层次均匀、连续、分明;侵犯指层次未中断,但变细、增厚、不平坦;突破指层次中断、不连续。N分期、NO期:未出现淋巴结转移;N+期:存在区域性淋巴结转移。按照以往影像学标准判定淋巴结阳性为:淋巴结直径为8mm或以上,则出现转移症状,反之,若发生肿瘤组织静脉期负性显影或动脉期正性显影的特征,也可认为其为阳性。
(2)CT检查胃癌分期标准采用Kim等学者提出的MSCT分期标准:患者胃腔胃壁呈充盈性、良好性,幽门、胃壁、贲门部厚度为10mm或以上,胃体胃壁厚为5mm或以上,且胃壁增厚合并异常强化,则判定属于癌灶;T1期:病灶侵及黏膜层和黏膜下层,但未累及到肌层,破坏到动脉期正常胃壁黏膜,局部出现线条性强化影,且具有明显性,相比于正常现状强化黏膜的密度,其密度更高,静脉期时,强化病变下,合并或未合并条带状低密度带,也就是说,肌层与黏膜下层未受到累及,与强化瘤体相比,密度更低,浆膜面完整且光滑,未出现膨隆,可见清晰的胃周脂肪影。在判定淋巴结方面,即CT显示胃周淋巴结短径>8mm,则判定出现淋巴结转移。
1.4 统计学分析
采用统计学软件(SPSS22.0版本)分析数据,t检验计量资料,表示为±s,χ2检验计数资料,表示为%,若P<0.05,则有统计学意义。
2.结果
2.1 比较螺旋CT增强扫描与胃肠超声造影检查结果
比较螺旋CT增强扫描与胃肠超声造影检查结果,螺旋CT增强扫描检出肿瘤穿孔并侵犯胰腺率1.67%、肿瘤合并溃疡率11.67%、破浆膜层、侵犯周围脂肪率76.67%、周围淋巴结转移率80%、累及肌层率85%、胃癌率93.33%比胃肠超声造影检出0、13.33%、73.33%、83.33%、91.67%,组间数据无统计学意义(P>0.05),见表1。
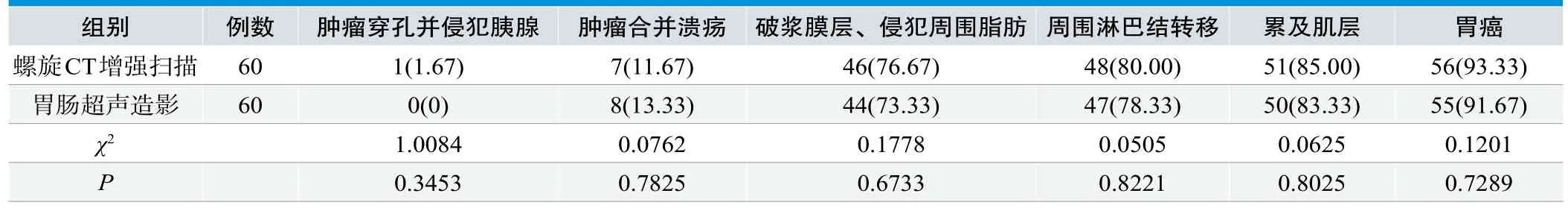
表1.比较螺旋CT增强扫描与胃肠超声造影检查结果[n(%)]
2.2 比较螺旋CT增强扫描与胃肠超声造影检出的疾病分期结果
在T分期上,胃肠超声造影检出率68.33%高于螺旋CT增强扫描50%,在N分期上,螺旋CT增强扫描93.33%高于胃肠超声造影检出率56.67%,数据差异有统计学意义(P<0.05),见表2。
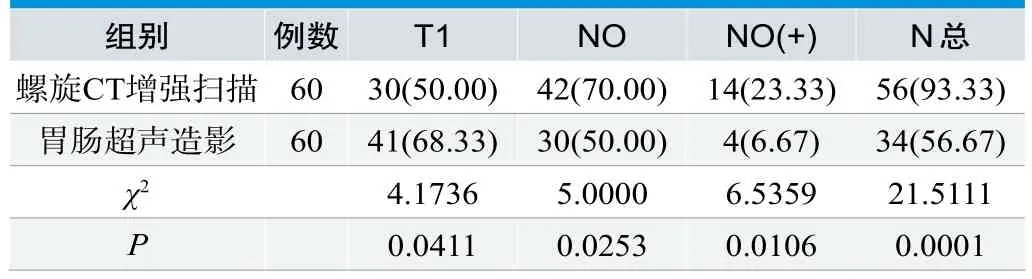
表2.比较螺旋CT增强扫描与胃肠超声造影检查结果[n(%)]
3.讨论
现临床判定胃癌主要采用超声造影、多层螺旋CT、上消化道钡餐造影、消化内镜等方式。消化内镜进入到人体胃腔后,可直接观察肿瘤表面,且可取得活体组织用于病理检查,此为实施手术治疗前最为重要的检查方式之一。胃镜检查和上消化钡餐造影均在判定胃癌疾病上有一定作用,较易发现突入胃腔中的病灶,但检出黏膜下病灶和胃壁外生性病灶的几率较低,也较难评估胃壁浸润深度[4]。常规胃镜检查仅可明确病灶大小,无法判定病灶浸润深度。而胃肠超声、螺旋CT增强扫描相对来说,则具有痛苦性小、快速、简便等优势,适用于术前分期、临床确诊、体检中,此两者在判定胃癌疾病中作用较大。本研究结果也显示,螺旋CT增强扫描检出肿瘤穿孔并侵犯胰腺率1.67%、肿瘤合并溃疡率11.67%、破浆膜层、侵犯周围脂肪率76.67%、周围淋巴结转移率80%、累及肌层率85%、胃癌率93.33%比胃肠超声造影检出0、13.33%、73.33%、83.33%、91.67%,差异小,P>0.05。表明此胃肠超声造影和螺旋CT增强扫描检查胃癌疾病的效果基本一致,临床可根据实际状况选择其中一种则可。螺旋CT增强扫描空间分辨力较好[5],后期处理系统强大,特别是扫描到病灶后,强化程度高,对比度良好,因此总体检出率高,但因受肠道准备影响,未能扩张胃腔、胃壁黏膜皱缩,造成胃壁增厚[6],检出小病灶上发生假阴性和假阳性的状况。因此,针对CT检查者,确保胃肠道准备的充分性非常重要,可显著提升诊断准确性。胃肠超声造影在检出浆膜层、固有肌层、黏膜下层、胃黏膜层小病灶的效果优于CT检查,但此方式易过度诊断早期胃癌疾病,因病灶早期阶段,胃壁浆膜层缺失或周围炎症影响,分辨胃壁各层回声难度较大[7,8]。因胃肠超声造影检查的助显剂会在溃疡表面沉积,且显示病灶表面构成相对较为清晰,因此超声造影检查胃癌疾病,检出表面溃疡率比CT检查更高,而螺旋CT增强检查,一般难以显示出肿瘤表面直径较小的溃疡。螺旋CT增强检查在检出直径较大病灶和侵犯至深部肌层患者时,因其强化程度存在差异,检出率更高。针对突破浆膜层造成附近脂肪间隙模糊的患者,则分辨难度较低,但针对附近脂肪间隙清晰、胃壁光滑的微侵润患者,则漏诊几率非常大。胃肠超声造影则针对已出现远处转移的病灶,因受患者自身呼吸气体和探头频率的影响和局限,其判定存在不准确性。而在诊断附近淋巴结转移时,超声造影则比螺旋CT检查更胜一筹。可动态性观察胃壁蠕动功能,胃肠超声造影在此方面的优势较为明显。
但在检查胃癌疾病分期上,超声造影方式判定胃癌T分期效果更理想,而螺旋CT增强扫描在检查胃癌N分期上正确率更高。本研究结果也显示,在T分期上,胃肠超声造影检出率68.33%高于螺旋CT增强扫描50%,在N分期上,螺旋CT增强扫描93.33%高于胃肠超声造影检出率56.67%(P<0.05),同时证实了螺旋CT增强扫描与超声造影检查在胃癌疾病分期上的优势。超声造影按照病灶组织静脉期和动脉期的负性显影、正性显影的特征,分局显影区范围做T分期。胃壁出现癌组织,局部血液供应丰富,尤其是病灶处于进展期时,癌灶供血比附近正常胃壁组织更高,也因病灶体积变大,附近组织受到压迫,进而出现水肿、坏死,进而造成分期过高。因此,条件满足状况下,可将以上两种方式联合用于胃癌疾病判定中。本研究因样本量等因素影响,未谈及到联合检查的优势,条件成熟可重点讨论此点。
综上所述,临床诊断胃癌疾病,可根据患者实际状况选择超声造影、螺旋CT增强扫描任意一种,此两种方式具有创伤性小、方便、诊断准确性高的特征,但CT增强扫描显示较大病灶效果理想,超声造影显示微小病灶、肌层侵犯、病灶黏膜下层的敏感性更高。

