矫正型大动脉转位伴三度房室传导阻滞植入DDD起搏器1例
张兰芳,陈春红,张晶
1 病例
患者男性,62岁,主因发现心率慢40余年,间断头晕、黑朦7年。患者40年前,无意中发现心率慢,最慢36次/min,当时无胸闷心悸、无乏力、无头晕黑朦等心动过缓症状,未予以诊疗;近7年来,间断出现头晕、黑朦,多出现在站立或活动中,心率最慢30 次/min。查体:发育正常,无紫绀,心界不大,各瓣膜听诊区未闻及病理性杂音。心电图示:窦性心律,三度房室传导阻滞,心室率40次/min。24 h动态心电图:窦性心律,三度房室传导阻滞,最慢心率24 次/min,最快心率79 次/min,平均心率48 次/min,>2 s长间歇44次,最长6.9 s。心脏超声:符合矫正型大动脉转位,心房正常,房室连接异常,解剖左室(功能右室)位于右侧,解剖右室(功能左室)位于左侧,主动脉与解剖右室相连,位于肺动脉左前方,肺动脉与解剖左室相连,位于主动脉右后方,三尖瓣(左侧房室瓣)中-大量反流,二尖瓣(右侧房室瓣)少量反流。患者存在非可逆性原因所致的症状性三度房室传导阻滞,符合永久性心脏起搏器植入ⅠA类适应症,行永久性双腔心脏起搏器植入术。术中穿刺左锁骨下静脉,常规塑形钢丝指引送右心房,右心房连接上下腔静脉,通过二尖瓣连接解剖左室,心室导线通过二尖瓣进入解剖左室(功能右室),正位下心室电极位于脊柱右侧(图1)。植人心室螺旋主动导线(2088TC美国雅培公司)至右心室流出道间隔部固定,植入心房导线(2088TC,美国雅培公司)至右心耳(图2)。左前斜位及右前斜位时心房、心室电极位置良好(图3~4),术中测试电极感知与起搏良好,结束手术。

图1 正位下心室电极位置
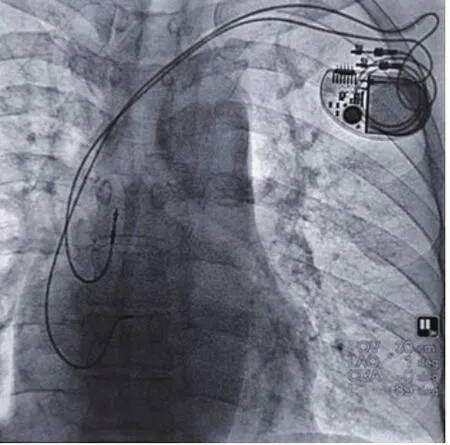
图2 正位下心房、心室电极位置
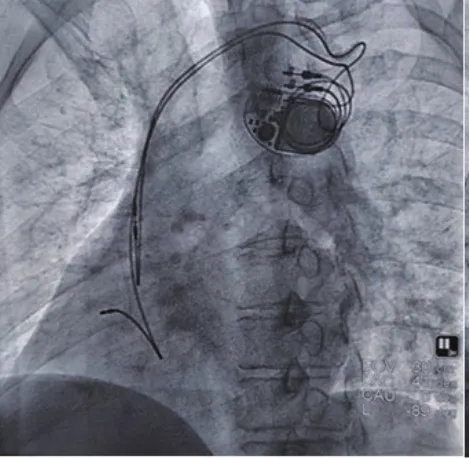
图3 LAO心房、心室电极位置
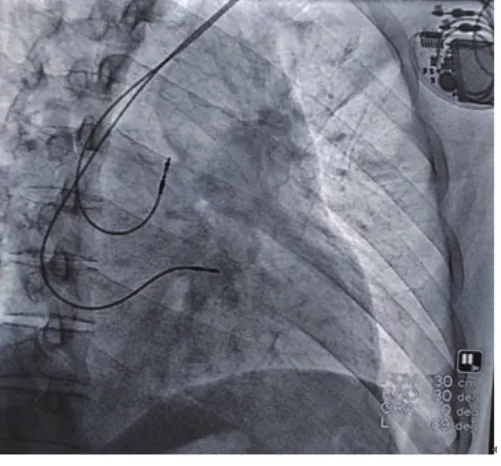
图4 RAO心房、心室电极位置
2 讨论
先天性矫正型大动脉转位是一种罕见的先天性心脏病,占先天性心脏病比例<1%[1]。解剖学特点:心房位置正常,房室连接异常,左右心室位置颠倒,解剖左室(功能右室)位于右侧,通过二尖瓣与右心房连接;解剖右室(功能左室)位于左侧,通过三尖瓣与左心室连接,主动脉与解剖右室相连,且位于肺动脉左前方,肺动脉与解剖左室相连,位于主动脉右后方。大动脉转位的同时伴心室和房室瓣的转位,由于心室的转位从功能上纠正了错位的大血管引起血流异常,犹如正常生理状态,患者平时多无症状,无紫绀。此类患者多同时合并其他解剖异常(如室间隔缺损、房间隔缺损、肺动脉狭窄、瓣膜发育不良等)。
先天性矫正型大动脉转位的解剖异常易导致电活动异常,研究[2]显示约30%的患者出现完全性房室传导阻滞,可能与房室结偏离Koch三角向前上方移行,或左右心室颠倒位置后房室结以下传导束传导异常,导致房室传导路径延长。
矫正型大动脉转位起搏器的安装和起搏电极的位置与一般患者不同,此类复杂心脏畸形使该手术操作难度远高于常规操作,术前弄清心脏解剖学及影像学位置。由于其解剖左室(功能右室)的形态学特点与正常右室有很大不同。其房室瓣为二尖瓣,其瓣环附着水平高于左侧三尖瓣。经左侧锁骨下静脉将起搏导线,电极通过高位的二尖瓣而非低位的三尖瓣置入解剖左室(功能右室),室间隔位接近于矢状面,如不了解瓣口发生的影像学变化,埋置导线电极不易找到理想位置,可能造成间隔损伤。同时功能右室及解剖左室内膜光滑,缺乏解剖右室丰富的肌小梁,不利于心室电极固定,术后易发生电极脱位,故选用心室主动固定电极导线。
右心房接收上下腔静脉血,经二尖瓣口进入解剖左室,二尖瓣位置较高,电极进入右心房后,易通过高位二尖瓣进入解剖左室,有时从影响学难点判断心房点解位置时,可连接起搏器根据腔内起搏图形来判断电极位置。此患者心房电极植入后很顺利到达常规“右心耳”位置,但连接起搏器后可见心室起搏图形,说明电极通过二尖瓣进入心室,重新放置心房电极,将电极位置提高1 cm,电极头端在右心耳位置,再次连接起搏器可见心房起搏图形,证实电极在心房。
该类患者临床罕见,且多合并完全性房室传导阻滞,植入永久性心脏起搏器是该类患者的ⅠA类适应症。由于该类患者心脏解剖学及影像学的异常,术前必须完全将心脏异常位置弄清楚,避免走弯路。将右室电极置于室间隔,随起搏时间的延长,可能出现心功能恶化、室性心律失常及心脏性猝死,必要时考虑植入心律转复除颤器[3]。

