儿童穿孔性阑尾炎的病原学分析及抗生素选用
李 涛,李巍松,王慧珍,刘 虎
(1.安徽医科大学第一附属医院小儿外科,合肥 230022;2.安徽医科大学第一附属医院普外科,合肥 230022)
急性阑尾炎居小儿外科急腹症之首位。据统计,急性阑尾炎可占外科急腹症患儿的70%左右。6~12岁的学龄儿童最常见,5岁以下明显减少,男孩发病率略高于女孩[1]。儿童阑尾炎的临床表现有别于成人,临床易误诊,穿孔率较高。除了手术外,抗生素的合理应用在患儿的康复过程中亦相当重要。本文回顾性分析了125例穿孔性阑尾炎患儿的临床资料,对其腹腔脓液的细菌培养和药敏试验结果进行分析总结,以期为穿孔性阑尾炎患儿的临床用药提供指导。
1 材料与方法
1.1 临床资料
收集2017年12月至2020年11月安徽医科大学第一附属医院进行手术并经病理及临床诊断为穿孔性阑尾炎的患儿125例,其中男性74例,女性51例,平均年龄(7.3±1.5)岁。所有患儿均行腹腔镜下阑尾切除术,术后收集腹腔脓液送普通细菌培养+药敏试验。所有患儿家属对本研究内容知情同意,并签署相关知情同意书,符合《世界医学大会赫尔辛基宣言》相关要求。
1.2 方法
所有患儿均行腹腔镜下阑尾切除术,具体操作[2]为:患儿全麻后,取平卧位,常规消毒铺巾;于脐部、左下腹及左腋前线平脐交点处分别放置10 mm、5 mm、5 mm穿刺器,探查腹腔并切除阑尾,吸引器吸取腹腔脓液,无菌注射器抽取2 mL后立即送至我院检验科培养。3 d后收集脓液细菌培养+药敏结果报告并进行分析。
1.3 统计学方法
选择GraphPad Prism 5进行数据分析和作图。计量资料以均数±标准差(±s)表示,同组治疗前后比较采用配对t检验;计数资料组间比较采用卡方检验。P≤0.05为差异有统计学意义。
2 结果
2.1 治疗情况
125例穿孔性阑尾炎患儿的平均住院天数为(8.5±1.6)d,均使用第三代头孢(我科常规使用头孢曲松联合甲硝唑抗感染治疗)。其中有49例术后治疗效果不佳,仍持续低热、腹痛,感染指标下降不明显,根据3 d后的药敏结果及时更换敏感抗生素:47例由头孢曲松更换为头孢哌酮/舒巴坦,2例更换为美罗培南。所有患儿经治疗后感染控制满意,并顺利出院。
2.2 穿孔性阑尾炎的病原菌构成
125例穿孔性阑尾炎患儿的腹腔脓液标本中,培养出病原菌的共有119例,其中大肠埃希菌105例,铜绿假单胞菌20例,肺炎克雷伯菌12例。单独培养出大肠埃希菌最多,占65.6%,无细菌生长占4.8%,见表1。
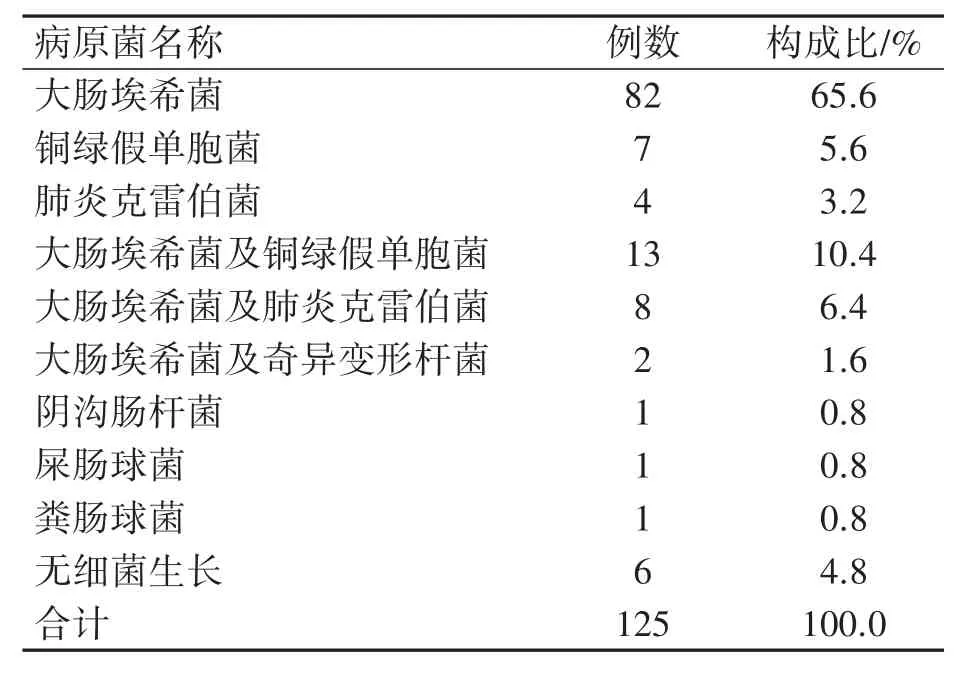
表1 穿孔性阑尾炎病原菌构成
2.3 穿孔性阑尾炎病原菌的药敏结果
大肠埃希菌、铜绿假单胞菌及肺炎克雷伯菌对头孢曲松、氨苄西林/舒巴坦敏感率较低,对头孢吡肟、亚胺培南、美罗培南、头孢哌酮/舒巴坦、哌拉西林/他唑巴坦的敏感率较高;超广谱β-内酰胺酶阳性49例,见表2。
2.4 抗生素调整情况
125例穿孔性阑尾炎患儿中,经验性抗生素治疗有效76例,占60.8%;49例患儿术后治疗效果不佳,需根据药敏结果调整抗生素。调整后治疗效果满意,C反应蛋白(CRP)和白细胞(WBC)水平均较调整前下降(P均<0.05),见表3。
表3 调整抗生素前后感染指标变化情况(±s)
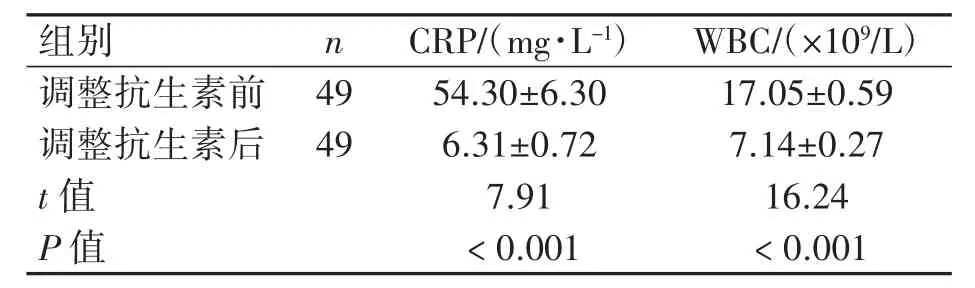
表3 调整抗生素前后感染指标变化情况(±s)
?
2.5 发病前使用过头孢类抗生素情况
发病前使用过头孢类抗生素者66例(52.8%),其中调整抗生素组患者的头孢类抗生素使用率高于未调整抗生素组(χ2=49.280,P<0.001),见表4。

表4 不同组别患儿发病前曾使用过头孢类抗生素情况
3 讨论
穿孔性阑尾炎是小儿急腹症中的重症,患儿由于表述不清,查体欠配合,加上阑尾特殊的解剖特点,导致病情进展快,发现时往往已经较重,甚至穿孔。腹腔镜下阑尾切除术已成为阑尾炎治疗首选方式,已有多项研究[3-6]证实其临床疗效优于开放手术。除了手术外,抗生素的合理应用在儿童穿孔性阑尾炎的治疗过程中亦起到重要作用[7]。
本文结果显示,大肠埃希菌、铜绿假单胞菌及肺炎克雷伯菌是儿童穿孔性阑尾炎病原菌中占前3位的细菌,与有关研究[8]结果一致。因儿童穿孔性阑尾炎厌氧菌感染率很高,所以目前常规均不做脓液厌氧菌培养[9]。本次研究有6例脓液细菌培养为阴性,可能与术前应用抗生素使细菌大量死亡或脓液中坏死成分多、细菌含量少或者培养不及时有关。
本研究纳入的125例患儿中,因头孢曲松对大肠埃希菌出现了耐药,有49例患儿术后治疗效果不佳。分析药敏试验结果可知,我科临床常用的头孢曲松耐药性高达46.7%。根据药敏试验的耐药机制来看,超广谱β-内酰胺酶阳性49例,占46.7%,可能由于院外不合理应用抗生素,导致超广谱β-内酰胺酶菌株的产生。根据药敏结果及时更换了敏感抗生素,所有患儿经治疗后感染控制满意,顺利出院。由此可见,在临床工作中阑尾术后常规抗生素治疗无效时,根据药敏试验结果需及时调整用药,可减少患儿的住院天数并避免腹腔残余感染的发生。
关于儿童穿孔性阑尾炎的抗生素选用标准,具体需根据各医院的细菌耐药实际情况选择,我科经验性地选用头孢哌酮/舒巴坦联合甲硝唑抗感染。抗感染效果不佳时,可根据腹腔脓液的细菌培养和药敏结果调整抗生素[10-11]。至于静脉使用抗生素的时间,建议患儿的临床症状消失、体温连续3 d正常且感染指标恢复正常时,即可停用抗生素。本研究纳入的125例穿孔性阑尾炎患儿,术后治疗效果满意,应用抗生素的时间最短(7 d),复查感染指标正常,出院后恢复良好。因此,建议连用7 d抗生素后,再根据患儿临床症状及感染指标决定是否停用抗生素[12]。
本文研究结果显示,发病前使用过头孢类抗生素的患儿有66例,调整抗生素组患者的头孢类抗生素使用率高于未调整抗生素组。对于穿孔性阑尾炎患儿,若发病前曾使用头孢类抗生素,则不宜再使用头孢曲松抗感染,可使用头孢哌酮/舒巴坦或美罗培南。
综上所述,大肠埃希菌、铜绿假单胞菌及肺炎克雷伯菌是儿童穿孔性阑尾炎感染的主要细菌,对头孢曲松敏感率较低,对头孢哌酮/舒巴坦敏感率高。在临床工作中,所有穿孔性阑尾炎患儿均需送检脓液细菌培养并进行药敏试验。并注意询问患儿是否使用过头孢类抗生素,术前可经验性应用头孢哌酮/舒巴坦抗感染,术后根据药敏结果合理调整抗生素。

