失效模式与效应分析对全麻患者苏醒期躁动及心理应激的影响
任丽娟,张 平,王伟伟
(南通市妇幼保健院 江苏南通226000)
苏醒期躁动(EA)指全麻患者在苏醒时,出现意识与行为分离的现象,常表现为哭闹、情绪激动、胡言乱语、定向力障碍、四肢无意识的躁动不安[1-2]。躁动会引起血压升高、心率加快、管道脱落、手术部位出血等不良事件发生[3]。目前,针对苏醒期躁动缺乏特异的治疗方案,手术室常规护理缺乏足够的前瞻性、主动性及针对性。失效模式与效应分析(FMEA)具有系统性和前瞻性,用于识别某个流程中可能失效的部分并分析失效的原因和结果,通过提出风险预警来消除或减少不良事件,达到事前预防的目的[4]。FMEA在降低风险方面具有可预见性、易用性和实用性,被广泛应用于临床。本研究将FMEA模式应用于全麻手术患者中,探讨其应用效果。现报告如下。
1 资料与方法
1.1 临床资料 选取2019年1月1日~12月31日在我院行气管插管全身麻醉下手术的患者随机分为观察组和对照组各50例。纳入标准:①患者按美国麻醉医师协会(ASA)分级为Ⅰ~Ⅱ级;②患者无手术禁忌证;③患者为择期手术;④患者心、肺等脏器功能正常。排除标准:①行局部麻醉或吸入麻醉患者;②对麻醉药物过敏患者;③急诊手术患者;④出现神经、精神疾病,无法沟通患者。对照组男32例、女18例,年龄18~70(52.14±7.36)岁;麻醉ASA分级:Ⅰ级30例,Ⅱ级20例。观察组男30例、女20例,年龄16~72(52.96±7.42)岁。麻醉ASA分级:Ⅰ级28例,Ⅱ级22例。两组一般资料比较差异无统计学意义(P>0.05)。本研究经医院伦理委员会审批通过。
1.2 方法
1.2.1 对照组 实施以术前访视、核对患者手术部位及手术方式等措施的手术室常规护理干预。向患者讲解手术流程及相关注意事项;术后进入麻醉苏醒室内,取去枕平卧位,密切巡视,动态监测其血压、心率、血气等指标。
1.2.2 观察组 在手术室常规护理基础上实施FMEA模式干预。①成立FEMA风暴小组:由麻醉科及外科主任医师各1名、手术室主管护师2名组成,FEMA风暴小组成员均有≥3年的麻醉或复苏等相关工作经验。②FEMA风暴小组成员均能熟练应用FMEA工具,分析全麻患者恢复过程中可能发生的并发症,进行风险评估,提出解决方案。③通过头脑风暴会议列出手术室潜在的失效模式。采用FMEA中的相关风险计算进行失效模式(RPN)数值的计算,通过考虑发生(O),严重性(S)和检测(D)的风险因素,对公认的失效模式进行关键分析。O是发生故障的可能性,S是发生失效的严重程度,D是未检测到故障的可能性。RPN[5]是三者的乘积,RPN值越高,失效模式的风险越大。④根据RPN的降序排列,确定失效模式的优先级,以便将有限的资源分配给高风险环节。小组成员针对高风险环节实施相应整改措施。
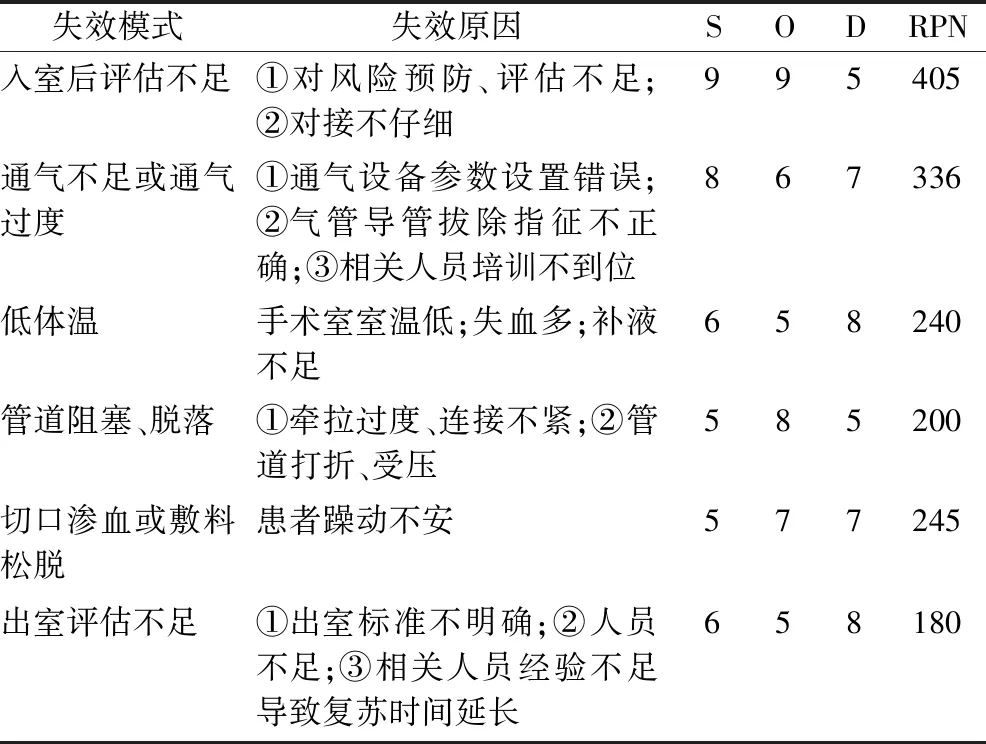
表1 全身麻醉患者苏醒期失效模式与效应分析
1.3 观察指标 ①比较两组全麻苏醒期躁动发生率:全身麻醉苏醒期躁动发生率分级为0~3级,分级越高表示躁动发生率越高;其中3级需进行药物干预。②比较两组意识恢复时间及苏醒分数≥4分时间,按麻醉苏醒躁动程度Steward 评分标准[6]。根据患者全麻术后清醒程度、能否自主呼吸及肢体活动3个方面进行评估。③比较两组负性心理:采用焦虑自评量表(SAS)和抑郁自评量表(SDS),量表均包括20个评分项目,每项0~4分,总得分乘以1.25取整数部分,SDS评分>53分为抑郁,SAS评分>50分为焦虑,分数越高表明患者抑郁和焦虑程度越重。
2 结果
2.1 两组全身麻醉苏醒期躁动发生情况比较 见表2。

表2 两组全身麻醉苏醒期躁动发生情况比较(例)
2.2 两组意识恢复时间及苏醒分数≥4分时间比较 见表3。

表3 两组意识恢复时间及苏醒分数≥4分时间比较
2.3 两组干预前后SAS、SDS评分比较 见表4。
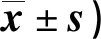
表4 两组干预前后SAS、SDS评分比较(分,
3 讨论
躁动在儿童和老年人术后全麻恢复期较常见,多发生在拔管后15 min[2]。躁动虽然有一定的时间自限性,但仍可导致管道脱落、心律失常、切口裂开、误吸和出血等事件发生,甚至导致意外伤害等严重后果[7]。对全麻术后躁动患者的护理,临床提出了较多改进措施,并取得了一定疗效。风险评估是一种定量和定性地衡量潜在事件对个人、材料、医疗器械、环境的风险和潜在后果的逻辑方法,可调查现有控制方法的有效性和效率。风险评估还可在决定降低风险、改进现有控制系统和规划应对措施时提供有价值的信息。 FMEA是最常见的风险评估方法之一,首次应用于工业领域。随着系统性医疗差错处理方法的出现和前瞻性方法的引入,该方法后来被应用于治疗和健康领域。其通过定义、识别、评估、预防、控制系统或过程中可能出现的错误模式和影响来阻止错误或事件的发生。本研究采用FMEA控制全麻术后患者躁动,取得了较为满意的疗效。因FMEA可识别流程中潜在风险,将风险量化并分析原因,使小组成员为实施补救措施设置优先级并制订降低风险计划,提高了医疗的安全性和可靠性[8]。FMEA能主动协助减少医疗错误,提高医疗质量。
本研究结果显示,观察组全麻恢复期躁动发生率低于对照组(P<0.05)。FMEA模式下,风暴小组各成员加强对高风险环节的重视,对患者进行前瞻性护理干预,并根据患者术后疼痛部位、程度,遵医嘱使用镇痛药物,合理开展疼痛干预,减少因疼痛而诱发的躁动[9]。找出失效模式或潜在风险的关键环节,采取针对性措施,降低出入室评估不足、低体温、切口渗血、切口敷料松脱、管道堵塞脱落等并发症发生率,确保患者复苏的有效性及安全性,降低流程风险,减少不良事件的发生。全麻术后患者疼痛、麻醉肌松剂残留、各种管道的刺激,都会导致患者产生强烈的负性情绪和应激反应[10-11]。常规护理联合FMEA模式,通过麻醉苏醒期相关知识培训,手术室相关人员熟练掌握监护仪器的操作,提高了护理人员对护理安全的认知,加强对患者体温的监控及多模式镇痛措施,减少术中辅助用药并规范对各种管道的护理,可保障患者全麻期间血流动力学稳定,缓解患者焦虑、抑郁等负性情绪。本研究结果显示,观察组意识恢复时间和苏醒分数≥4分时间均短于对照组(P<0.01);干预后观察组SAS、SDS评分均低于对照组(P<0.01)。
综上所述,FMEA可有效降低全麻患者苏醒期躁动发生率,稳定麻醉复苏相关指标,减轻患者的心理应激反应,值得临床推广。

