基于循证理念的预警性护理在肺叶切除术患者术后麻醉恢复中的应用
杨 洁,刘 晶,李艳梅
(中山市人民医院 广东中山528400)
肺叶切除术的手术难度大,无论是传统手术还是微创手术都对患者机体造成较大创伤,术后麻醉恢复时并发症及不良事件发生率高,不利于患者术后恢复及预后,因此麻醉恢复过程的护理尤为重要[1]。基于循证理念的预警性护理是指一系列基于循证医学、在麻醉恢复过程中有一定预警性的有效医疗护理措施,通过减少麻醉恢复室中的并发症以及因护理引起的不良反应,从而达到加速术后患者麻醉恢复以及身体康复的目的[2]。本研究对45例肺叶切除术患者术后麻醉恢复中实施基于循证理念的预警性护理,为临床护理提供参考。现报告如下。
1 资料与方法
1.1 临床资料 选取2018年1月1日~2019年9月30日我院90例全身麻醉行肺叶切除术患者作为研究对象。纳入标准:①术前未接受放疗或化疗,手术方法采用双腔孔微创胸腔镜者;②单侧单肺叶切除者;③无麻醉禁忌证,美国麻醉医师学会[3](ASA)分级为Ⅰ、Ⅱ级;④符合外科手术指征,无其他重要器官严重疾病或恶性肿瘤者。排除标准:①多叶肺叶切除者;②肺部良性病变;③合并呼吸、循环系统及自身免疫性疾病者;④有严重术后并发症、视听障碍者。按照随机数字表法将患者分为观察组和对照组各45例。对照组男28例、女17例,年龄41~75(56.84±7.51)岁;合并高血压13例,合并冠心病8例,合并糖尿病10例;切除部位:右肺上叶11例,右肺中叶4例,右肺下叶13例,左肺上叶9例,左肺下叶8例。观察组男30例、女15例,年龄42~74(57.93±7.32)岁;合并高血压14例,合并冠心病7例,合并糖尿病9例;切除部位:右肺上叶12例,右肺中叶3例,右肺下叶15例,左肺上叶8例,左肺下叶7例。两组患者基线资料比较差异无统计学意义(P>0.05)。本研究符合《赫尔辛基宣言》相关伦理原则。
1.2 方法
1.2.1 对照组 采用常规麻醉复苏护理干预。患者取平卧位,头偏向一侧,升起床边护栏并固定上肢,以避免插管意外脱落;根据患者情况给予呼吸机或氧气辅助治疗,监测其麻醉恢复过程中各项生命体征;患者清醒后及时与其沟通交流,给予心理干预,以缓解其紧张情绪。
1.2.2 观察组 在对照组基础上实施基于循证理念的预警性护理。护理人员进行基于循证理念的预警性护理培训,邀请院内及院外知名手术医生和护理专家举办基于循证理念的预警性护理专题讲座,给予相关理论支持;培训后进行统一考核直到达到考核标准[4]。安排护理人员统一学习循证方法,了解麻醉恢复室相关并发症并作为循证方向,制订合理的预警性护理操作章程。肺叶切除手术患者复苏过程中,需注意控制液体的输入量,及时取出双腔支气管导管,预防术后出血,保持正常体温,给予患者疼痛护理及心理护理。①生理护理。a.控制液体输入量:液体输入量过多有可能加重心肺负荷,造成心肺功能衰竭,因此应在满足临床疗效的前提下尽量减少液体输入量,速度为20~40滴/min。b.及时取出双腔支气管导管:患者恢复意识后会有吞咽反应,双腔支气管导管会导致患者不适和疼痛,且患者在可以自主呼吸的情况下不需要导管辅助,因此在患者意识清醒且血氧饱和度在脱机后仍能保持98%以上时应吸除导管内和口鼻分泌物,及时拔除导管,更换吸痰管并以5 L/min流量给氧。c.术后出血:患者可能因肋间血管损伤、胸腔粘连、肺创面导致出血,因此在术后需要密切观察引流液的量及颜色,必要时采用挤压胸管防止血凝块堵塞引流管,若引流液异常应及时通知主治医生,并给予积极处理。②药物护理。a.保持正常体温:在麻醉恢复过程中患者易发生寒战,因此应该通过液体加温输注或提高恢复室温度的方式维持患者体温,如果仍有寒战发生,应在医生指导下使用曲马多缓解。b.术后疼痛:疼痛是外科术后常见并发症,护理人员需要通过麻醉记录单评估术中镇痛是否充足,患者清醒后耐心倾听其主诉,疼痛评分2~3分可通过与患者交谈、看电视、听音乐等方式缓解,若评分≥4分应遵医嘱给予镇痛药物或镇痛泵缓解疼痛。③心理干预。由于患者麻醉苏醒后处于陌生环境,且会因为手术导致紧张情绪,因此护理人员在患者清醒后及时沟通交流,减轻其心理负担并树立信心。向患者讲解手术及护理过程,提高其治疗依从性。两组均在满足Aldrete麻醉恢复评分标准[5]后转出恢复室。
1.3 观察指标 ①比较两组术后麻醉恢复情况。以Detex-Ohmeda Aestiva/5麻醉多功能监测仪记录患者生命体征,包括停止麻醉后自主呼吸时间、意识恢复时间[6]、气管拔管时间、苏醒延迟情况(麻醉后2 h意识未恢复)。②比较两组麻醉恢复室并发症发生情况,包括肺部感染、低氧血症、低体温、寒战。③比较两组躁动、疼痛情况。记录患者发生躁动及疼痛的分级情况。躁动等级评分标准:患者术后拔除气管导管30 min内,处于安静状态且能够配合护理工作为0级;未受到外界刺激的情况下处于安静状态,出现刺激时发生躁动但可在安慰下缓解为1级;出现躁动并反抗护理人员的护理工作为2级;出现躁动并剧烈挣扎需实施床旁看护为3级[7]。疼痛等级评分标准:在术中采用镇痛的情况下,患者术后几乎没有疼痛感为0级;患者术后疼痛感轻微存在,但不影响正常睡眠为1级;患者术后疼痛感导致身体不适且影响正常睡眠为2级;患者术后疼痛感剧烈且严重影响睡眠及日常生活为3级[8]。④比较两组护理不良事件发生情况,包括隐患事件、未造成后果事件、不良事件、警告事件。⑤比较两组护理满意度。采用自制护理满意度评价表,满意度评分标准[9]:总评分≥90分为十分满意,≥80分且<90分为满意,≥70分且<80分为一般,<70分为不满意。护理满意度=十分满意+满意。
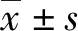
2 结果
2.1 两组术后麻醉恢复情况比较 见表1。
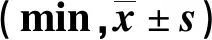
表1 两组术后麻醉恢复情况比较
2.2 两组麻醉恢复室并发症发生情况比较 见表2。

表 2 两组麻醉恢复室并发症发生情况比较[例(%)]
2.3 两组躁动、疼痛情况比较 见表3。
2.4 两组护理不良事件发生情况比较 见表4。

表4 两组护理不良事件发生情况比较[例(%)]
2.5 两组护理满意度比较 见表5。

表5 两组护理满意度比较[例(%)]
3 讨论
随着外科手术技术快速发展,各种危重型手术数量也逐渐增加,对麻醉恢复护理的需求更高。手术结束后,麻醉作用并未消失,患者的主要功能未恢复,机体功能及状态仍不稳定。据报道,麻醉恢复早期为病情恶化的高危时期[10]。因此,护理人员需要密切关注患者的麻醉恢复状况,监测患者生命体征,对可能发生的并发症及意外情况做出预测并制订解决方案。麻醉恢复室是预防和解决患者并发症、保证患者生命安全的中转平台,护理人员需具备综合处理能力,较强、工作效率等,加强这期间的护理及观察可以有效减少与麻醉及手术相关的并发症,从而有效降低病死率[11-12]。基于循证理念的预警性护理可以在循证医学基础上合理预测并判断并发症的发生,从而提前制订紧急情况应对方案,减少患者麻醉复苏过程中的应激反应及并发症,是手术治疗过程中不可缺少的一部分。
本研究结果显示,采用基于循证理念的预警性护理患者的苏醒延迟时间、自主呼吸时间、意识恢复时间及气管拔管情况均优于常规护理患者(P<0.05)。其原因是循证护理在患者生命体征正常且失血量恢复的情况下,控制患者在麻醉恢复室的液体输入量,尽可能降低心肺功能负荷,有效促进患者恢复[13]。采用基于循证理念的预警性护理的患者术后发生肺部感染、低氧血症、低体温的情况少于采用常规护理患者(P<0.05),是因为预警性护理的关键步骤是及时拔除双腔支气管导管或将双腔管更换为单腔管,这样不仅可以有效降低肺部感染发生率,从而避免因肺部感染造成死亡,还可以预防支气管导管引起的血氧饱和度下降和呼吸衰竭。患者术中由于环境、输液、麻醉等多种因素容易引发寒战,因此在患者复苏时根据其血气分析结果和体重设置好呼吸机参数[14],保持室温和患者正常体温可以预防因体温过低而引起寒战,从而有效避免并发症发生,还能避免因体温过低影响机体代谢和患者康复。患者行开胸肺叶切除手术后由于其切口创面大而引发剧烈疼痛,直接影响患者的呼吸状态及功能;采用基于循证理念的预警性护理在患者苏醒后等级为3级的疼痛发生率低于常规护理(P<0.05),说明预警性护理的提前用药可有效减轻患者苏醒后的疼痛程度,进而改善呼吸功能,加快其恢复速度。研究结果显示,等级为0级的躁动发生率高于常规护理(P<0.05),其原因是患者在麻醉苏醒时会因为处于陌生环境而产生紧张、焦虑情绪,而基于循证的预警性心理护理会根据患者情况(年龄、受教育程度等)采用通俗易懂的方式讲解手术及护理,提高护患沟通效率[15],从而降低躁动发生率及其强烈程度,减少护理不良事件。因此采用基于循证理念的预警性护理的患者护理满意度高于常规护理患者(P<0.05)。
综上所述,基于循证理念的预警性护理在患者进入麻醉恢复室后,护理人员准确评估其情况,进而采取最适合的护理方案,能有效预警并发症的发生,提前制订护理方案,减少麻醉恢复过程中并发症和护理不良事件的发生,有效降低患者躁动及疼痛程度,深刻体现了循证理念的内涵,提高了护理质量和患者满意度。

