Vit D辅助牙周基础治疗2型糖尿病伴慢性牙周炎患者的效果评价
王婧姣,黄勇翔,朱书杭,张成磊
慢性牙周炎(CP)和糖尿病(DM)是影响人类健康的常见慢性疾病。CP是以局部因素作用为主的牙周支持组织慢性炎症,是导致成人失牙的主要原因[1]。在DM患者中,CP具有85%~95%的患病率,被认为是DM的六大并发症之一[2]。DM与CP互为高危因素,二者的双向关系一直是人们关注的热点。研究已证实高血糖状态会影响机体的免疫反应,加剧炎症过程,DM患者CP患病率较高,控制DM患者的血糖水平可以降低CP的炎症反应;同时,CP会影响DM患者的血糖控制,与胰岛素抵抗、DM并发症的发生发展相关[3-5]。糖化血红蛋白(HbA1C)是反映血糖控制情况和疾病严重程度的公认指标[6],C反应蛋白(CRP)也被认为是DM和血管并发症的独立危险因素。近年来,维生素D(Vit D)以其调节免疫反应、增强牙周防御、缓解CP炎症的特点受到广泛的关注和研究[7-8],但并未被纳入CP治疗的辅助方法中[9]。本研究检测2型糖尿病伴慢性牙周炎(DMCP)患者的25 羟基维生素 D[25(OH)D]水平,并以此作为分组依据,采用牙周基础治疗并辅以补充25(OH)D,探讨此方法对DMCP患者的牙周炎症控制、HbA1C以及超敏C反应蛋白(hs-CRP)水平的影响,为临床治疗方法的改进提供依据。
1 资料与方法
1.1 一般资料:选取 2020年1月至12月于宁夏医科大学总医院口腔医院就诊的DMCP患者60例。T2DM符合1999年WHO糖尿病诊断标准,病程在1年以上,病情稳定。慢性牙周炎诊断参考2018年牙周病和植体周病新分类,诊断为Ⅱ~Ⅳ期牙周炎,口内余留牙20颗以上,近半年未经过系统牙周治疗。排除标准:检查前 1 个月内连续服用抗生素;半年内有牙周治疗史或内外科手术史;妊娠或哺乳期妇女;一般状况较差,难以接受牙周检查与治疗者;患有其他系统性疾病,如心血管疾病、肾病综合征、恶性肿瘤等;不能按期复诊者。所有研究对象均签署知情同意书。
1.2 研究方法:所有患者空腹8~10 h的次日晨采集外周血标本,由我院医学检验科统一检测25(OH)D、HbA1C、hs-CRP水平。所有患者根据25-(OH)D水平的高低,分为正常组(≥30 ng/mL)和缺乏组(<30 ng/mL)。对所有患者进行牙周检查,记录牙周指标。正常组予以牙周基础治疗,包括口腔卫生宣传教育、全口龈上洁治、龈下刮治、根面平整术。缺乏组再随机分为2组,分别予以基础治疗(方案A)、基础治疗+注射Vit D(方案B),Vit D注射每次7.5mg(30万U),每2周注射1次,共注射4次。于基线、2个月、4个月连续进行全口牙周检查,并空腹采集静脉血,监测25(OH)D、HbA1C、hs-CRP水平。
1.3 观察指标:牙周指标[10],所有牙周指标检查由同一名牙周专科医师完成。使用佛罗里达探针检查系统,探测舌侧和颊侧的近中、中央、远中共计6个位点的探诊深度(PD)和临床附着丧失(CAL),并记录颊、舌两侧的菌斑指数(PLI)及龈沟出血指数(SBI),标准如下。①PLI:0,龈缘区无菌斑;1,探针尖轻划龈缘区可刮出薄菌斑;2,龈缘区或邻近牙面可见中等量菌斑;3,龈缘区或邻近牙面可见大量软垢。②龈沟出血指数(SBI):0,外观健康,轻探后不出血;1,轻度炎症,轻探后不出血;2,颜色改变,探诊后点状出血;3,颜色改变和轻度水肿,探诊后出血,血溢在龈沟内;4,颜色改变和明显肿胀,探诊后出血,血溢出龈沟;5,明显肿胀,有时有溃疡,探诊后出血或自动出血。血清指标:采用西门子ADVIA2400全自动生化分析仪检测血清hs-CRP,参考值为0.00~6.00 mg/L;采用美国伯乐Bio-Rad D10全自动糖化血红蛋白分析仪检测HbA1C,参考值为4.5%~6.3%;采用新产业MAGLUMI 4000全自动分析仪检测25-(OH)D,参考值为30.00~100.00 ng/mL。

2 结果
2.1 治疗前后各组25(OH)D水平比较:首先是同一时间的不同组别之间的横向比较,见图1(封二)。各组的基线水平分别为正常组(34.11±1.98)ng/mL、方案A组(17.46±5.30)ng/mL和方案B组(16.39±4.87)ng/mL,正常组与其他2组间差异有统计学意义(P<0.05)。治疗后2个月,方案B组25(OH)D水平为(36.84±3.15)ng/mL,上升幅度高达124.78%,远超其他2组(1.91%和6.47%);同时,与方案A相比,正常组和方案B组差异均有统计学意义(P<0.05)。治疗后4个月,方案B组水平达到(43.98±10.23)ng/mL,各组间的差异有统计学意义(P<0.05)。同一组中治疗前后不同时间的纵向比较结果,见图2(封二)。正常组中,基线水平与4个月相比差异有统计学意义(P<0.05);方案A组25(OH)D水平小幅度升高,4个月与其他2个时间点相比差异有统计学意义(P<0.05);方案B组治疗后,25(OH)D水平明显升高,各个时间点间的差异均有统计学意义(P<0.05)。
2.2 治疗前后各组血清指标比较:治疗前后各组结果见表1。治疗前正常组HbA1C为(7.64±0.80)%、hs-CRP为(8.43±2.96)mg/L,略低于其他2组,彼此间无明显差异(P>0.05)。治疗后,各组HbA1C、hs-CRP水平均不同程度的下降,其中方案B 的4个月HbA1C下降至(6.72±0.71)%、hs-CRP下降至(3.34±1.98)mg/L,下降幅度最大(14.1%和64.3%)。各组统计结果显示,HbA1C仅在方案B组中表现出差异有统计学意义(P<0.05),hs-CRP则在各组内差异均有统计学意义(P<0.05)。另外,同一时间不同组别间的横向比较中,治疗后4个月时方案A组与方案B组相比,HbA1C差异有统计学意义(P<0.05)、hs-CRP差异有统计学意义(P<0.05)。
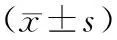
表1 治疗前后各组HbA1C、hs-CRP水平比较
2.3 治疗前后各组牙周指标比较:治疗前后各组结果见表2。治疗前各组PD、 CAL、PLI和SBI之间比较,差异无统计学意义(P>0.05)。治疗后,各组指标均有不同程度的下降,其中方案B组下降幅度最大,SBI达到69.3%;正常组次之,方案A组下降幅度最小。治疗前后各组内比较差异有统计学意义(P<0.05)。同一时间不同组别间的横向比较中,2个月时方案A组与正常组、方案B组比较,PD水平比较差异有统计学意义(P<0.05);4个月时方案A组与方案B组比较,PD差异有统计学意义(P<0.05)。另外,正常组PLI评分与方案A组相比,2个月和4个月的数据差异均有统计学意义(P<0.05)。
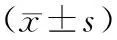
表2 治疗前后各组牙同病指标比较

组别nPD(mm)CAL(mm)PLI(分)SBI(分)方案A20 基线5.59±0.785.18±0.842.30±0.663.65±0.81 2个月3.86±0.723.55±0.941.45±0.601.95±0.83 4个月3.47±0.513.41±1.021.15±0.591.25±0.44 F值60.7822.0918.6759.40 P值<0.05<0.05<0.05<0.05方案B20 基线5.61±0.855.22±0.922.25±0.553.75±0.72 2个月3.16±0.823.25±0.841.15±0.491.90±0.72 4个月2.86±0.622.84±1.170.85±0.371.15±0.49 F值76.7433.2547.9884.15 P值<0.05<0.05<0.05<0.05
3 讨论
作为临床常见的慢性疾病,DM和CP呈双向关系。DM被认为是CP的主要危险因素,与非糖尿病(NDM)相比,CP的患病率几乎增加了2倍[11],并且与T2DM相关的CP多数较为严重。一项流行病学研究表明,DM控制不佳的患者牙周组织损伤更严重,附着丧失和牙齿脱落也更多[12]。同时,CP也会导致血糖控制不足,并使糖尿病病情恶化[13]。
Vit D是人体必需的类固醇激素,参与机体骨代谢过程。近年来的研究发现,Vit D还可以调节机体的免疫应答,与炎症反应、代谢性疾病密切相关。在DM的发生发展过程中,Vit D可以缓解DM导致的全身炎症状态,减轻胰岛素抵抗,减少胰岛β细胞的负荷,调节糖耐量[14]。在DM患者中,Vit D缺乏的发生率高达90%以上[15]。这一发现也反映在本研究的病例收集过程中,Vit D水平正常的DMCP患者为数不多,并且水平仅稍高于临界值。
本研究结果显示,治疗前后正常组和方案A组的25(OH)D水平有小幅度的升高(P<0.05),提示牙周炎症状态的改善可能会影响25(OH)D水平,之后会针对这点发现设计独立的实验加以验证。分析其原因,可能由于牙周炎症的改善、良好的口腔环境的建立,间接对机体25(OH)D的吸收产生影响,也可能是因为治疗后牙周局部和全身炎症因子水平的降低,使得血糖水平得到控制,进而升高了25(OH)D水平。这一方面目前未见研究报道,包括其中关键信号分子和通路的研究也较少[16],还需要进一步深入的探讨。
牙周基础治疗辅以外源性补充Vit D可显著降低HbA1C、hs-CRP水平和牙周指标水平。在本研究中,方案B组中4个月的HbA1C、hs-CRP水平下降程度最大,与同时间方案A组的差异明显(P<0.05)。近期的一些研究也得出相似的牙周基础治疗可以降低HbA1C、hs-CRP水平的结论[17],但在基础治疗的同时补充Vit D,治疗效果更好,这一结果也反映在对牙周指标的分析上。牙周基础治疗对降低PD、 CAL、PLI和SBI指标的效果明确[18]。本研究中的各组数值均有显著的下降,治疗前后的结果相比较差异有统计学意义(P<0.05),外源性补充Vit D的方案B组治疗效果更加明确。目前以外源性补充Vit D作为DMCP患者辅助治疗方法的研究,国内外未见报道,鉴于DMCP患者普遍存在Vit D 缺乏或不足[19],可考虑将外源性补充Vit D作为DMCP患者的辅助治疗方法,达到更好的治疗效果。同时,与方案A组相比,正常组有着较低的基线值和稍大的下降幅度,这可能是因为正常的Vit D水平有助于维持相对较好的血糖状态,并且对于治疗措施有着较好的反应,还需要进一步的临床和基础机制研究来明确这一观点。
综上所述,对于DMCP患者,牙周基础治疗辅以外源性补充 Vit D 可以缓解机体炎症状态,治疗效果更好。外源性补充 Vit D简单易行,易被患者接受,短期效果明确,可考虑作为DMCP患者的辅助治疗方法。本研究观察时间较短,且样本量有限,接下来将针对弥补这两方面的缺憾,完善本研究的结论。

