经阴道四维宫腔输卵管超声造影联合宫腔水造影对不孕症的诊断价值
朱爱萍,邓学东,陈琰
(1.南京医科大学附属苏州医院·苏州市立医院超声中心,江苏 苏州 215002;泰州市中医院,2.超声科;3.妇科,江苏 泰州 225300)
夫妻双方在未采取避孕措施且规律性生活>12个月仍未受孕称为不孕症,其中男女双方原因各占一半[1]。既往研究[2]显示,我国已婚育龄女性不孕症患病率为7%~10%,且呈逐年增高态势,是导致国家生育率降低的重要原因之一。在排卵到受精卵着床任何一个环节异常均可导致女性不孕,其中输卵管不畅、子宫病变、宫腔粘连是主要致病原因,而精准全面的诊断手段可为临床治疗提供客观依据。目前,腹腔镜检查(laparoscopic surgery,LPS)和宫腔镜检查(hysteroscopy,HS)是临床诊断输卵管通畅性、子宫病变的金标准,但属于有创操作,存在一定风险,临床应用受限;其他诊断方法包括子宫输卵管X线造影、常规经阴道超声等存在一定的漏诊和误诊[3]。因此,探寻全面、准确、无创的不孕症诊断方法具有重要意义。经阴道四维子宫输卵管超声造影(transvaginal hysterosalpingo-contrast sonography,TVS 4D-HyCoSy)是最新的超声造影技术,不仅能显示双侧输卵管立体图像,还能动态查看造影剂在子宫-输卵管-盆腔内的流向,对输卵管通畅性的诊断率较高,但鉴别子宫病变的价值不高[4]。宫腔水造影(salineinfusionsonography,SIS)是临床鉴别子宫病变的有效手段,具有安全、无创、操作简便的优点。对于盆腔粘连,阴道超声即有明显征象,且灵敏度、特异度均较高[5]。本研究旨在探讨TVS 4D-HyCoSy联合SIS鉴别不孕症患者输卵管通畅性、子宫病变的临床价值。
1 资料与方法
1.1 一般资料
选择2018年9月至2021年6月泰州市中医院收治的60例不孕症患者为研究对象,所有患者均行TVS 4D-HyCoSy和SIS检查,且经腹腔镜及宫腔镜最终确诊。患者年龄22~50岁,平均(32.15±7.28)岁;体质量指数(BMI)15~32kg/m2,平均(22.69±5.48)kg/m2;不孕时间1~6年,平均(1.81±0.43)年;不孕类型:原发性26例,继发性34例;子宫位置:前位28例,中位7例,后位25例。纳入标准:(1)符合不孕症临床诊断标准;(2)年龄≥20岁;(3)月经干净3~7 d行造影检查(前3 d内未发生性生活);(4)知情同意。排除标准:(1)伴有急性生殖系统炎症者;(2)伴有严重器质性疾病者;(3)对造影剂不耐受者; (4) 表达障碍或精神疾病者。本研究获得相关医学伦理审核。
1.2 方法
1.2.1 TVS 4D-HyCoSy检查 嘱托患者检查前排空膀胱,入室后采取截石位于检查床。常规消毒铺巾,肌下注射0.5 mg阿托品,在窥阴器的辅助下置入一次性宫腔通液造影管,注入生理盐水堵塞宫颈内口;先使用彩色多普勒超声诊断仪(GEVoluson E10、E8)进行常规二维扫查,观察子宫及其附件病变情况;然后进行三维预扫描,扫查范围应包含左右侧宫角和卵巢;启动4D功能模式,同时经宫腔通液造影管注入造影剂-声诺维混悬液,观察并记录造影剂在输卵管内的充盈及显影情况、返流情况,4D检查结束后快速切换至2D模式,记录造影剂在双侧卵巢周围的包饶情况。
1.2.2 SIS检查 在TVS 4D-HyCoSy检查结束后进行,首先缩小水球囊,然后经导管注入生理盐水直到造影剂强回声信号完全消失,宫腔信号呈无回声,采用2D及3D模式全面扫查宫腔,观察有无粘连、占位并记录病变形态、大小、位置、血供及回声情况等。此后,边撤管边注入生理盐水,充盈宫腔,重点查看宫腔下段、宫颈管病变情况。
1.3 观察指标
(1)临床确诊情况:以LPS及HS为金标准。(2)输卵管通畅性:以LPS为金标准。通畅为通过宫腔注入10~20 mL亚甲蓝,注入过程中无阻力且无返流发生,经腹腔镜可观察到大部分亚甲蓝从伞端不断出;通而不畅为在注入亚甲蓝过程中有少许阻力,或阻力刚开始很大逐渐变小;阻塞为一开始注入亚甲蓝即出现很大阻力,注入10 mL后出现返流,经腹腔镜可看到宫壁、宫角染成蓝色,输卵管无膨胀,伞端无亚甲蓝益处。超声造影评估输卵管通畅性的标准:通畅为造影剂强回声由宫角急速涌向输卵管,且全部显影,走向柔滑自然,管径大小均匀,伞端可见造影剂呈斑片状或放射状流入盆腔,卵巢环状包饶,盆腔有大量造影剂,且推注过程中未发生阻碍、返流,患者无任何不适症状;通而不畅为造影剂强回声由宫角慢慢涌向输卵管,但输卵管走向扭曲,局部管径变窄,造影剂显影速度明显减慢,伞端仅有少许造影剂流入盆腔,在推注过程中有阻力,偶有返流发生,患者伴或不伴有腹痛;阻塞为在一开始推注造影剂时即出现很大阻力,而且宫腔膨出,靠近子宫角处的输卵管未发生显影或仅有部分显影,伞端未见造影剂溢出为近端阻塞;刚开始推注造影剂时无阻力或阻力很小,之后阻力增大,停止推注有液体返流,宫腔膨出,输卵管近端可见部分显影,远端膨大变粗,伞端未见造影剂溢出,盆腔内无造影剂,患者有明显腹痛或恶心呕吐为远端阻塞。(3)子宫病变情况:以HS及病理检验结果为金标准,包括子宫内膜息肉、黏膜下子宫肌瘤、弓形子宫、宫腔粘连、子宫肌腺症等。超声造影判定宫腔病变标准:TVS 4D-HyCoSy提示宫腔内膜表面不平滑,有凹陷或隆起,宫腔内造影剂充盈缺损;SIS显示宫腔内有隆起,如果信号呈稍高回声为子宫内膜息肉,如信号呈低回声,界限清晰为子宫肌瘤。TVS 4D-HyCoSy提示宫腔形态异常,宫腔内造影剂充盈缺损且不规则;SIS发现宫腔变小,呈稍高回声信号且漂浮,两侧与宫壁相连,提示为宫腔粘连。(4)不良反应发生情况:患者超声造影检查期间出现的不适症状,包括药物和非药物不良反应。
1.4 统计学分析
采用SPSS 22.0软件对数据进行分析与处理。计数资料以[n(%)]表示,采用χ2检验或Fisher精确概率法。P<0.05为差异有统计学意义。
2 结果
2.1 临床确诊结果
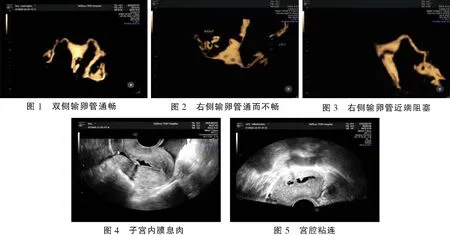
LPS结果显示,60例患者(包括单角子宫1例,单侧输卵管切除2例)共计117条输卵管,其中有35条通畅、75条通而不畅、7阻塞;HS结果显示,内膜息肉3例、子宫肌瘤5例、子宫肌腺症1例、弓形子宫1例、宫腔粘连2例。见图1-图5。
2.2 不同检查方法诊断输卵管通畅性比较
TVS 4D-HyCoSy诊断显示,输卵管通畅43条,通而不畅69条,阻塞5条。TVS 4D-HyCoSy联合SIS诊断显示,输卵管通畅34条,通而不畅75条,阻塞8条。TVS 4D-HyCoSy联合SIS诊断输卵管通畅性的特异度、准确度、阳性预测值高于TVS 4D-HyCoSy(P<0.05)。见表1、表2。
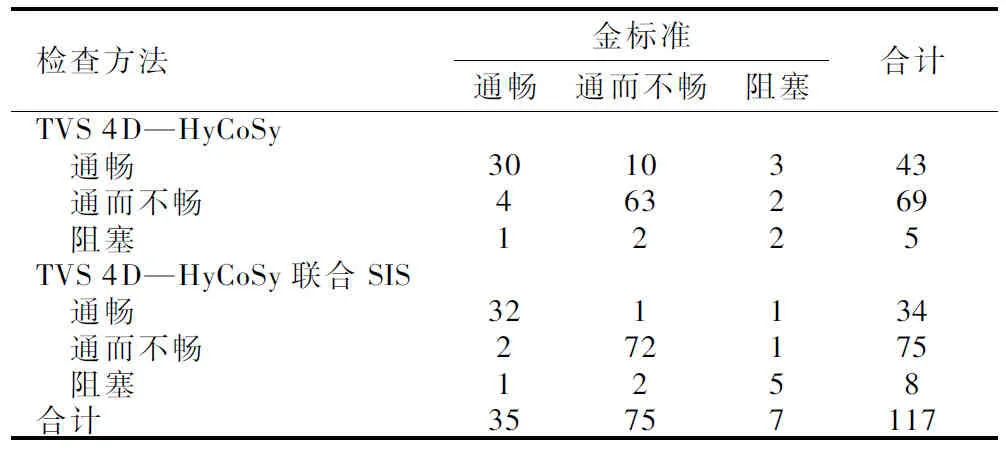
表1 不同检查方法诊断输卵管通畅性的结果与金标准对比(条)
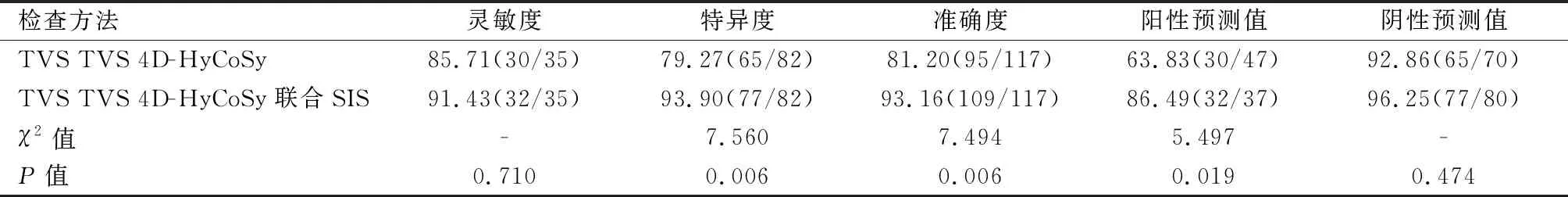
表2 不同检查方法诊断输卵管通畅性的效能比较[n(%)]
2.3 不同检查方法诊断子宫病变比较
TVS 4D-HyCoSy诊断显示,有17例发生子宫病变,43例未发生子宫病变;TVS 4D-HyCoSy联合SIS诊断显示,有13例出现子宫病变,47例未出现子宫病变。TVS 4D-HyCoSy联合SIS诊断子宫病变的特异度、准确度高于TVS 4D-HyCoSy(P<0.05)。见表3、表4。
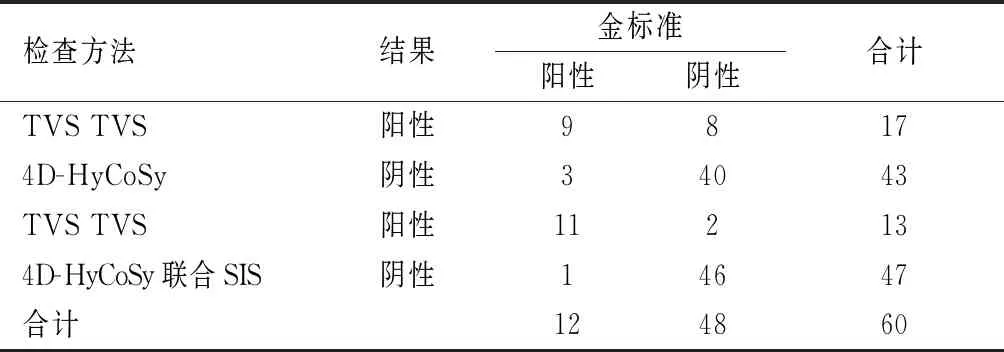
表3 不同检查方法诊断子宫病变的结果与金标准对比(例)
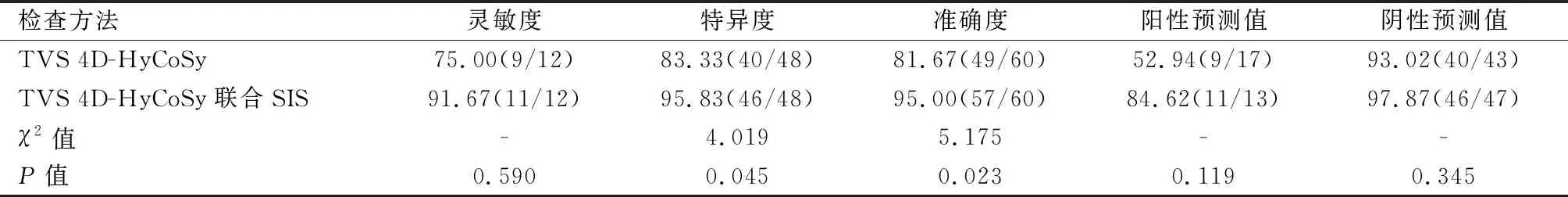
表4 不同检查方法诊断子宫病变的效能比较[n(%)]
2.4 不良反应发生情况
60例患者中有22例出现腹痛,8例感觉恶心,3例出现发冷汗,4例出现头晕,无其他严重不良反应。
3 讨论
经LPS及HS检查显示,60例不孕症患者中,输卵管因素占70.09%(82/117),子宫病变因素占20.00%(12/60),与既往报道[6]相符。输卵管是影响女性受孕最主要的原因,其在拾卵、精子运动、受精、受精卵运输中起关键作用,输卵管通畅度降低、发育不良均可导致不孕[7]。子宫是孕育受精卵的场所,子宫发生病变将大大降低受孕率。根据诊断结果采取针对性补救措施是临床治疗不孕症的主要手段,因此探索准确、全面、无创的不孕症检查方法是产科医师工作的重点。
本研究结果显示,TVS 4D-HyCoSy联合SIS鉴别女性输卵管通畅性的灵敏度为91.43%,特异度为93.90%,准确度为93.16%,阳性预测值为86.49%,阴性预测值为96.25%,诊断效能高于单独TVS 4D-HyCoSy检查(P<0.05)。超声造影剂是超声造影的关键,该材料可利用声阻抗差提高超声图像质量,本研究所用的造影剂为声诺维混悬液,具有安全、无刺激、不蓄积的优点[8]。与二维、三维超声造影技术相比,TVS 4D-HyCoSy能够更直观更精准的判断输卵管通畅度,与安晓霞等[9]的研究结果一致,但受患者情绪、肠道气体干扰、造影剂逆流等的影响,对于远端阻塞、输卵管积水可能存在误诊。
此外,超声造影技术在鉴别子宫病变、盆腔粘连方面也有一定的价值,可通过血流信号客观反应病变血管情况、病变与其他组织的关系,但造影剂会遮盖子宫内膜息肉、宫腔粘连的强回声信号[10]。本研究结果显示,TVS 4D-HyCoSy联合SIS诊断宫腔病变的特异度、准确度高于单纯TVS 4D-HyCoSy(P<0.05)。经阴道超声是临床筛查子宫病变的首选方法,但对于病变的具体类型特异度较差。TVS 4D-HyCoSy技术虽然可以在一定程度上提高子宫病变的准确率,但造影剂会遮挡子宫病变信号,导致漏诊率增加[11]。SIS技术利用生理盐水在宫腔内形成一个良好的透声窗,不仅增强了子宫内膜、肌层与宫腔的声阻抗差,还可以发挥类似内窥镜的作用,放大宫腔结构,提高图片质量[12]。因此,TVS 4D-HyCoSy与SIS联合诊断子宫病变的价值更高。TVS 4D-HyCoSy和SIS检查主要不良反应为腹痛、恶心、呕吐、冷汗等,且大多为轻微症状,表明该检查方式安全,患者耐受性较好,可推广用于临床。
综上所述,与单纯TVS 4D-HyCoSy检查相比,TVS 4D-HyCoSy联合SIS可提高不孕症患者输卵管通畅性、子宫病变的诊断价值,值得临床推广应用。

