NACT对晚期卵巢癌的疗效及癌组织免疫组化表达的影响
张 焱,王景美,徐晓峰,周怀君
(南京大学医学院附属鼓楼医院1.妇科;2.病理科,江苏 南京 210008)
卵巢癌是影响女性健康最严重的恶性肿瘤之一,死亡率高居妇科恶性肿瘤第一位。全球每年大约有14万女性死于卵巢癌[1-3],其5年生存率仅占45%[4-5]。初始肿瘤细胞减灭术(primary debulking surgery,PDS)加以铂类为基础的术后联合化疗是治疗卵巢癌的主要方式;其中,满意的肿瘤细胞减灭术是影响患者预后的关键因素,但并非所有的卵巢癌患者均能达到满意的PDS。新辅助化疗(neoadjuvant chemotherapy,NACT)联合中间性肿瘤细胞减灭术(interval debulking surgery,IDS)已成为一种治疗晚期卵巢癌的手段。对卵巢癌患者进行NACT一直存在争议。目前的共识是对晚期卵巢癌患者NACT后再施行IDS,其疗效不劣于PDS治疗模式;妇科肿瘤医师必须对患者做全面评估,决定是否先进行NACT;对可能无法达到满意减瘤效果的患者更推荐NACT[6-7]。本研究回顾性地分析了41例采用NACT联合IDS和同时期123例进行PDS模式治疗的晚期卵巢癌患者,判断NACT的治疗效果,并检测癌组织中p53、p16、细胞周期蛋白D1(cell cycle protein D1,CyclinD1)、雌激素受体(estrogen receptor,ER)、孕激素受体(progesterone receptor,PR)及Ki67水平的表达,探究影响卵巢癌患者预后的因素。
1资料与方法
1.1一般资料
回顾性分析2003年2月至2018年6月于南京大学医学院附属鼓楼医院治疗的164例晚期上皮性卵巢癌患者的临床资料,患者年龄为20~81岁,平均年龄(54.73±9.89)岁,中位数年龄为54岁。根据不同治疗方法将患者分为NACT-IDS组(41例)和PDS组(123例);NACT-IDS组患者年龄为42~76岁,初潮年龄为12~22岁;PDS组患者年龄为20~81岁,初潮年龄为12~20岁。研究已经通过本院伦理审查。
1.2纳入和排除标准
1.2.1 NACT-IDS组的纳入标准
①行腹腔镜探查、穿刺活检或腹水脱落细胞学检查,病理确诊为卵巢恶性肿瘤或腺癌细胞,但妇科检查和影像学提示无法行肿瘤细胞减灭术,其包括:a.大量腹水或胸水,胸水查见恶性肿瘤细胞;b.盆腹腔包块巨大并固定;c.影像学提示有远处转移,包括肺、肝、脾、肾转移;d.患者无法耐受手术,一般情况差。②没有其他恶性肿瘤病史或合并其他原发恶性肿瘤,未接受过减瘤手术或放化疗治疗。③无化疗禁忌,肝肾功能正常,无血液系统疾病。
1.2.2 NACT-IDS组的排除标准
①失访患者;②临床资料不完整;③因个人因素而延误手术或化疗;④合并其他恶性肿瘤;⑤转移性卵巢恶性肿瘤。
1.2.3 NACT-IDS组的治疗方法
术前给予NACT(紫杉醇联合铂类,紫杉醇175mg/m2+顺铂75mg/m2或卡铂AUC5-6)3个疗程(每个疗程2天),再行满意的卵巢癌肿瘤细胞减灭术,残留肿瘤病灶≤1cm,术后21天内开始补充化疗3个疗程,方案及用量同上。
1.2.4 PDS组的纳入标准
按国际妇产科联盟(International Federation of Gynecology and Obstetrics,FIGO,)2014版标准分期,患者经手术和病理证实为上皮性卵巢癌Ⅲ~Ⅳ期,行满意的卵巢癌肿瘤细胞减灭术,残留肿瘤病灶≤1cm,术后21天内开始化疗6个疗程(每个疗程2天),方案及用量同上。
1.2.5 PDS组的排除标准
①失访患者;②临床资料不完整;③因个人因素而延误手术或化疗;④合并其他恶性肿瘤;⑤转移性卵巢恶性肿瘤。
1.2.6 PDS组的治疗方法
行满意的肿瘤细胞减灭术,残留病灶≤1cm,术后化疗6个疗程,方案及用量同NACT-IDS组。
1.3检测指标
用免疫组化法检测和计算癌组织中p53(Invitrogen,USA,BP53.12,1∶150)、p16(Novocastra,UK,6H12,1∶100)、CyclinD1(Neomarkers,USA,SP4,1∶80)、ER(Epitomics,USA,EP1,1∶150)、PR(Epitomics,USA,EP2,1∶250)、Ki67(Neomarkers,USA,SP6,1∶500)的表达水平,检测步骤按试剂盒说明书进行操作。p16染色部位为细胞膜/核,Ki67、p53、CyclinD1、ER、PR染色部位为细胞核。p16的检测结果采用半定量分析法,Ki67为计算染色阳性细胞所占比例,CyclinD1的检测结果按染色阳性细胞所占比例分为低表达(<5%)和高表达(≥5%),p53的检测结果分为染色阳性和阴性,ER、PR的检测结果采用半定量法测算H-score值:>0为阳性,=0为阴性。
1.4疗效评价
临床随访时间为4~171个月,共获得164例患者的完整资料,总生存期(overall survival,OS)由诊断之日开始至患者死亡或最后一次随访时间(2019年2月28日)。无进展生存期(progression-free survival,PFS)由诊断之日开始至查体或影像学证据证明疾病进展或任何其他原因导致的死亡。临床疗效以手术后6个月采用影像学检查(MR或增强CT)评估。影像学无阳性发现为缓解,影像学有阳性发现为进展或复发。
1.5统计学方法

2结果
2.1两组患者的临床资料
两组患者术前CA125分布比较差异有统计学意义(P<0.05);而年龄、初潮年龄,以及绝经、恶性肿瘤家族史、术前CA199、腹水脱落细胞学检查、FIGO分期、组织学分级的分布比较差异均无统计学意义(P>0.05),见表1。
在NACT-IDS组患者中,有恶性肿瘤家族史的卵巢癌1例,乳腺癌1例,食管癌1例,胃癌3例,肝癌1例,淋巴瘤1例;在PDS组患者中,有恶性肿瘤家族史的卵巢癌3例,子宫内膜癌1例,乳腺癌2例,食管癌5例,胃癌5例,肝癌1例,鼻咽癌1例,肺癌1例,脑癌2例。在组织学分级中,高级别病变(HGSC)是晚期卵巢癌最常见的组织学亚型,占所有卵巢癌病例的87.20%(143/164)。

表1 NACT-IDS组与PDS组患者临床资料的比较Table 1 Cmparison of clinic data of the patients with advanced ovarian cancer between the two
2.2两组患者的免疫组化情况
两组患者免疫组化检测结果显示,p53、p16、CyclinD1、ER、PR的阳性率,以及Ki67水平比较差异均无统计学意义(P>0.05),见表2。NACT-IDS组和PDS组患者的癌组织均表现为p53、p16、ER、PR阳性率较高,Ki67水平高,但CyclinD1阳性率低的特点。
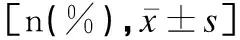
表2 NACT-IDS组与PDS组患者免疫组化分布的比较Table 2 Comparison of results of immunohistochemistry of the patients with advanced ovarian cancer
2.3两组患者的生存率
NACT-IDS组41例患者中,Ⅲa期2例、Ⅲc期31例、Ⅳ期8例,Ⅲc期和Ⅳ期占95.12%(85/41),其中82.93%(34/41)因肿瘤死亡,生存时间为7~112个月;在34例死亡患者中,Ⅲa期2例、Ⅲc期24例、Ⅳ期8例。PDS组123例患者中,Ⅲa期31例、Ⅲb期7例、Ⅲc期71例、Ⅳ期14例,Ⅲc期和Ⅳ期占69.11%(85/123),其中70.73%(87/123)因肿瘤死亡,生存时间为4~121个月;在87例死亡患者中,Ⅲa期17例、Ⅲb期7例、Ⅲc期50例、Ⅳ期13例。
NACT-IDS组和PDS组的平均OS分别为52个月[(52.24±42.85)个月]和64个月[(64.20±47.91)个月],中位生存时间分别为30个月和49个月。NACT-IDS组与PDS组的OS比较差异有统计学意义(采用log rank分析,P=0.004)。NACT-IDS组和PDS组的平均PFS分别为32个月[(31.93±34.24)个月]和36个月[(36.20±33.55)个月],中位生存时间分别为12个月和18个月。NACT-IDS组与PDS组的PFS比较差异无统计学意义(采用log rank分析,P=0.243)。
生存率曲线见图1、图2。

图1 NACT-IDS组与PDS组患者的OS曲线Fig.1 Comparison of OS curve of the patients between the two groups

图2 NACT-IDS组与PDS组患者的PFS曲线Fig.2 Comparison of PFS curve of the patients between the two groups
2.4影响患者预后的相关因素
用log rank分析多项临床病理参数,包括腹水脱落细胞学检查、绝经、恶性肿瘤家族史、术前CA125、FIGO分期、p53、p16、CyclinD1、Ki67、ER、PR,其中腹水脱落细胞学检查阳性及是否绝经为影响患者生存时间的独立预后因素(P<0.05),见表3、图3、图4。

表3 影响卵巢癌患者预后的相关因素Table 3 Factors affecting prognosis of the patients with advanced ovarian cancer
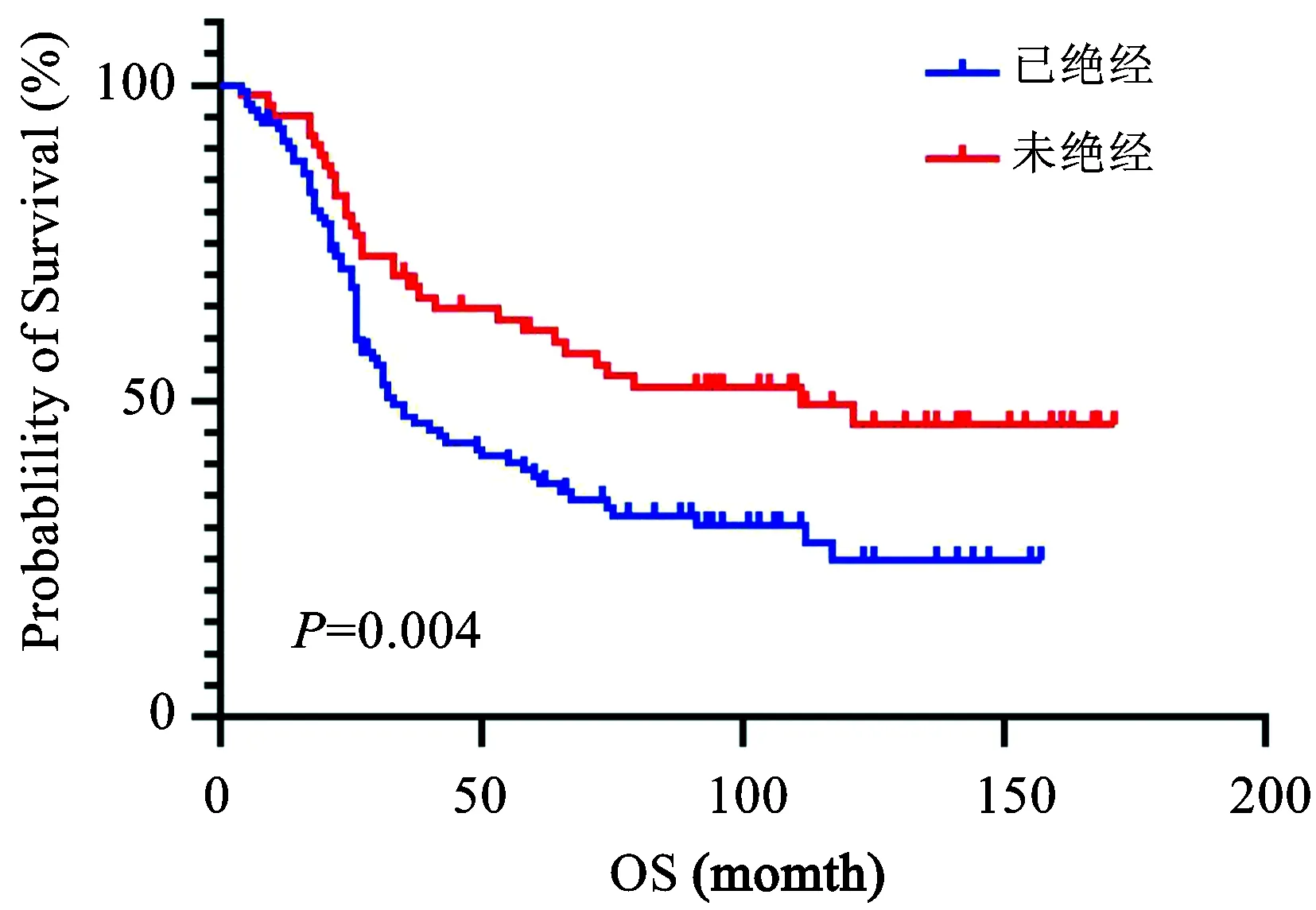
图4 是否绝经对患者OS的影响Fig.4 Influence of menopausal status of the patients on their OS
3讨论
3.1新辅助化疗对晚期卵巢癌患者的疗效分析
卵巢癌是妇科恶性肿瘤中威胁最大的疾病[1],卵巢癌患者没有特异性临床表现,卵巢位于女性盆腔的位置深且隐蔽,早期检查和诊断常被忽略,所以大多数患者有症状就医时往往已是晚期[4-5]。
卵巢癌高发于60岁左右的老年妇女,欧美妇女中卵巢恶性肿瘤的平均发病年龄多大于60岁。本研究显示卵巢恶性肿瘤患者的发病年龄较低,平均年龄(54.73±9.89)岁,中位年龄为54岁,与有关研究[8]结果一致。本研究显示,NACT-IDS组中有恶性肿瘤家族史的卵巢癌患者1例,PDS组中有恶性肿瘤家族史的卵巢癌患者3例,未见恶性肿瘤家族史影响患者的预后,这与相关研究[4]结论一致。
本研究显示,卵巢癌组织学分级中,HGSC是晚期卵巢癌最常见的组织学亚型,占所有卵巢癌病例的87.20%(143/164)。NACT-IDS组与PDS组患者在年龄、初潮年龄,以及绝经、恶性肿瘤家族史、术前CA199、腹水脱落细胞学检查、FIGO分期等方面的分布比较差异均无统计学意义,说明两组患者治疗前一般情况无明显差别。本研究显示,NACT-IDS组和PDS组的平均OS分别为52个月、64个月,中位生存时间分别为30个月和49个月,NACT-IDS组与PDS组的OS比较差异有统计学意义(P=0.004);NACT-IDS组和PDS组的平均PFS分别为32个月、36个月,中位生存时间分别为12个月和18个月,NACT-IDS组与PDS组的PFS比较差异无统计学意义(P=0.243)。有研究表明,与PDS相比,NACT-IDS并不能提高患者的PFS和OS,但具有可提高满意的肿瘤细胞减灭术几率、减少手术并发症及改善患者生活质量等优点[9]。本研究也表明,NACT-IDS组与PDS组的PFS无差异,并且化疗后均行满意的肿瘤细胞减灭术。本研究中NACT-IDS组的OS短于PDS组的原因可能是入组的NACT-IDS患者临床亚期别更晚,NACT-IDS组患者95.12%(39/41)为Ⅲc期和Ⅳ期,PDS组患者69.11%(85/123)为Ⅲc期和Ⅳ期,但这些原无手术机会的NACT-IDS组患者经化疗后有了进行肿瘤细胞减灭术的机会,其生存期较单纯化疗患者明显延长。因此,对晚期无手术机会的卵巢癌患者而言更推荐NACT-IDS方案[6-7]。
3.2新辅助化疗对癌组织免疫组化表达的影响
高级别浆液性卵巢癌病程中的p53(抑癌基因)突变与恶性肿瘤细胞的p53蛋白表达联系紧密;p16是参与调控细胞循环、细胞凋亡和衰老的一种肿瘤抑癌基因[10];加速细胞增殖是CyclinD1的重要生物学功能;Ki67是细胞增殖指数。卵巢肿瘤中雌、孕激素异常参与了癌症的发生,并且卵巢癌组织ER、PR水平的表达可能对激素受体拮抗剂的使用有指导作用,并与卵巢肿瘤的治疗效果相关[11]。本研究显示,NACT-IDS组和PDS组患者的癌组织均表现为p53、p16、ER、PR阳性率较高,Ki67水平高,但CyclinD1低表达的特点;提示NACT并不影响后续的激素相关受体拮抗治疗,并且p53、p16、CyclinD1、ER、PR、Ki67免疫组化指标不影响患者的预后。
3.3各项免疫组化指标对预后的影响
本研究还分析了各项免疫组化指标对预后的影响,结果提示腹水脱落细胞学检查阳性是影响患者生存时间的独立预后因素,这与Iura等[12]的研究一致。本研究还显示是否绝经为影响患者生存时间的独立预后因素,未绝经妇女的生存时间比已绝经妇女有所延长。
3.4小结
本研究中卵巢癌患者的发病年龄低于欧美妇女;NACT-IDS组与PDS组的PFS无差异,但NACT-IDS组的OS短于PDS组;NACT对p53、p16、CyclinD1、ER、PR、Ki67在肿瘤组织中的表达无影响,不影响后续的激素相关受体拮抗治疗;腹水脱落细胞学检查阳性和是否绝经为影响患者生存时间的独立预后因素。因此,对临床期别晚、肿块大、无法进行肿瘤细胞减灭术的患者,可选择NACT后手术,从而提高其生活质量;但对有条件做肿瘤细胞减灭术的患者,建议首选PDS。NACT为初始情况无法手术的晚期卵巢癌患者提供了手术治疗的机会,这是晚期卵巢癌行NACT的重要意义所在[13]。

