腰方肌阻滞对老年患者腹腔镜胃癌根治术围术期神经认知功能紊乱的影响
王传光 周建伟 尧银光 羊丽丽
腹腔镜下胃癌根治术因其创伤小、术后恢复快等优点,已成为治疗胃癌的常用手段[1],但患者术后仍存在复苏期间疼痛、低体温、围术期神经认知功能紊乱(perioperative neurocognitive disorders,PND)等不良反应。近年来,PND被认为是影响患者术后康复的危险因素,尤其是老年患者,已成为影响其术后康复的关键因素之一[2-3]。因此,亟需找到预防PND发生的措施。腰方肌阻滞(quadratus lumborum block,QLB)是一种躯干神经阻滞方法,多在超声引导下实施,因其操作简便、效果确切、安全性高等优点,常用于腹部手术围术期联合镇痛[4]。然而,QLB阻滞区域镇痛对老年患者腹腔镜下胃癌根治术PND发生的影响仍未明确。因此,本研究采用超声引导下QLB联合静脉全身麻醉,探讨其对老年患者腹腔镜下胃癌根治术后发生PND的影响,现将结果报道如下。
1 对象和方法
1.1 对象 选择2019年1月至2020年12月丽水市中心医院行全麻腹腔镜胃癌根治术的老年患者80例。纳入标准:(1)美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级Ⅰ~Ⅲ级;(2)年龄≥65 岁;(3)采用腹腔镜胃癌根治手术;(4)无严重脑、心、肺、肝、肾等疾病;(5)无神经、精神病史及这类疾病药物的治疗史。排除标准:(1)更改麻醉方式者;(2)手术方式调整者;(3)严重的心、肝、肾重要脏器疾病史;(4)无法达到预期的阻滞平面者;(5)有精神类药物使用史;(6)穿刺部位解剖变异者。采用随机数字表法将患者分为QLB联合静脉全身麻醉(观察组)和单纯静脉全身麻醉(对照组),每组40例。两组患者一般资料的差异均无统计学意义(均P>0.05),见表1。本研究经本院医学伦理委员会批准[伦审(2018)第(68)号],所有患者均签属知情同意书。
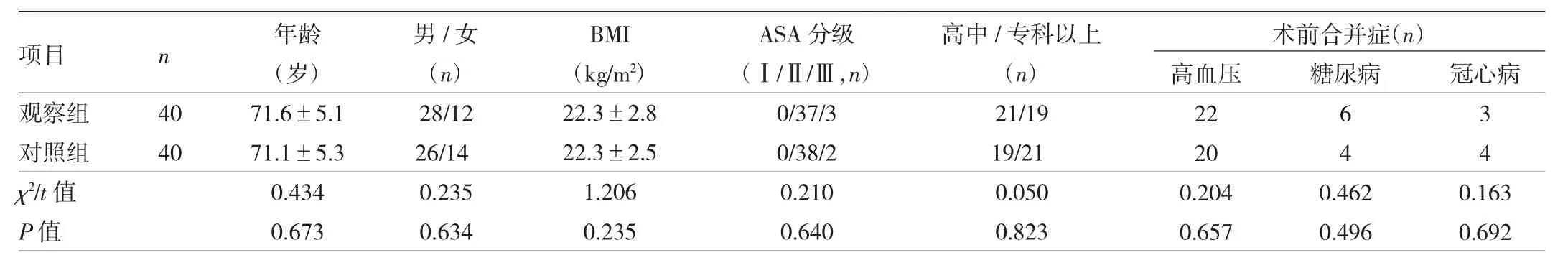
表1 两组患者一般资料的比较
1.2 方法
1.2.1 超声引导下QLB操作方法[5]患者取侧卧位,规范无菌操作下,选用超声机(深圳华声医疗技术股份有限公司,型号:WISONIC北斗)的凸阵低频频率为2~5 MHz探头探查左侧腰方肌,出现“四叶草”结构,即竖脊肌、腰方肌、腰大肌于椎体横突形成的一个解剖区域时,在短轴平面内用20 G穿刺针进行腰方肌穿刺定位,注入0.25%罗哌卡因25 ml(中国宜昌人福药业,10 ml/100 mg,批号:93B11011),超声图像显示有药液扩散的低回声影,并由10年以上麻醉工作经验的麻醉医师在注药完成20 min后行温感测试评估区域感觉,当两侧腹部出现温感差异时提示神经阻滞成功。见图 1、2、3。
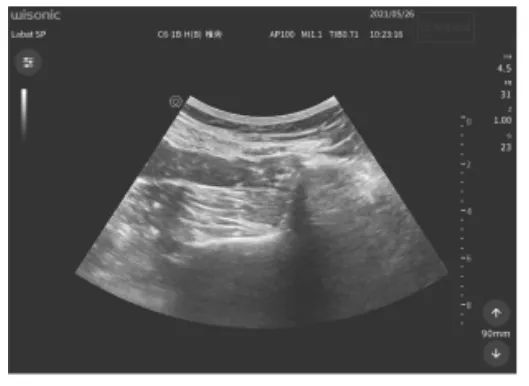
图1 超声引导下腰方肌阻滞解剖定位图
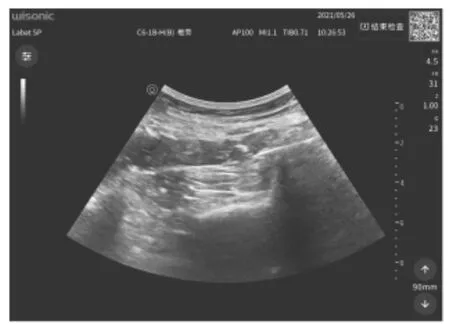
图2 超声引导下腰方肌阻滞进针定位图
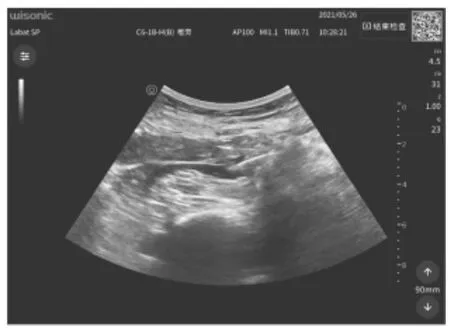
图3 超声引导下腰方肌阻滞注药效果图
1.2.2 静脉全身麻醉方法 所有患者均依次静脉注射咪达唑仑0.02 mg/kg(江苏恩华药业股份有限公司,1 ml/5 mg,批号:20190613)、丙泊酚 1.5 mg/kg(江苏恩华药业股份有限公司,20 ml/0.2 g,批号:BB200325)、舒芬太尼 0.4 μg/kg(宜昌人福药业有限公司,1 ml/50 μg,批号:91A11211)、顺式阿曲库铵0.2 mg/kg(江苏上药东英药业有限公司,粉剂5 mg/支,批号:A11191209)行麻醉诱导,气管插管成功后固定气管导管,连接麻醉机行机械通气。设定潮气量为 6~8 ml/kg,呼吸频率 10~12 次/min,吸呼比为 1∶2。麻醉维持使用丙泊酚150~200 μg/(kg·min)、瑞芬太尼 0.2~0.4 μg/(kg·min),顺式阿曲库铵根据手术时间长短,间断以0.07~0.1 mg/(kg·30min)维持。在手术结束前30 min停药,整个过程均实施静脉全身麻醉。术中保持患者体积描计指数(surgical pleth index,SPI)在 20~50,脑电双频指数(bispect ral index,BIS)在 40~60。
1.3 观察指标 分别于气管插管前15 min(T1)、术后24 h(T2)、术后 72 h(T3)时点采用简易智力状态检查(mini-mental state examination,MMSE)[6]、疼痛数字评分(numerical rating scale,NRS)、布鲁格曼舒适度(bruggrmann comfort scale,BCS)评价患者认知功能状态、疼痛程度、舒适度,并记录手术总时间、出血量、液体输注量、尿量,丙泊酚、瑞芬太尼用量,术后患者PND发生例数,SPI、BIS监测结果等。
1.4 外周血血管内皮生长因子(vascular endothelial growthfactors,VEGF)水平检测 分别于 T1、T2、T3时点收集患者外周血4 ml,静置30 min后,3 000r/min常温下离心15 min,抽取上清液保存至-20℃冰箱备用。采用酶联免疫吸附剂测定血清VEGF水平,根据试剂盒操作方法检测。
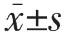
2 结果
2.1 两组患者术中镇痛效果及PND发生率的比较两组患者手术总时间、术中总出血量、术中总输液量、术中总尿量、SPI、BIS的差异均无统计学意义(均P>0.05)。观察组PND发生率为5.0%,显著低于对照组的30.0%,差异有统计学意义(P<0.05)。与对照组相比,观察组丙泊酚、瑞芬太尼的总量明显降低,差异均有统计学意义(均P<0.01),见表2。
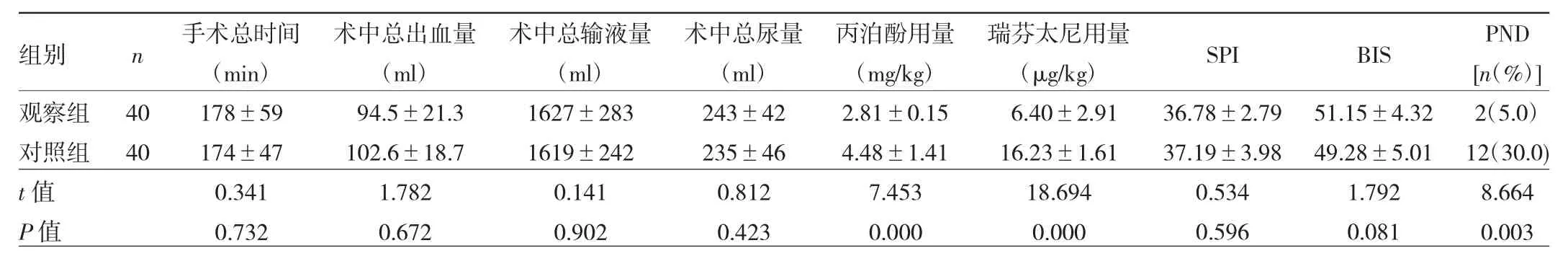
表2 两组患者术中镇痛效果及PND发生率的比较
2.2 两组患者不同时点NRS、BCS、MMSE评分的比较 与对照组比较,观察组T1时的NRS评分和BCS评分差异均无统计学意义(均P>0.05),观察组T2、T3时的NRS评分显著降低,BCS评分明显增高(均P<0.05)。观察组T2时MMSE评分明显高于对照组,差异有统计学意义(P<0.05),见表3。
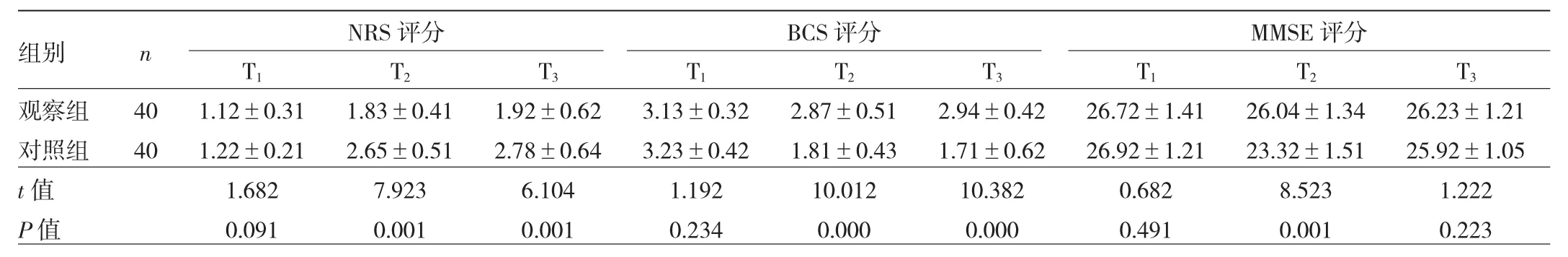
表3 两组患者不同时点NRS、BCS、MMSE评分的比较(分)
2.3 两组患者不同时点VEGF水平的比较 观察组T1、T3时VEGF水平与对照组比较,差异均无统计学意义(均P>0.05);但T2时明显低于对照组,差异有统计学意义(P<0.05),见表 4。
表4 两组患者不同时点VEGF水平的比较(ng/L)
3 讨论
PND是指患者在手术和(或)麻醉后出现的认知功能下降,主要表现为学习和记忆能力受损、语言理解和表达能力减退等[7]。有研究发现,麻醉、年龄和手术是PND发生的关键因素,其中非心脏手术老年患者在术后1周内PND的发生率高达25.8%,这与老年患者往往合并多种基础疾病,影响术中麻醉用药,导致术中镇痛效果不佳,从而引起PND发生[8-9]。因此,亟待开展早期干预、制订有效措施,减少老年患者PND发生。已有研究表明局部神经阻滞有助于提高全身麻醉镇痛,降低围术期并发症的发生[10]。
QLB是一种新型的躯干神经阻滞技术,局部麻醉药物扩散广,阻滞平面可达胸椎旁间隙[11-12],超声引导下QLB可有效阻滞患者的肋下神经、髂腹下和髂腹股沟神经等,有效阻滞了腹腔镜胃癌手术切口平面,尤其是阻止了内脏传入神经,缓解内脏疼痛[13-14]。本研究中,观察组PND发生率为5.0%,显著低于对照组的30.0%,T2时起观察组MMSE评分明显低于对照组,说明QLB能有效降低围术期内老年患者的认知功能障碍,降低PND发生率。在维持全麻患者BIS值40~60与20≤SPI<50条件时,观察组术中丙泊酚与瑞芬太尼用量较对照组显著降低,这与文献报道腹横肌平面神经阻滞能减少丙泊酚和阿片类药物使用量的结果类似[15]。此外,本研究中观察组患者不仅术后NRS评分低,镇痛效果好,且BCS评分也随之增高。这些结果说明了QLB有利于降低认知功能障碍的发生,有效减少了术中麻醉性镇痛药与镇静药物的使用,显著增加患者复苏后的舒适度。
VEGF又称血管通透性因子,可与血管内皮生长因子受体结合诱导内皮细胞增殖及迁移生长,从而形成新的血管网。VEGF通过其相关的信号通路可发挥神经营养及神经保护作用,促进内皮细胞迁移、增生,增加内皮细胞通透性,进一步促进新生血管生成,在一定程度上可发挥神经保护作用,其机制可能与VEGF属于一种内皮细胞特异性的丝裂原有关,研究表明当大脑受到各种缺氧及血流动力异常等损害时能引起VEGF上调,反应脑功能改变[16-18]。本研究发现观察组患者术后24 h MMSE评分和血清VEGF水平低于对照组,但术后72 h后,两组VEGF水平差异无统计学意义,提示QLB联合静脉全麻的麻醉方式有助于减轻老年患者腹腔镜下胃癌根治术后一过性脑功能损害,随后VEGF代偿性增高,预防脑功能损害,以降低PND的发生。
综上所述,超声引导下QLB联合静脉全身麻醉能减少腹腔镜下胃癌根治术老年患者麻醉药物用量,降低PND发生的风险,是一种有效的治疗方案。然而,本研究属于单中心研究,仍存在一些问题,包括:(1)病例数量过少;(2)存在选择性偏倚的风险;(3)部分问题仍需多中心研究进一步验证。

