宫颈病变应用阴道镜下TCT、活检、HPV检测的临床诊断价值
李宁
(大连市第三人民医院病理科,辽宁 大连 116033)
宫颈癌为常见的恶性肿瘤疾病,多发于女性患者,对中老年女性危害较大,重视宫颈癌疾病的临床诊断,对改善中老年患者的生活质量具有重要意义[1-3]。因此,临床应重视多种临床诊断技术的运用,实现宫颈癌病变的早期诊断与治疗,降低宫颈癌疾病的发病率,提高患者的治愈率[4-6]。临床中常用的诊断方式为阴道镜下薄层液基细胞学(TCT)、活检、高危型人乳头瘤病毒(HPV)检测等[7]。但各种筛查手段具有局限性,需多种筛查手段联合检测,提高宫颈癌病变的诊断准确率[8]。基于此,本研究旨在探究阴道镜下TCT、活检、HPV检测等不同诊断方法在宫颈病变诊断中的应用价值,现报道如下。
1 资料与方法
1.1 临床资料 选取 2020 年 6 月至 2021 年 6 月本院收治的120 例患者进行临床诊断检验,年龄25~54 岁,平均年龄(38.45±3.45)岁。本研究获得医院伦理委员会批准。纳入标准:均有性生活史;已婚已育者;患者及家属均签署知情同意书者。排除标准:妊娠期、哺乳期女性;全子宫切除术史患者。
1.2 方法
1.2.1 阴道镜下活检 阴道镜仪器:数码电子阴道镜(SLC-2000B)。操作方法:于患者宫颈表面柱状或鳞状上皮位置进行检验,并且利用棉拭子刮取患者可疑病变组织进行组织检验,利用碘试验和醋酸白试验进行判断,了解组织病变程度,确定病变性质,给予临床诊断提供可靠数据。
1.2.2 TCT 检验 利用一次性宫颈刷采集患者宫颈管处脱落的细胞组织,放置于保存液中,对细胞组织进行多次漂洗。利用全自动制片机将漂洗后的细胞组织制片,利用巴氏染色方法实现细胞组织侵染,且利用光学显微镜对已染色的细胞组织进行观察,参照TBS报告系统诊断病变情况。
1.2.3 HPV检测 利用一次性宫颈刷采集患者宫颈管处脱落的细胞组织,放置于保存液中,利用HC2技术对细胞组织进行检测,检测HR-HPV亚型(13种)。
1.3 观察指标 以组织病理检验结果作为金标准,分析组织病理检验结果与阴道镜下TCT、活检、HPV 检测等检验结果,计算不同诊断方法的灵敏度、特异度、准确性、阴性预测值、阳性预测值。
1.4 统计学方法 采用SPSS 25.0统计学软件进行数据分析,计数资料以[n(%)]表示,行χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 不同诊断方法的检验结果分析 恶性病变诊断中,阴道镜下TCT 检出率较低,活检、HPV 检测、组织病理的检出率均较高,与阴道镜下TCT比较差异有统计学意义(P<0.05);癌前病变诊断中,阴道镜下TCT、活检的检出率均较高,与HPV 检测比较差异有统计学意义(P<0.05),见表1。
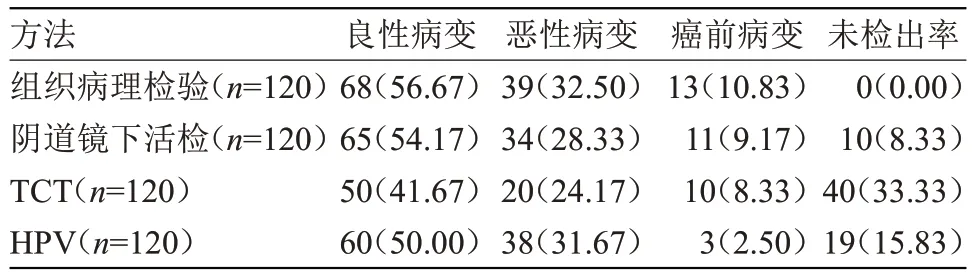
表1 不同诊断方法的检验结果分析[n(%)]
2.2 不同诊断方法诊断宫颈癌病变的指标比较活检灵敏度、特异度、准确性、阴性预测值、阳性预测值均高于TCT,且HPV高于TCT(P<0.05);活检特异度、准确性、阳性预测值均高于HPV(P<0.05),见表2。
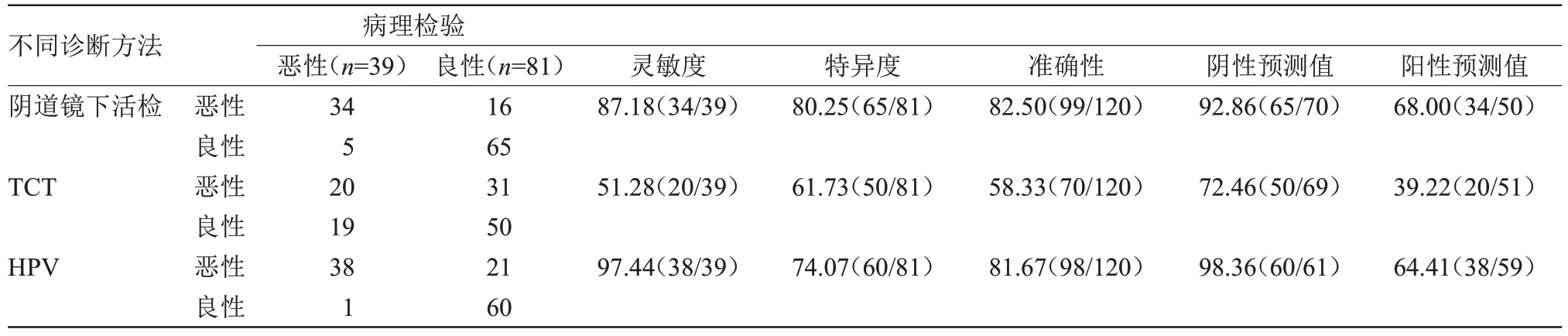
表2 不同诊断方法诊断宫颈癌病变的价值比较
3 讨论
宫颈癌疾病的发病率呈年轻化趋势,且发病率较高,严重威胁患者的身心健康。诱发宫颈癌病变的主要因素在于HPV 病毒感染、性生活紊乱、分娩次数过多等原因,为降低宫颈癌疾病的危害,应重视宫颈癌病变的筛查工作,实现早诊断早治疗[9-10]。活检、HPV 检测、阴道镜下TCT 等筛查技术具有不同优劣势,相比组织病理检验结果,均具有一定的差异,存在漏诊现象。因此,可采用多种筛查手段联用的方式提升宫颈癌病变的诊断准确率[11]。本研究结果显示,恶性病变诊断中,阴道镜下TCT 检出率较低,活检、HPV 检测、组织病理检出率均较高,与阴道镜下TCT比较差异有统计学意义(P<0.05);癌前病变诊断中,阴道镜下TCT、活检的检出率均较高,与HPV 检测比较差异有统计学意义(P<0.05)。活检灵敏度、特异度、准确性、阴性预测值、阳性预测值均高于TCT,且HPV高于TCT;活检特异度、准确性、阳性预测值均高于HPV。表明HPV、活检的灵敏度、特异度、准确性、阴性预测值、阳性预测值均较高,临床上采用两种筛查手段联合运用,可降低宫颈癌疾病变的误诊率,为临床诊断提供可靠诊断数据。
综上所述,在宫颈病变诊断中,3种不同诊断方法表现出不同的诊断特性,其中HPV、活检的检测灵敏性、特异性以及阳性预测值均较高,但为了提升宫颈病变的诊断准确率,可采用多种诊断方法联用的方案。

