甲状腺癌根治术中不同入路探查喉返神经疗效分析
胡 勇 吴国辉 章 锐
安徽省黄山市人民医院甲乳疝外科,安徽黄山 245000
甲状腺癌是一种起源于甲状腺滤泡上皮细胞或滤泡旁上皮细胞的内分泌恶性肿瘤,近些年发病率呈逐年上升趋势,人群表现为年轻化、女性化[1]。目前早期甲状腺癌治疗首选方式为手术治疗,但因瘤体大小、肿瘤有无浸润、是否合并甲状腺炎、是否再次手术、手术操作等因素的影响,可导致喉返神经损伤,进而造成声音嘶哑、呛咳、音调改变等,严重情况会造成窒息,危及患者生命安全[2-5]。随着医疗技术的不断进步,喉返神经监测仪应用于临床治疗当中,有效降低喉返神经损伤率,但仍不能完全避免其发生,原因可能与术中未能完全探查并保护喉返神经有关[6-7]。术中探查喉返神经的方法一般有3 种:上方入路,此处是喉返神经入喉处,位置相对固定,但此处血管众多,解剖过程中容易造成出血,影响手术操作,增加探查时间及喉返神经损伤率[8];中间入路,此处缺点是容易损伤喉返神经分支及影响甲状旁腺血供;下方入路,此平面容易寻找到喉返神经,且喉返神经分支极少见,不宜损伤分支及甲状旁腺。有学者经研究称,采用下方入路进行手术操作更有利于探查、保护喉返神经,有效减少喉返神经损伤情况的发生,进而促进患者预后[9-10]。本研究旨在探讨单侧甲状腺癌根治术中上下两种不同入路探查喉返神经的疗效。
1 资料与方法
1.1 一般资料
选取2018 年3 月至2021 年3 月安徽省黄山市人民医院接收诊治的154 例单侧甲状腺癌患者为研究对象,按照随机单双数法,将所有患者分为对照组和研究组,各77 例。纳入标准:①患者诊断为单侧甲状腺癌[11];②患者对本研究知晓,且同意参与;③资料完整。排除标准:①经手术治疗复发;②严重心脏、肝肺功能异常;③合并其他恶性肿瘤;④严重精神障碍;⑤肿瘤直径>3 cm;⑥过度肥胖。对照组77 例,其中男13 例,女64 例;年龄24~68 岁,平均(42.92±6.34)岁;平均病程(2.35±0.51)年;平均肿瘤直径(1.53±0.36)cm;肿瘤TNM 分期:Ⅰ期66 例,Ⅱ期11 例;探查喉返神经左侧37 条,右侧40 条。研究组77 例,其中男13例,女64 例;年龄23~70 岁,平均(43.23±6.42)岁;平均病程(2.41±0.56)年;平均肿瘤直径(1.55±0.37)cm;肿瘤TNM 分期:Ⅰ期67 例,Ⅱ期10 例;探查喉返神经左侧39 条,右侧38 条。两组一般资料比较,差异无统计学意义(P >0.05),具有可比性。本研究经医院医学伦理委员会批准同意,符合《赫尔辛基宣言》伦理学相关要求。
1.2 手术方法
两组患者均接受单侧甲状腺癌根治术治疗,且均于术中探查其喉返神经。对照组术中采取上方经甲状软骨下角入路探查喉返神经,范围基于喉返神经入喉区按从上向下顺序进行解剖,首先在甲状腺内科和外科被膜之间游离甲状腺,暴露甲状腺上极和环甲间隙,离断甲状腺上极血管,离断甲状腺悬韧带及甲状腺峡部,显露甲状腺上部和气管之间的间隙,完成上述操作后以甲状软骨下角为起点,向其前下方0.5 cm处分离组织探查1~2 cm,探查找到白色线状喉返神经后继续探查直至到达甲状腺侧叶背部,确认并避开喉返神经及分支,辨认并保护甲状旁腺,依据治疗方案及实际探查情况确定所需切除范围的甲状腺组织。
研究组术中采取下方经甲状腺下动脉入路探查喉返神经,范围基于甲状腺下极区,首先在甲状腺内科和外科被膜之间钝性分离,游离甲状腺下极,解剖出甲状腺下动脉,然后在三角区(甲状腺下动脉、气管、颈动脉三者之间)的疏松组织内探查找到喉返神经,然后沿着喉返神经走行,按照由下至上的顺序探查气管食管沟,逐步深入至环甲膜入喉处,确认并避开喉返神经及分支,辨认并保护甲状旁腺。依据治疗方案及实际探查情况确定所需切除范围的甲状腺组织。
1.3 观察指标
出院时,比较两组患者的手术时间、术中出血量、引流液总量、引流天数、清扫淋巴结数目、术后住院时间等手术相关指标,甲状旁腺保护情况及喉返神经损伤情况。
1.4 统计学方法
采用SPSS 18.0 软件进行数据分析,计量资料采用均数±标准差()表示,组间比较采用t 检验,计数资料采用例数和百分比表示,组间比较采用χ2检验。以P <0.05 为差异有统计学意义。
2 结果
2.1 两组手术相关指标比较
两组清扫淋巴结数目、术后住院时间比较,差异无统计学意义(P >0.05);研究组手术时间短于对照组,术中出血量、引流液总量少于对照组,引流天数短于对照组,差异均有统计学意义(P <0.05)。见表1。
表1 两组手术相关指标比较()
2.2 两组甲状旁腺保护情况及喉返神经损伤情况比较
两组暂时性甲状旁腺损伤率及喉返神经损伤率比较,差异无统计学意义(P >0.05)。见表2。
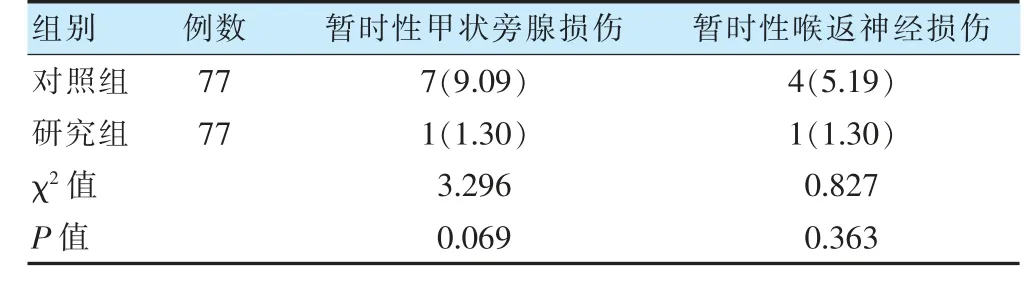
表2 两组甲状旁腺保护情况及喉返神经损伤情况比较[例(%)]
3 讨论
近年来,我国甲状腺癌发病率呈逐年上升趋势,其主要治疗方法为甲状腺癌根治术,若手术过程中出现伤及喉返神经的情况则会出现声音嘶哑、呼吸困难等症状,降低患者术后生活质量,甚至危及患者生命安全[12-13]。人体喉返神经位于甲状腺动脉血管附近,加之部分患者因肿瘤出现神经粘连,极大程度上增加了手术离断腺体和肿块的操作难度;同时因操作视野较为狭小,手术操作过程中处理甲状腺血管易损伤到喉返神经[14-16]。因此,提高甲状腺癌根治术的疗效、促进患者预后的关键在于有效探查喉返神经。
本研究显示,相比甲状腺癌根治术中采取上方入路即经甲状软骨下角探查喉返神经的患者,术中采取下方入路即经甲状腺下动脉探查喉返神经患者的手术时间更短,术中出血量、引流液总量更少,引流天数更短,说明甲状腺癌根治术中下方入路探查喉返神经的安全性更高。分析后,确定原因为采取上方入路,导致手术过程中暴露甲状腺上极后仅有较小操作空间,导致小血管处理难度增大;加之下极甲状旁腺位置多变,寻找难度大,若解剖层次不清会导致辨认难度增加,进一步导致手术时间延长,术中出血量、引流液总量及引流天数增加[17]。采取下方入路操作则是优先寻找下极甲状旁腺,游离甲状旁腺后方可切除甲状腺,这就使得手术视野更为开阔,术中处理甲状腺腺体背侧时难度较小,能够充分探查喉返神经,从而避开喉返神经,精确把握甲状腺体切除情况,缩短手术时间及引流天数,术中出血量、引流液总量明显减少,达到减少患者创口受感染风险的目的[18-21]。
本研究显示,与甲状腺癌根治术中采取上方入路探查喉返神经的患者比较,术中采取下方入路探查喉返神经患者的暂时性甲状旁腺损伤率及喉返神经损伤率更低,说明甲状腺癌根治术中下方入路探查喉返神经可以更好地保护患者的甲状旁腺,减轻对患者喉返神经的损伤。原因在于喉返神经较为脆弱,入喉前纤细分支较多,静脉丛极易出血,采用上方入路术式所得视野不如下方入路清晰,这导致操作过程中易损伤喉返神经[22-23]。采用下方入路方式视野较为清晰,能够保证甲状旁腺损伤较小的前提下切离病变部位,有效保护旁腺功能,避免患者因手术治疗导致甲状旁腺缺失和损伤,进而影响到患者体内激素水平;下方入路术式优势在于能够充分保护喉返神经,在术中通过开阔视野充分探查喉返神经,直观明确判定其位置,便于剥离肿瘤和患侧腺体,有效避免因视野狭窄及错误操作而造成的喉返神经受损[24-27]。
综上所述,甲状腺癌根治术中下方入路探查喉返神经的疗效显著,明显缩短手术时间及引流天数,减少术中出血量、引流液总量,且更好地保护甲状旁腺,明显减轻对甲状腺癌患者喉返神经的损伤,临床应用价值较高,值得推广;此外因肿瘤大小、位置等各种因素的影响,在甲状腺手术过程中,可灵活运用各种探查方式,或者采取相结合的方式进行手术,从而达到最佳效果。

