超细经皮肾镜碎石术治疗糖尿病肾结石的疗效及术后感染分析
蔡卫平 卢奕进 陈丽娟
肾结石指因尿液中某种成分在肾脏内形成结石,导致患者出现相应症状的情况,该病在泌尿科较为常见。肾结石患者多有腰部、腹部疼痛以及血尿症状,部分伴随恶心、呕吐、烦躁不安等表现[1-2]。糖尿病是一种因胰岛素分泌不足导致代谢紊乱的疾病,高血糖是其主要标志,由于患者长期处于高血糖影响下,容易引发多种系统性并发症状,如血管病变等[3]。对于常规肾结石患者而言,经皮肾镜取石术可对其发挥较好治疗效果。但由于糖尿病患者创口恢复更为缓慢,出现术后感染的风险更高,因此,在选择手术治疗方式时,应考虑采用创口更小,术后恢复更快的方式[4]。有学者提出,输尿管软镜碎石术(retrograde intrarenal surgery,RIRS)具有创伤小、恢复快的特点,可作为1~2 cm肾下盏结石的金标准术式[5]。但由于输尿管操作路径较为复杂,导致手术取石效率较低,且手术时间较长,可能加重手术对患者肾脏功能造成的损伤。超细经皮肾镜碎石术(super mini percutaneous nephrolithotomy,SMP)与传统标准通道、微创通道相比创伤更小,在处理1~2 cm肾下盏结石方面具有显著优势,近年来在临床应用频率有所升高[6]。本研究旨在探究SMP对糖尿病肾结石患者治疗效果,分析其术后感染的影响因素,以期为后续糖尿病肾结石治疗提供参考。文章的研究结果为《中国泌尿外科疾病诊断治疗指南》[7]后期分析手术感染相关标准制定提供了借鉴内容。
1 资料与方法
1.1 一般资料
选择福能集团总医院泌尿外科2019年7月1日—2021年12月30日收入并进行SMP手术的糖尿病肾结石患者62例为观察组,根据观察组患者性别、年龄资料匹配同时段于福能集团总医院内泌尿外科行RIRS的糖尿病肾结石患者30例为对照组。其中,观察组男性38例,女性24例;年龄37~64岁,平均(48.13±5.64)岁;结石直径平均(1.14±0.46)cm。对照组男性19例,女性11例;年龄35~61岁,平均(48.23±5.48)岁;结石直径平均(1.17±0.43)cm。两组患者性别、年龄、结石直径比较差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会批准,符合《赫尔辛基宣言》内容。
1.2 诊断标准
糖尿病诊断指南参照《ADA糖尿病诊治指南2013版》[8]:(1)空腹时(超过8 h无热量摄入)空腹血糖(fasting plasma glucose,FPG)≥7 mmol/L;(2)糖化血红蛋白≥6.5%;(3)耐糖测试过程2 h血糖≥11.1 mmol/L;(4)对于高血糖、高血糖危象症状者,随机血糖≥11.1 mmol/L。肾结石诊断标准参照《中国泌尿外科疾病诊断治疗指南》[7]拟定:(1)存在单侧、双侧突发性腰疼,呈现进行性加重;(2)伴随肉眼血尿、排尿不适症状;(3)尿常规检验提示存在大量红细胞;(4)泌尿系统B超检查、肾脏CT检查可见高密度影,提示存在结石。
1.3 纳入与排除标准
纳入标准:(1)符合上述诊断,入院后并明确诊断为糖尿病肾结石;(2)术前针对性控制血糖、血压至正常水平;(3)年龄在18~75周岁内;(4)属于肾下盏结石结石;(5)结石直径不超过2 cm;(6)入组前2周未有阿司匹林等抗凝药物使用,凝血时间检查正常;(7)了解研究内容,知晓利弊,已签署知情同意书。排除标准:(1)合并恶性肿瘤、凝血功能、免疫功能异常;(2)肾结核患者;(3)严重肾积水;(4)肾畸形者;(5)心肺功能异常,存在手术禁忌证;(6)沟通、配合能力差;(7)入组前1个月内有开放性外科手术或入组时有外伤;(8)既往有排石史、输尿管扩张史。
1.4 方法
1.4.1 SMP手术 予患者全麻,取截石位,于膀胱镜下逆行,置入F5输尿导管,建立人工肾积水。转俯卧位,于超声下定位,16G穿刺针穿刺肾盏,尿液顺畅说明穿刺成功。留置J形金属导丝,超声观察导丝末端达到肾集合系统。于穿刺点做4 mm切口,沿导丝用F10、F14筋膜扩张通道,推入F12 SMP金属鞘,置入超细肾镜定位结石,用200 μm钬激光碎石,功率设定为10 W,将结石碎至小于3 mm/片,使用输尿导管、外鞘内壁冲水于镜体前形成涡流将碎石经镜鞘冲出,结束后不留双J,退出肾镜等工具。
1.4.2 RIRS手术 术前两周留置F6双J管,予患者全麻,取截石位,输尿管硬镜下拔除双J管,于斑马导丝下上镜达肾盂,观察输尿管状况,留置斑马导丝。将输尿管软镜鞘沿斑马导丝置入,后置入输尿管软镜,上行进入肾盂,观察肾上、中、下盏,定位结石。将镜体退至软镜鞘,200 μm钬激光碎石,功率设定为8~15 W,将结石碎至小于3 mm/片,留置斑马导丝,于导丝下置入F6双J管。
1.4.3 术后处理 术后第2天行腹部的X线摄影,确定碎石情况及双J管位置,术后2周拔除双J管,并于术后1个月影像学复查结石情况。
1.5 观察指标
(1)结石总清除率,根据术后1个月CT结果评估结石清除情况,显效为未有残留结石,有效为残留结石直径在3 mm以内,且患者无明显症状;无效指未达到上述标准[9]。结石总清除率=显效率+有效率;(2)临床指标,记录患者手术时间、术中出血量、自主活动时间、住院时间;(3)血清中性粒细胞明胶酶相关脂质运载蛋白(neutrophil gelatinase-associated lipocalin,NGAL),于术前、术后12、24、72 h取患者静脉血,3 000 r/min离心10 min,取血清用酶联免疫吸附法测患者NGAL水平;(4)并发症发生率,记录患者术后出现肾绞痛、血尿、肾包膜下血肿、感染等并发症情况。
1.6 统计学方法
本研究数据均由统计软件SPSS 22.0进行处理,计数资料如结石清除率用n(%)表示,行χ2检验或Fisher确切概率法;计量资料如临床指标、NGAL水平用(±s)表示,行t检验;两组不同时点指标比较用重复测量方差分析;影响因素分析用二元Logistic回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 两组结石清除率比较
观察组结石总清洁率约为98.39%(61/62)显著高于对照组,差异有统计学意义(P<0.05)。见表1。
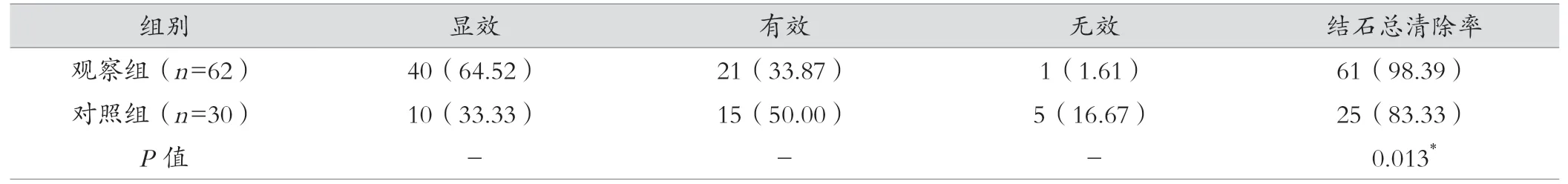
表1 两组结石总清除率比较 [例(%)]
2.2 两组临床指标比较
观察组手术时间短于对照组,术中出血量多于对照组,自主活动时间、住院时间短于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组临床指标比较(±s)
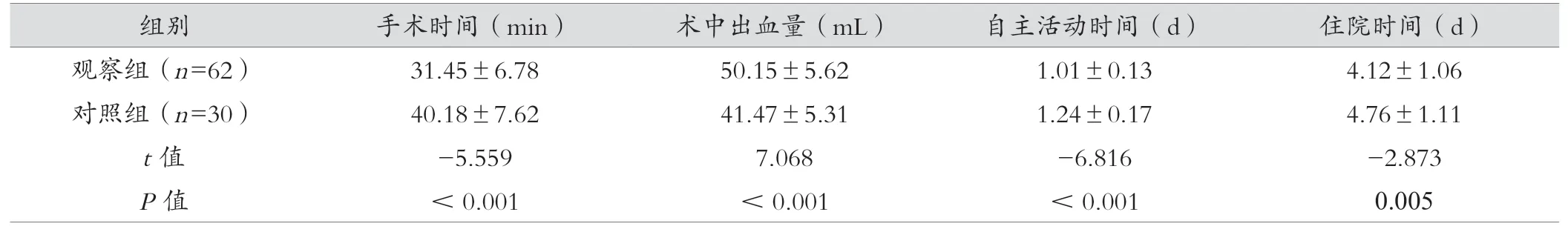
表2 两组临床指标比较(±s)
?
2.3 两组NGAL水平比较
重复测量分析显示,NGAL水平主体内效应及主体间效应比较,差异有统计学意义(P<0.05),提示NGAL水平有随时间变化趋势,且因组别不同而存在差异。术前NGAL水平比较差异无统计学意义(P>0.05),术后12、24、72 h,观察组NGAL水平低于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组NGAL水平比较(ng/mL,±s)
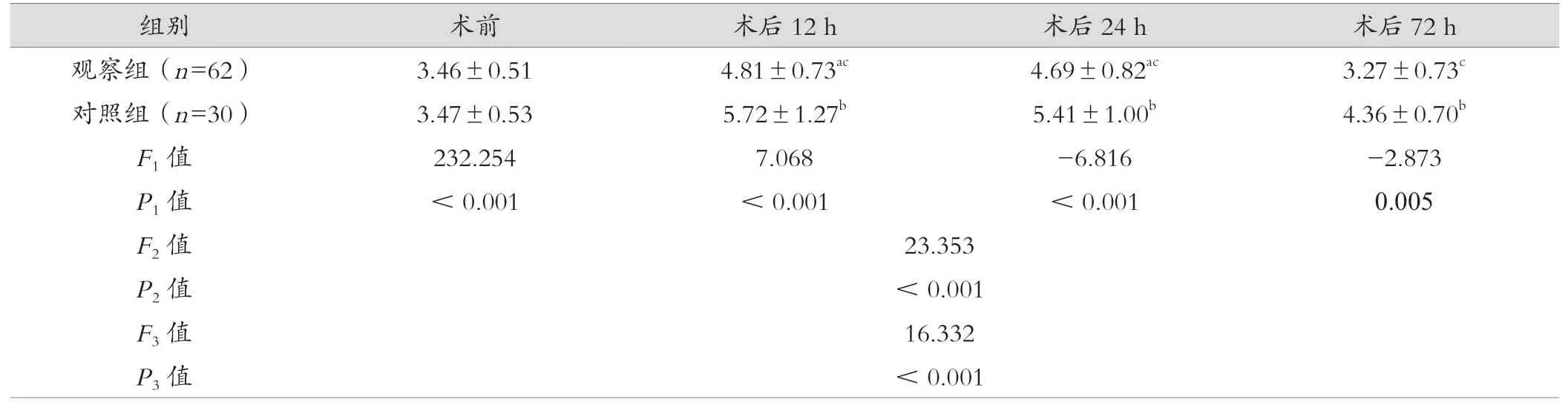
表3 两组NGAL水平比较(ng/mL,±s)
注:a表示与观察组组术前比较,at=9.588、8.056,aP<0.05;b表示与对照组术前相比,bt=10.341、10.841、6.411,bP<0.05;c表示与对照组同一时间比较,ct=3.929、3.521、6.816,cP<0.05。F1/P1值表示时点效应比较,F2/P2值表示同时点组间效应比较,F3/P3值表示不同时点组间交互效应比较。
?
2.4 两组患者术后并发症发生率比较
两组患者术后并发症发生率差异无统计学意义(P>0.05),见表4。

表4 两组术后并发症发生率比较 [例(%)]
2.5 观察组术后感染单因素分析
观察组62例患者中7例出现尿路感染、5例伤口感染,对术后感染发生率19.35%(12/62)。其中,与未感染组患者相比,感染组年龄、结石直径更高,手术时间更长,术前尿路感染患者占比更多,差异有统计学意义(P<0.05)。见表5。
2.6 糖尿病肾结石患者术后感染的影响因素分析
将表5中存比较有统计学意义指标纳入,以术前尿路感染(有=1,无=0)、年龄、结石直径、手术时间为自变量,糖尿病肾结石患者UMP术后感染为因变量(感染组=1,未感染组=0),Logistic回归分析显示年龄、结石直径、手术时间、术前尿路感染是糖尿病肾结石患者UMP术后感染的影响因素(P<0.05)。见表6。
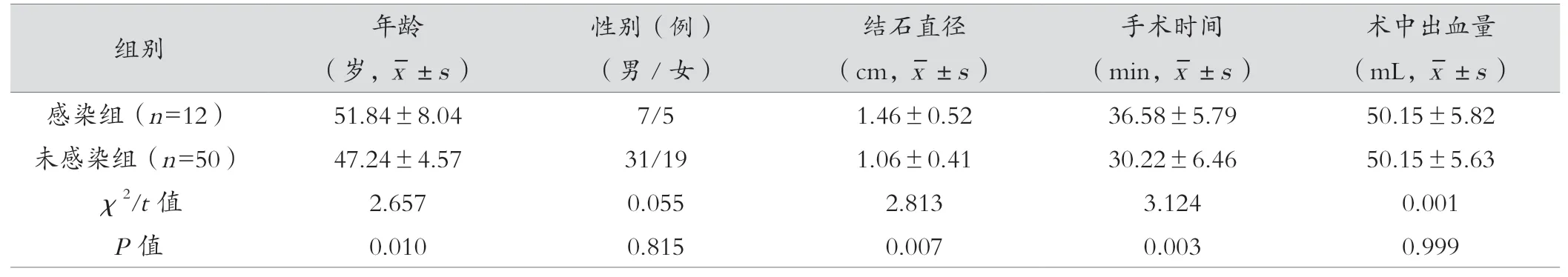
表5 观察组术后感染单因素分析

表5 (续)
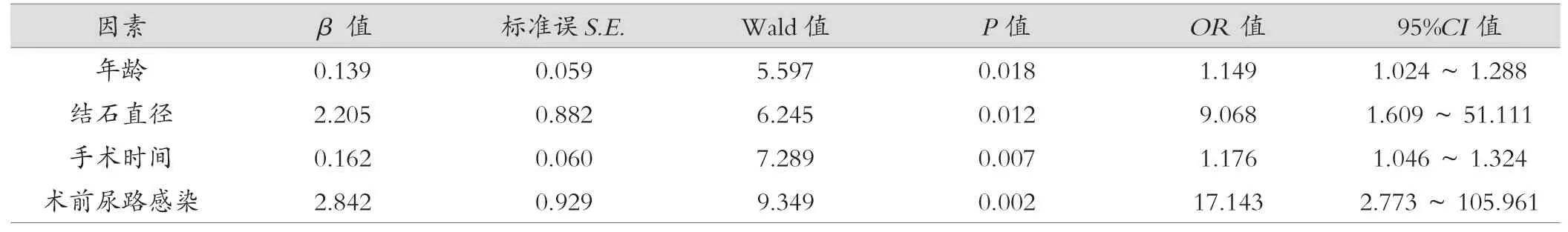
表6 糖尿病肾结石患者术后感染的影响因素分析
3 讨论
肾结石是临床常见疾病,相关数据显示,我国肾结石发病概率约可高达20.54%,多发于30~50岁中年群体,且南方发病率高于北方,夏季高于冬季[10]。随着全球变暖节奏加快,世界范围内肾结石发病概率都出现一定上升。高血糖是糖尿病患者的典型特征,由于患者长期有高血糖现象,机体多个器官及系统容易出现远期并发症状,如血管病变等。对于糖尿病肾结石患者而言,其术后出现的出血以及并发感染非常值得关注,有研究已证实,糖尿病肾结石患者与普通肾结石患者相比,由于其胰岛素缺乏,对手术伤口愈合有一定影响,更易出现术后出血与感染[11]。因此,在治疗糖尿病肾结石患者时,需重点考虑其手术创口带来的损害与感染问题。
目前临床常用肾结石治疗方式有保守治疗、体外碎石治疗、开放手术治疗、RIRS与经皮肾镜碎石术。保守治疗和体外碎石治疗适用于部分结石,开放手术虽结石清除率较高,但其创伤较大,应用存在一定局限[12]。RIRS是对于肾下盏结石清除率较低,主要针对输尿管上段结石和小于2 cm肾结石。SMP是近年来推出的新型经皮肾脏碎石方式,采用了领域最细内窥镜,于F12外鞘通道进入,术后也无需滞留双J管,对2 cm以内的肾结石有较好清除效果,尤其肾下盏结石优于RIRS。本研究结果显示,观察组结石总清洁率约为98.39%(61/62)显著高于对照组。说明与RIRS手术方式相比,SMP结石清除效率更好,这与陈科梁等[13]对160例肾结石患者实施SMP治疗时所得结论一致。原因可能是,RIRS手术容易受到患者肾盂、肾盏积水情况以及肾脏解剖结构影响,降低取石率。同时,对于存在血凝块沉积的患者,RIRS容易增加视野盲区,影响取石,而SMP能够直达肾下盏结石位置,提高取石效率。同时,在本研究中,观察组手术时间短于对照组,术中出血量多于对照组,自主活动时间、住院时间短于对照组,术后12、24、72 h,观察组NGAL水平低于对照组。NGAL多用于评估肾损伤情况,这说明观察组患者手术与恢复时间更短,对肾损伤更小,但其术中出血量较多。原因在于,SMP操作虽然可以直达肾下盏,但需要辅助多个经皮肾通道,容易增加术中出血量,但其穿刺通道较小,且术后无需滞留双J管,恢复更快。而RIRS受到输尿管结构影响,输尿软管到达肾下盏有一定难度,加上术中视野受限,不光会增加碎石难度,还会延长手术时间,增加手术风险[14]。
除SMP手术效果外,本研究还分析了影响糖尿病肾结石患者SMP术后感染的因素,结果显示,与未感染组患者相比,感染组年龄、结石直径更高,手术时间更长,术前尿路感染患者占比更多。Logistic回归分析显示年龄、结石直径、手术时间、术前尿路感染是糖尿病肾结石患者SMP术后感染的影响因素。分析原因在于,结石直径、术前尿路感染均属于病情严重程度反应指标,结石直径越大、术前尿路感染患者病情更为严重,结石引发的机体炎性反应更明显,更容易出现术后感染[11]。年龄越大患者其免疫能力越低,尤其对于糖尿病患者而言,其术后出现感染的风险更大。手术时间对感染的影响在于手术时间越长,对机体造成的损伤越严重,术后机体内环境更容易紊乱,炎性因子释放会增多。
综上所述,与RIRS相比,采用SMP治疗结石清除率更高,手术时间更短,对肾功能影响更小,但术中出血量更多。要想降低糖尿病结石患者术后感染风险,还需重点关注患者年龄、结石直径、手术时间、术前尿路感染情况。本研究不足之处在于,纳入样本过少,且来源单一,未来还需进一步开展大样本、多中心研究证实。

