甲状腺腺叶切除术中采用喉返神经入喉处解剖暴露方法的临床效果分析
褚 波 王 庄(通讯作者)
(徐州市肿瘤医院1.头颈外科,2 耳鼻咽喉头颈外科,江苏 徐州 221003)
甲状腺疾病在临床上比较常见,目前治疗甲状腺疾病的常用方法为甲状腺腺叶切除术。由于甲状腺所处的位置比较特殊,导致患者在接受甲状腺腺叶切除术时,术后容易引发各种并发症,其中最常见的就是喉返神经损伤。不同损伤原因,又会导致患者出现永久性或暂时性喉返神经损伤。不同部位损伤,会导致患者出现声嘶和失音等症状,部分患者甚至会出现呼吸困难、窒息等严重后果[1]。因此,在实施甲状腺腺叶切除术时,还要合理选择解剖暴露喉返神经的方式,以减轻术后对患者喉返神经造成的损伤。在此情况下,如何选择合理有效的喉返神经解剖暴露方法,才能有效避免喉返神经损伤,也成为了临床研究的重要问题[2]。本研究,以甲状腺腺叶切除术患者作为观察对象,分析喉返神经入喉处解剖暴露的临床效果,报告如下。
1 资料与方法
1.1 一般资料 选取2020 年1 月至2022 年1 月我院实施甲状腺腺叶切除术的88 例患者为观察对象,以患者解剖暴露方式不同将其分为两组各44 例。研究组男18 例,女26 例;年龄22~70 岁,均值(45.34±6.88)岁;体重指数(BMI)17~28kg/m2,均值(24.16±1.53)kg/m2;对照组男20 例,女24 例;年龄21~72 岁,均值(45.63±6.72)岁;体重指数(BMI)16~29kg/m2,均值(24.46±1.41)kg/m2。组间资料差异有可比性(P>0.05)。
1.2 方法 两组患者均采用甲状腺腺叶切除术治疗,采取全身气管插管麻醉,取仰卧,切开患者的颈部白线,向外侧牵拉患者的颈前肌群,完全暴露术前腺体。对照组在甲状腺下动脉下方实施解剖暴露,充分分离相关的疏松组织,并对喉返神经进行解剖暴露,沿喉返神经向上分离,分离期间紧贴甲状腺后壁,充分暴露喉返神经后,切除病灶,便可完成手术。研究组采用喉返神经入喉处解剖暴露方式实施甲状腺腺叶切除术,在患者甲状腺软骨下1cm 处选取入喉点,使喉返神经完全暴露,在直视下对喉返神经进行保护,确保喉返神经的解剖完整性,并沿着喉返神经向下进行层层分离,分离过程中要紧贴甲状腺后壁,在确定病灶的具体位置后,可直接切除病灶,完成手术。
1.3 观察指标 观察两组患者的手术时间、术中出血量、手术疼痛状况、住院时间、术后并发症发生情况、治疗满意度。(1)手术疼痛程度。采用视觉模拟评分法(VAS)评估,总分值为0~10 分,评分越高,表明疼痛感越强。(2)术后并发症。切口感染、喉上神经损伤、喉返神经损伤。(3)治疗满意度。自制问卷调查研究,满分100 分。不满意:①<70 分;②满意:70~90分;非常满意:③90~100 分。治疗满意度=(满意+非常满意)/总例数×100%。
1.4 统计学分析 使用SPSS22.0 软件处理,计数、计量资料以n(%)和(±s)表示,用χ2、t 检验,P<0.05 表示有统计学意义。
2 结果
2.1 两组患者各项手术指标观察 两组患者住院时间差异不明显(P>0.05);研究组手术时间相较于对照组,用时更短;VAS 评分较对照组低;术中出血量较对照组少(P<0.05)。见表1
表1 组间各项手术指标对比(n
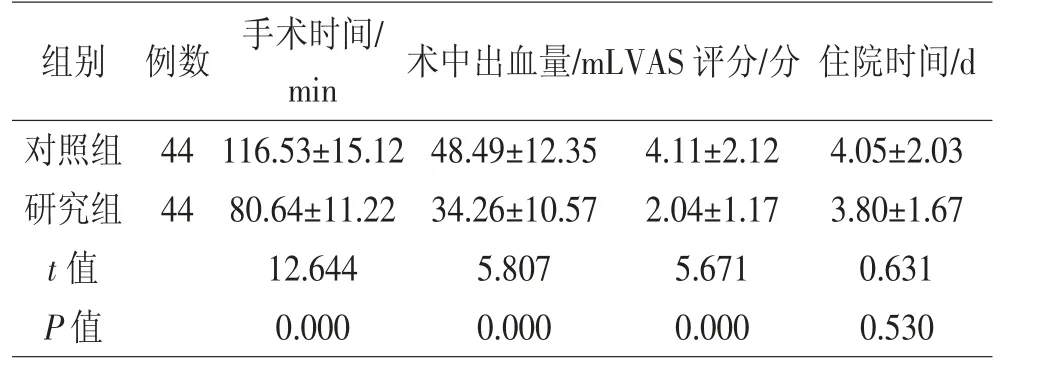
表1 组间各项手术指标对比(n
2.2 两组患者术后并发症发生情况 研究组患者并发症发生率低于对照组(P<0.05)。见表2。
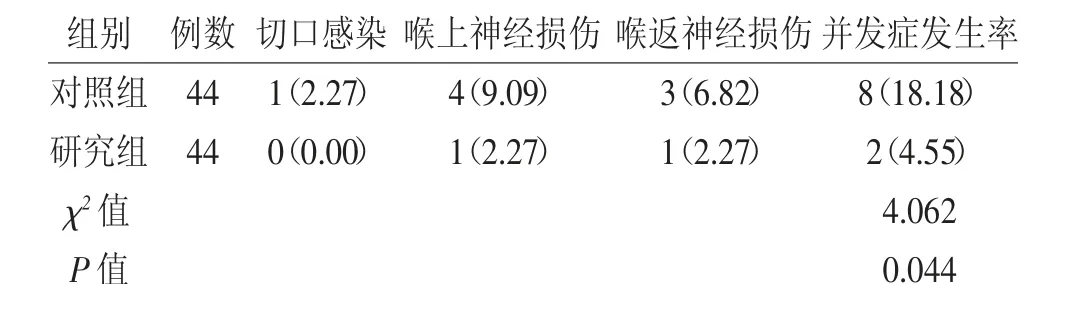
表2 两组患者术后并发症发生率分析(n,%)
2.3 两组患者治疗满意度分析 对照组不满意8 例,满意15 例,非常满意21 例,治疗满意度81.82%;研究组不满意2 例,满意16 例,非常满意26 例,治疗满意度95.45%;研究组治疗满意度与对照组相比明显更高,具有统计学价值(χ2=4.062,P=0.044)。
3 讨论
当前,临床上治疗甲状腺疾病的主要方法为甲状腺腺叶切除术,但相关临床研究发现,甲状腺腺叶切除手术在实施过程中,很容易损伤患者的喉返神经,导致患者出现声嘶、呼吸、吞咽困难等症状,对患者术后的身体恢复和日常生活造成的不良影响较大。因此,在甲状腺腺叶切除术中,对喉返神经采取科学有效的鉴别,并对其加强保护,对降低喉返神经的损伤程度有积极的临床意义。目前,随着甲状腺手术治疗技术的不断发展,临床上对于喉返神经解剖特点的认知也在不断提升,也开始意识到甲状腺腺叶切除术对喉返神经的精准识别和解剖是降低或防止喉返神经受损的关键[3]。
研究结果显示,研究组手术时间、术中出血量和术后VAS 评分,各项手术观察指标数值明显小于对照组;研究组术后并发症发生率也比对照组低,治疗满意度比对照组明显更高(P<0.05);且研究组住院时间也少于对照组,但数据比较差异不大(P>0.05)。研究结果表明,甲状腺腺叶切除术中在喉返神经入喉处解剖暴露的方式,能减少手术用时,提高手术效率,减少患者术中出血量,缓解患者术后疼痛感,降低术后并发症发生率,提升患者对手术治疗的满意度。究其原因,主要在于对患者实施甲状腺腺叶切除术期间,切断、缝扎、牵引过度和钳夹等手术操作都会损伤患者的喉返神经。另外,血肿和疤痕组织牵引也会导致患者喉返神经受损[4]。但随着甲状腺外科手术水平的提升,临床上对于喉返神经的相关解剖特性有了更清晰的了解,在采用喉返神经入喉处解剖暴露时,可准确识别喉返神经,能有效避免喉返神经在解剖过程中受到损伤。而且,甲状腺腺叶切除手术在直视下进行,可保护喉返神经主干与分支,能确保喉返神经解剖的完整性。因此,可以降低喉返神经发生损伤的风险性[5]。
观察梁龙等[6]人的研究发现,参与研究的两组患者手术时间、术中出血量、疼痛评分住院时间与引流量对比差异不明显(P>0.05),说明在甲状腺腺叶切除术中,采用两种解剖显露喉返神经的方法都具有良好的手术治疗效果。但精细组患者术后并发症发生率明显低于常规组,组间对比差异显著(P<0.05),该结果同本研究结果相似。说明甲状腺腺叶切除术中采用喉返神经入喉处解剖暴露的方式,比采用传统的甲状腺下动脉下方暴露喉返神经的方式更安全,能有效防止患者出现喉返神经损伤的情况,可降低甲状腺腺叶切除术并发症发生的几率。在谢书勤等人的研究中,采取腔镜与采用开放下实施甲状腺腺叶切除术联合喉返神经喉段全层解剖术的患者,对比两组患者的3 种入路方式使用情况、左右侧喉返神经解剖入路使用情况,结果显示开放组三种入路方法使用率明显比腔镜组高(P<0.05),但两组患者的左、右侧喉返神经解剖入路使用率、手术时间和手术平均出血量对比均无明显差异(P>0.05)。这一研究结果表明,腹腔镜下实施甲状腺腺叶切除术时,采取喉返神经全层显露的方法是安全可行的,而且采用上入路、下入路与外入路三种入路方式均能有效进行喉返神经解剖暴露。而多数甲状腺腺叶切除术患者之所以选择上入路的方式,主要原因在于喉返神经解剖位置固定,上入路是三种入路方式中最容易找到喉返神经的路径。同时,有超过90%以上的甲状腺中存在增大的Zucker kandl 结节段,一般处于环状软骨水平,而且和喉返神经的相对位置比较固定。在腔镜放大的作用下,超过90%的ZT 结节都能被发现。利用ZT 来确定喉返神经,能有效避免喉返神经受损。
综上,甲状腺腺叶切除术中采用喉返神经入喉处解剖暴露方式实施手术治疗,可节省手术时间,减少患者术中出血量,减轻患者术后疼痛感,能在一定程度上预防术后并发症发生,手术治疗安全性和患者治疗满意度更高。因此,喉返神经入喉处解剖暴露的方式适合在临床上进行推广。

