温肾止泻中药敷脐联合饮食管理改善腹泻型肠易激综合征患者的效果观察
曹燕华 张黎黎
肠易激综合征(IBS)临床发病率较高,该疾病是一种功能紊乱性肠病[1]。IBS的主要症状为大便性状、频次改变,腹部不适或腹痛,通常反复或持续发作,排便后症状可得到缓解[2]。目前,IBS的发病机制尚未能完全明确,故临床治疗没有统一的意见或方法,也没有何种方案或者药物能完全有效地治疗IBS。临床治疗IBS主要是对症处理,包括调节肠道菌群、改善胃肠道动力、健康教育、解除肠管痉挛、饮食控制、抗抑郁或抗焦虑、心理疗法、减轻肠管扩张治疗等[3]。IBS发病率最高的亚型是腹泻型肠易激综合征(IBS-D)[4]。目前,对IBS-D的治疗尚缺乏疗效确切的治疗方案,且通过单一的药物治疗效果不是很理想[5]。研究显示,在进行药物治疗的同时,辅以有效的护理干预效果佳[6]。近年来,我们采用温肾止泻中药敷脐联合饮食管理干预治疗IBS-D,报道如下。
1 资料与方法
1.1 一般资料 本研究对象选取2018年5月至2021年9月我院收治的118例IBS-D患者,依据随机编号的方式分为2组,每组59例。其中,对照组男31例,女28例;中度IBS-D患者17例,重度42例;年龄19~70岁;病程3个月~16年;观察组男30例,女29例;中度IBS-D患者18例,重度41例;年龄18~70岁;病程4个月~16年。2组性别比、年龄、病程等基本资料比较差异无统计学意义(P>0.05),具有可比性。见表1。
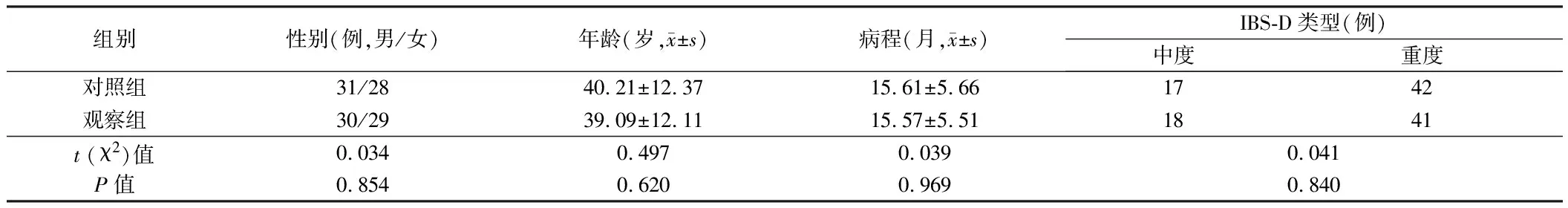
表1 2组基本资料比较 n=59
1.2 诊断标准
1.2.1 中医诊断标准:参照《肠易激综合征中医诊疗专家共识意见2017》[7],该书为中华中医药学会脾胃病分会编制。主症:①形寒肢冷;②腹部冷痛,得温痛减;③晨起腹痛即泻。次症:①脉沉细;②腰膝酸软;③苔白滑,舌淡胖;④不思饮食。
1.2.2 西医诊断标准:参考罗马Ⅲ标准中的IBS-D的诊断标准[8]:①患者每天排便次数>3次;②患者腹部不适症状反复发作,持续发作时间每个月≥3 d,且排便后患者腹痛的症状有所改善;③患者临床症状持续时间>6个月,且近3个月内发作频繁。
1.3 纳入与排除标准
1.3.1 纳入标准:①年龄18~70岁;②诊断符合以上中西医诊断标准;③能配合治疗,一般情况良好;④志愿参加,签署知情同意书[9]。
1.3.2 排除标准:①有腹腔手术史者;②哺乳期女性及孕妇;③严重神经官能症者及精神病患者;④有严重心、肝、肾等病变或免疫系统疾病者;⑤滥用药物者;⑥对本研究所用药物过敏者;⑦有息肉、肿瘤等胃肠道器质性疾病者[10]。
1.4 方法
1.4.1 观察组:①给予患者温肾止泻中药敷脐联合饮食管理干预。温肾止泻中药敷脐。药物组成:补骨脂、肉豆蔻、公丁香、山药、诃子(2∶1∶1∶1∶1)。上述药物研末,取8 g,生姜汁适量将药粉调制成饼状,中间略高于周边,置于卫生敷料(鲁宁食药监械(准)字2008第1640007号)上,敷于脐部(神阙穴),并在关元穴处留罐。采用TDP辅助治疗(华伦特定电磁波治疗器),距离脐部约30 cm左右,20 min/次,以不烫为度。每帖1 d,第2天更换。7 d为1个疗程,连续2个疗程。②饮食管理。A饮食情况调查:对纳入观察组的59例患者进行饮食调查,方式为发放问卷调查表,让患者自主填写,确保情况真实有效,患者详细填写问卷调查表,回忆症状发作前的饮食情况(食物种类及分量),餐后腹痛、腹泻频率,并进行记录。结合患者的实际饮食情况,护理人员在开展护理干预的过程中,为患者制定个性化的饮食方案,在制定饮食方案时,护理人员要注意将患者不宜食用的食物进行剔除。饮食方案制定后,要求患者按照护理人员制定的饮食方案规范饮食直至中药停药。B饮食建议:腹泻会导致患者出现身体不适,如脱水等,因此对于腹泻患者,护理人员要叮嘱患者摄入液体,可以服用的液体有口服补液盐、水和运动饮料等。在腹泻期间,避免摄入容易引起腹泻的食物,建议食用如大米、红萝卜、面条、香蕉等,患者食用的食物应为柔软的的食物且易消化的。患者可在相应的症状得到缓解后,再慢慢食用普通食物。注意饮食卫生,比如食品、进食环境和餐具的卫生。
1.4.2 对照组:仅予温肾止泻中药敷脐,具体组方及使用方法均与观察组相同。7 d为1个疗程,连续治疗2个疗程。
1.5 观察指标 (1)疗效。参照《中药新药临床研究指导原则》[11]拟定。伴随体征及症状消失,大便性状、量及次数恢复正常为临床痊愈;与干预前比较,伴随体征及症状总积分较减少>70%,大便近似成形,每日大便次数2~3次为显效;与干预前比较,伴随体征及症状总积分减少>35%,大便的质和次数有好转为有效;恶化或达不到上述标准为无效。(2)症状积分。分别于干预前及干预1个疗程后,对2组患者的症状积分进行统计,以2010年《肠易激综合征中医诊疗共识意见》[12]为参考。纳食情况、腹痛或不适、精神状态、腹泻频率、腰膝感觉、大便性质等,以上症状计分如下:无计0分、轻计1分、中计2分、重计3分。(3)复发人次。干预结束后1、2、3个月随访,对2组患者的复发人次进行统计。(4)生活质量。2组患者生活质量采用生活质量评价量表-36(SF-36)进行评估,共包括8个项目,每项满分均为100分,得分越高,说明生活质量越好[13]。(5)护理满意度。发放我院自制的调查问卷给患者填写,根据患者的问卷调查答卷情况,评估2组患者的护理满意。

2 结果
2.1 2组疗效比较 观察组治疗总有效率(93.22%)优于对照组(76.27%),差异有统计学意义(P<0.05)。见表2。

表2 2组疗效比较 n=59,例(%)
2.2 2组症状积分比较 2组干预前症状积分比较,差异无统计学意义(P>0.05)。2组症状积分干预后均显著改善,且观察组改善程度优于对照组,差异有统计学意义(P<0.05)。见表3。

表3 2组症状积分比较 n=59,分,
2.3 2组复发情况比较 治疗1个月后,2组复发无差异(P>0.05)。治疗2个月、3个月后,观察组复发少于对照组(P<0.05)。见表4。
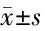
表4 2组复发人次比较 n=59,人次,
2.4 2组SF-36得分比较 观察组SF-36得分高于对照组,差异有统计学意义(P<0.05)。见表5。

表5 2组SF-36得分比较 n=59,分,
2.5 2组护理满意度比较 观察组护理满意度为96.61%,高于对照组的77.97%,差异有统计学意义(P<0.05)。见表6。

表6 2组护理满意度比较 n=59,例(%)
3 讨论
IBS是消化内科常见的功能性疾病。目前认为IBS是由多因素共同作用,涉及性别、遗传因素、社会心理、饮食、肠道微生态失衡、内脏高度敏感、胃肠运动异常、肠道感染、脑-肠轴异常调节因素等[14]。IBS-D的主要表现为形寒肢冷、畏寒或进食凉食品、冷饮后腹泻、腹痛加重,得温热后缓解等[15]。因此,临床诊疗过程中,给予患者饮食管理十分必要。
西药治疗IBS-D以对症为主,大多数药物的安全性和有效性受到限制,临床效果不理想。中医将脐部称之为神阙穴[16]。中医学认为神阙与诸经百脉联通,把脐看作是先天之结带、后天之气舍。结合现代医学,脐部的解剖学优势及生理学优点非常明显:脐部血运丰富,皮肤菲薄;凹形的脐窝,最适宜盛药等。通过脐部皮肤的角质层,药物可以进入细胞的间质,通过这一过程,药物可以快速弥散入患者的血液中,以此来发挥药物的治疗作用[17]。本研究采用温肾止泻方敷脐治疗IBS-D,同时联合饮食管理干预。温肾止泻方由四味药物组成,包括公丁香、补骨脂、山药、肉豆蔻等,有止泻涩肠、暖肾温脾之功。本方中,肉豆蔻为臣药,具有温脾涩肠止泻的功效;补骨脂为君药,具有补命门之火以温肾助阳止泻的作用;山药补脾肺肾,益气养阴;公丁香助散药力,兼有暖肾、温中功效;诃子具有涩肠敛肺、降水利咽的功效,属收涩药下属分类的敛肺涩肠药。另取鲜姜汁调和,对局部皮肤进行刺激,可散寒发表、调和营卫、调中和胃[18]。此外,采用TDP辅助治疗,TDP照射能有效促进药物药物透皮吸收,从而能提高敷脐的效果。在此基础上联合饮食管理,对患者的饮食情况进行问卷调查,同时给予患者饮食建议,利于患者病情好转和患者康复[19]。
本研究结果显示,观察组治疗总有效率(93.22%)优于对照组(76.27%)(P<0.05);干预后,2组症状积分均低于干预前,且观察组低于对照组(P<0.05);治疗2个月、3个月后,观察组复发人次少于对照组(P<0.05);观察组的SF-36得分高于对照组(P<0.05);观察组的护理满意度为96.61%,高于对照组的77.97%(P<0.05)。以上研究结果提示,在采用温肾止泻方敷脐治疗的同时,联合应用饮食管理,效果优于单纯的中药治疗。因此,在为IBS-D患者进行治疗的同时,联合应用饮食管理,能有效提高治疗效果,饮食管理的干预效果明显。
综上所述,温肾止泻中药敷脐联合饮食管理能有效改善IBS-D患者的临床症状,降低复发人次,提高治疗效果、生活质量和护理满意度,值得临床推广。

