CT扫描与磁共振成像技术用于急性胰腺炎诊断的效果比较
张 婧
(庆阳市人民医院,甘肃 庆阳 745000)
急性胰腺炎主要表现为发热、呕吐、腹痛等症状,为临床常见急腹症[1]。如果不能得到有效、及时地治疗,易引发急性肾衰竭、消化道出血等症状,亦可引发肝肾功能及消化系统等部位损伤,严重者可威胁患者生命健康[2]。目前,临床诊断急性胰腺炎多依据患者实验室检查结果、典型表现等,但是仅行实验室检查不利于临床指导,无法明确病变情况。电子计算机断层扫描(CT)技术能够较为快速扫描成像,具有较强后期处理技术,可将患者胰腺及周围组织清晰显示[3]。磁共振成像技术有较强的成像技术、软组织分辨力,能够清晰呈现胰腺形态改变情况[4]。本研究将磁共振成像技术与CT扫描用于急性胰腺炎疑似患者,并分析其诊断效果。
1 资料与方法
1.1 资料
选取庆阳市人民医院收治的80例疑似急性胰腺炎患者,均于2019年3月—2020年7月接受治疗,纳入标准:(1)存在不同程度的消化道及腹痛等相关临床症状;(2)患者及其家属签署同意书;(3)有明确的暴饮暴食、酗酒史患者。排除标准:(1)有磁共振成像技术及CT扫描禁忌症患者;(2)哺乳期、妊娠期患者;(3)依从性较差,无法配合本研究内容患者。纳入患者年龄30~68岁,平均年龄(46.72±4.23)岁;男41例,女39例;患者行实验室检查,淀粉酶上升患者有61例,其中上升明显者40例;17例患者有胆结石或胆囊炎病史;43例患者有暴饮暴食史;6例患者合并黄疸。
1.2 方法
磁共振成像技术:使用1.5 T超导磁共振仪(GE Signa Excitei),选择8通道体部线圈,设置参数为:层间距为1.0 mm,层厚3.0 mm,图像获取:T2加权成像(T2WI),冠状位,横断位,T1加权成像(T1WI),增强扫描对比剂使用0.1 mmol/kg扎喷酸葡胺,以2.5 mL/s速度注射,T2WI FSEFS序列(重复时间/回波时间为6 000 ms/10 ms),横断位T1WI FEGR(重复时间/回波时间为10 ms/2.3 ms),3D MRCP(重复时间/回波时间为3 350 ms/650 ms),冠状位为FIESTA序列(重复时间/回波时间为3.85 ms/1.65 ms)。检测前6~8 h禁食,指导患者行呼吸控制训练(扫描前),呼气中断屏气。参数:T1WI:TR=7 ms,TE=2.0 ms;轴位正反相位T1不压脂序列为单次屏气,TR=7 ms,TE=2或1 ms;T2WI采用呼吸触发脂肪抑制自旋回波序列:TR=4 300 ms,TE=90 ms;DWI:TR=4 000 ms,TE=60 ms,矩阵=288×224,激励次数(NET)=1,视野(FOV)=42 cm,扫描范围:肝脏上缘至十二指肠水平段下方2个层面(以单次激发SEEPI序列)。动态增强扫描(DWI、平扫后),注射对比剂后分别进行3次扫描(20 s、60 s、300 s),参数:FOV=36~42 cm,NET=1,TR=4 ms,TE=2 ms,层厚=3mm,注射对比剂后再使用20 mL氯化钠注射液(0.9%)冲洗。
扫描:选用64层螺旋CT机(GE Light Speed),将参数设置为:螺距3:1、层厚2 mm、管电流220 mA、管电压120 kV,扫描条件为:患者仰卧,扫描肾脏下级至肝顶部;空腹饮水不能超过500 mL,平扫;结束后行三期动态增强扫描,使用欧乃派克对比剂100 mL,于肘静脉以3.0 mL/s速度进行高压注射,动脉期扫描于注射结束后25~30 s内进行,静脉期扫描于70~80 s内进行,延迟扫描于180~300 s内进行。影像学医师选择2名经验丰富者负责,并由其判断急性胰腺炎分型、密度、信号、胰管、边缘形态等情况,其疗效分别由2名医师共同评估,评估有效为2名医师意见一致,如有异议,需经另外一位经验丰富医师讨论后评估,评估有效为医师意见统一。
1.3 指标
采用四线格分析2种检查方式的准确度、灵敏度、特异度、阳性预测值、阴性预测值,并对比2种检查方式的诊断效能。灵敏度=真阳性病例/(假阳性病例数+真阳性病例数)×100%。准确度=(真阴性病例数+真阳性病例数)×100%。特异度=真阴性病例数/(假阳性例数+真阴性例数)×100%。
1.4 统计学分析
以SPSS 22.0录入和分析本研究所得数据,2组效能比较为计量资料以例或率(%)表示,行卡方检验;诊断结果比较采用四线格分析。以P=0.05提示差异有统计学意义。
2 结果
2.1 诊断结果
经病理检查,80例疑似胰腺炎患者确诊58例,经磁共振成像诊断,CT检查诊断56例急性胰腺炎患者有54例确诊,见表1。
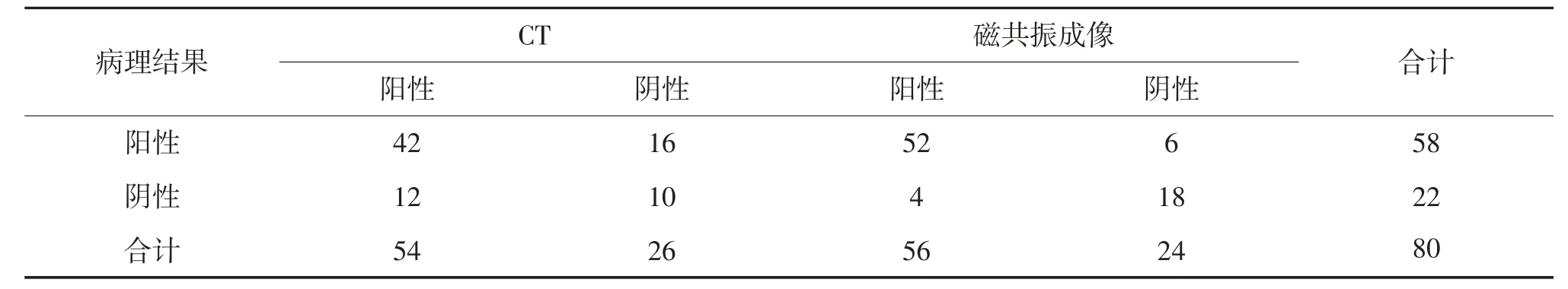
表1 诊断结果
2.2 2组诊断效能比较
CT检查诊断急性胰腺炎的准确度为65.00%,特异度为45.45%,灵敏度为72.41%,阴性预测值为38.46%,阳性预测值为77.78%;磁共振成像技术诊断急性胰腺炎的准确度为87.50%,特异度为81.82%,灵敏度为89.66%,阴性预测值为75.00%,阳性预测值为92.86%。2种检查方式比较具有明显差异(P<0.05),见表2。
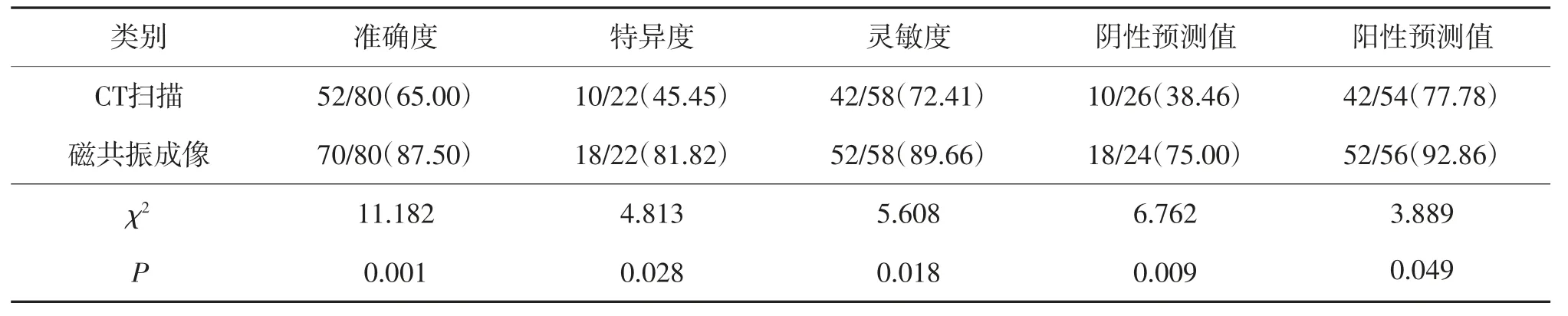
表2 2组诊断效能比较 [例(%)]
3 讨论
目前并未完全明确急性胰腺炎的具体发病机制,主要认为与胆道梗阻、酗酒、细菌感染等密切相关[5]。患者多可在起病2~3周后导致胰腺脓肿,3~4周导致胰腺假性囊肿,且常伴有败血症、心力衰竭等全身性症状。急性胰腺炎发病急、进展快,易引发休克、腹膜炎、继发感染等并发症的发生,病死率较高[6]。临床统计显示,近年来急性胰腺炎的发病率呈上升趋势[7]。因此,若能够及时确定急性胰腺炎的严重程度、类型,对疾病的治疗及有效控制意义重大,但是目前临床工作中对急性胰腺炎的诊断仍有一定难度。
CT可进行快速容积扫描,进而可不间断采集数据(采用锥形、多排X线束探测器),能够使数据信息获取量明显提高,还可继续处理后期数据(使用计算机),以使获得扫描图像较为清晰,还能够提高三维重建、多方位图像质量[8]。CT应用于临床已有较长时间,为以往诊断疾病的常用方法,但是急性胰腺炎患者多存在炎性反应(较为广泛,胰腺组织),可使局部血流及微循环状态发生明显改变,进而影响CT血流灌注,将CT灌注成像用于检查过程中还可使器官血液灌注情况更加明确,以便胰腺及周围组织的关系能够清晰显示。但是临床实践证明,增强扫描在一定程度上可损伤机体,导致许多患者并不能接受这种检查方式。有研究显示,磁共振成像用于急性胰腺炎诊断效能较高[9]。磁共振成像能够经磁共振从人体获得相应电磁信号,为断层成像,不受扫描角度、方位限制,可重建人体信息,且较为安全[10]。本研究中80例疑似胰腺炎患者中有58例确诊,而经磁共振成像诊断者有56例,经CT检查诊断者54例。其中CT检查诊断的准确度为65.00%,而磁共振成像准确度为87.50%,明显较高;CT诊断的特异度、灵敏度分别为45.45%、72.41%,明显低于磁共振成像的81.82%、89.66%;CT诊断的阴性预测值为38.46%,阳性预测值为77.78%明显低于磁共振成像的75.00%、92.86%。提示,在诊断急性胰腺炎时,与CT检查相比,磁共振成像技术准确度、特异度、灵敏度、阳性预测价值、阴性预测价值均较高,能够为临床确诊提供更多帮助,具有较高的诊断效果。可能是因为磁共振成像具有以下优势:(1)磁共振成像能够探查半固体成分、胸腔积液中、胰周固定,可使积液中的非液体成分更为明确,坏死脂肪组织、胰腺情况、胰外组织残渣清晰显示;(2)机体扫描(采用脂肪抑制、快速成像序列技术)过程中,能够清晰显示胰腺形态变化及周围组织渗出情况;(3)磁共振成像检查结果不受病变程度影响,患者病理变化较轻时仍适用,磁共振成像序列具有多样性,能够为临床提供较多的影像学信息。因此,磁共振成像技术的准确度、灵敏度及特异度等较高,可为临床诊断提供较多帮助。另外,磁共振成像技术条件已较为成熟,发生不良反应的风险较低。
综上所述,与CT检查相比,在诊断急性胰腺炎时磁共振成像技术准确度、特异度、灵敏度、阳性预测价值、阴性预测价值较高,具有较高的诊断效果,能够为临床确诊提供更多帮助,利于对患者进行及时干预。

