CT与MRI在自发性脑出血中的诊断价值探究
刘雪平 福建省周宁县医院医学影像科 (福建 宁德 355400)
内容提要:目的:观察自发性脑出血CT的诊断价值以及影像学特征。方法:选取2020年4月~2021年4月200例自发性脑出血患者作为研究对象,患者行MRI检查,设置为对照组,患者行CT检查,设置为观察组,总结诊断价值以及分析患者的影像学特征。结果:对比病理检查,两组检查方式基底节出血、壳核出血、脑叶出血、丘脑出血检出率相比较,差异无统计学意义(P>0.05),观察组检查时间短于对照组,差异有统计学意义(P<0.05)。影像学特征显示,经CT检查,诊断结果显示患者病灶密度增高具有均匀一致的特点,还伴随密度增高不均质性,在血肿部位,能够发现低密度水肿。针对丘脑出血的患者,进而观察到高密度影,呈现圆形、椭圆形。针对小脑出血患者,可发现不规则密度影。经MRI检查,在DWI中,主要呈现混合信号特征。在MRI中,病灶表现主要呈现T1等信号、稍高信号。在T2中,呈现高信号。在病灶周围,能够观察到环形水肿带,呈现T1环形稍低情况,在T2中,呈现高信号。图像边界相对模糊。结论:在脑出血患者中,对比MRI检查,采取CT检查能够实现对患者的准确定位,并完成定性诊断,能够起到预测患者预后的作用,并且该检查方式用时相对较短,能够确保患者在诊断后及时得到治疗,确保患者临床治疗效果。
自发性脑出血是由于非外伤引发的脑实质自发性出血情况,该疾病发病率较高,疾病患病影响因素相对较多[1]。脑出血发病较急,疾病进展速度较快,具有较高的致残率以及致死率。因此,以脑出血作为研究重点,要求临床应切实加强诊断工作,确保能够实现对患者病情的准确判断,进而为患者提供有效治疗手段。当前临床主要采取CT、MRI检查对脑出血患者进行诊断,与MRI对比,CT检查优势更加明显。通过为患者提供CT扫描,能够准确获取颅内影像学资料,图像分辨率较高,成像清晰,并且不会出现伪影[2]。同时,该检查方式操作便利,检查安全性较高,检查时间短,而MRI检查费时,需要患者配合度高,不属于急性脑出血患者的首选检查方式。本文于本院200例脑出血患者中,对CT、MRI应用价值进行分析。
1.资料与方法
1.1 临床资料
选取200例自发性脑出血患者进行研究,患者男110例,女90例,年龄38~72岁,平均(63.59±4.18)岁。其中,超急性患者150例,急性期患者50例。在术后经病理检查,确诊基底节出血65例,壳核出血45例,脑叶出血60例,丘脑出血30例。
纳入标准[3]:①在入院后,所有患者均接受了临床症状、体征检查,所有患者经病理检查均确诊为自发性脑出血;②患者意识清楚,未出现精神系统疾病,认知正常,能够配合医务人员工作;③患者对研究知情,已经签署了知情同意书;④本文研究已经通过伦理委员会批准。
排除标准:①合并脑器质性疾病;②合并严重躯体疾病;③患者出现躁动情况,无法配合检查;④患者体内存在心脏起搏器;⑤合并心肾功能障碍患者。
1.2 方法
MRI检查:借助Centauri AT000001磁共振成像系统,取患者仰卧位,为患者提供序列扫描,在数据收集完成后,将数据统一上传到工作站中,对患者脑出血部位进行定位。
CT检查:为患者提供多排螺旋CT扫描机(美国GE提供Light 16排螺旋CT机),对患者进行扫描,为患者提供常规颅脑CT轴位平扫。在检查过程中,应注意对患者体位进行调整,指导患者配合检查,以患者眶耳线作为基线,采取骨窗、软组织窗。设备扫描参数包括:扫描矩阵需要控制在512×512,电压、电流分别为120kV、40mA。以国内外CT质量评分文献作为参考,借助5分制评估图像质量等级。其中,5分表示图像灰白质界线清晰,蛛网膜下腔具有较高的清晰度,并且图像能够清晰显示病变部位,未出现伪影情况;4分表示图像能够分辨灰白质界线,并且还能够分辨蛛网膜下腔,可清晰显示病变部位,基本没有出现伪影情况,图像颗粒虽然能够保持均匀状态,但是细腻度较差;3分表示灰白质界线相对模糊,能够隐约分辨蛛网膜下腔,并且基本能够分辨出病变部位,存在少量伪影情况;2分表示灰白质界线模糊不清,无法分辨蛛网膜下腔界线,并且图像整体呈现较为模糊的状态,具有较高的误诊风险;1分表示图像模糊,颗粒较为粗糙,无法对病变部位进行区分。由两名医师对图像进行评估,如果出现分歧,可经过协商,出具评分。
1.3 观察指标
①记录患者检出率;②记录患者检查时间;③记录患者影像学表现。
1.4 统计学分析
采用SPSS 21.0软件处理数据,计数资料采用χ2检验,以%表示,计量资料表示为±s,采用t检验,P<0.05为差异有统计学意义。
2.结果
2.1 检出率
对比病理检查,两组检查方式基底节出血、壳核出血、脑叶出血、丘脑出血检出率相比较,差异无统计学意义(P>0.05),见表1。
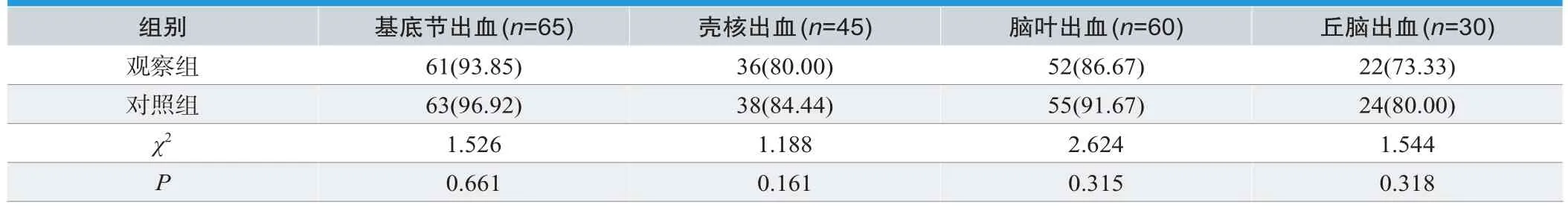
表1.对比检出率[n(%)]
2.2 检查时间
观察组检查时间短于对照组,差异有统计学意义(P<0.05),见表2。
表2.对比检查时间 (±s)
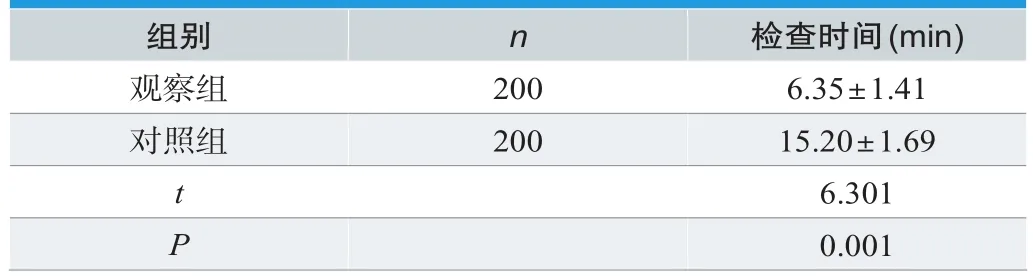
表2.对比检查时间 (±s)
组别 n 检查时间(min)观察组 200 6.35±1.41对照组 200 15.20±1.69 t 6.301 P 0.001
2.3 CT、MRI影像学表现
经CT检查,诊断结果显示,脑出血部位处于基底节区患者61例,其中,左侧35例,右侧26例,脑出血部位处于壳核患者36例;脑出血部位处于脑叶患者52例,脑出血部位处于丘脑患者22例。患者病灶密度增高具有均匀一致的特点,还伴随密度增高不均质性,在血肿部位,能够发现低密度水肿。针对丘脑出血的患者,进而观察到高密度影,呈现圆形、椭圆形。针对小脑出血患者,可发现不规则密度影,详见图1。
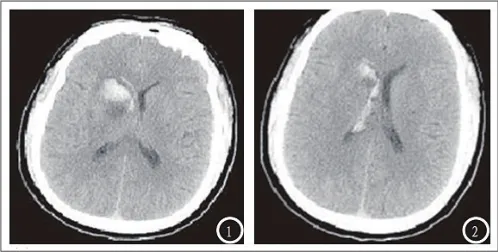
图1.CT检查结果
经MRI检查,脑出血部位处于基底节区患者63例,其中,左侧20例,右侧43例,脑出血部位处于壳核患者38例;脑出血部位处于脑叶患者55例,脑出血部位处于丘脑患者24例。在DWI中,主要呈现混合信号特征。在MRI中,病灶表现主要呈现T1等信号、稍高信号。在T2中,呈现高信号。在病灶周围,能够观察到环形水肿带,呈现T1环形稍低情况,在T2中,呈现高信号。图像边界相对模糊,详见图2。
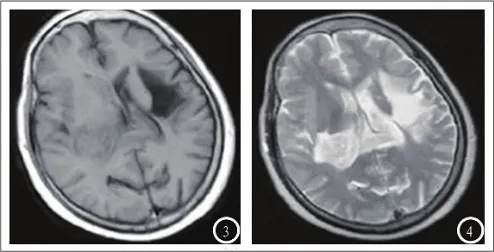
图2.MRI检查结果
3.讨论
脑出血作为急性脑血管疾病,一旦没有采取有效治疗手段,将会直接对患者生命安全造成威胁。相关调查[4]显示,受到多方面因素影响,我国脑出血患者基数呈现增长状态,并且在患有脑出血后,患者多具有较高的功能障碍风险,对患者正常生活不利。还有研究[5]显示,脑出血在临床中具有较高的误诊风险,这将会导致患者最佳治疗时间被延误,进而增加患者预后风险。因为脑出血具有较高的突发性,患病后对患者生命安全威胁严重,当前临床无法采取医疗手段,对该疾病的发生进行防护,并且在患者发病后,即使进行了有效治疗,患者预后效果也相对较差,将会增加患者致残风险。因此,要求临床应切实采取有效诊断手段,确保能够在最短时间内对患者疾病进展情况进行判断。但是因为脑出血在临床症状方面与脑梗具有较高的相似度,这将会增加临床疾病诊断的误诊风险,一旦没有选择科学的检查方式,受到检查准确性不足影响,将会增加患者误诊、漏诊风险,这将会导致患者最佳治疗时机被延误。在诊断结果不同的情况下,患者需要接受的治疗方法也呈现明显区别,一旦没有做好患者病情判断,将会导致患者治疗方案科学性不足,进而造成患者病情加重,这也要求临床应切实围绕自发性脑出血,合理选择检查方式,确保患者疾病确诊及时性,使患者能够尽快接受治疗。
当前临床多应用CT、MRI扫描,对脑出血患者进行检查,经计算机成像、数字处理,进而得到对患者病情的准确判断[6]。其中,MRI属于断层成像,能够通过获取电磁信号,经共振获取人体信息,经DWI序列,对患者活体组织内水分子扩散运动进行检测,借助微结构分析,判断组织信号强度变化,进而对组织微观结构特征进行反映[7]。当前研究[8]显示,针对自发性脑出血患者,采取MRI检查,检出率较高,能够实现对患者疾病的精准判断,但是该检查往往也伴随用时较长的问题,检查操作相对繁琐。而CT检查方式胜在价格低廉,在检查速度相对较快方面具有显著优势,能够有效避免出现小病灶遗漏情况,并且检查安全性较高,大部分患者均对CT检查具有一定的认识,接受程度相对较高,临床依从性良好。同时,因为脑部结构具有较高的复杂性,借助CT检查,图像分辨率较高,质量清晰,能够有效提升患者检查准确率,在最大程度上提高患者生存率,进而保障患者生存质量[9]。另外,CT扫描速度相对较快,在图像分辨密度方面也相对较高,能够支持断面成像,进而实现对患者血肿、水肿范围的明确显示,还能够对周围组织压迫情况进行明确显示,在检查完成后,能够为患者提供客观的检查报告,进而实现对患者病情的准确判断,尽早为临床治疗提供帮助。本文研究显示,对比病理检查,两组检查方式基底节出血、壳核出血、脑叶出血、丘脑出血检出率相比较,差异无统计学意义(P>0.05),观察组检查时间短于对照组,差异有统计学意义(P<0.05)。影像学特征显示,经CT检查诊断结果显示,患者病灶密度增高具有均匀一致的特点,还伴随密度增高不均质性,在血肿部位,能够发现低密度水肿。针对丘脑出血的患者,进而观察到高密度影,呈现圆形、椭圆形。针对小脑出血患者,可发现不规则密度影。经MRI检查,在DWI中,主要呈现混合信号特征。在MRI中,病灶表现主要呈现T1等信号、稍高信号。在T2中,呈现高信号。在病灶周围,能够观察到环形水肿带,呈现T1环形稍低情况,在T2中,呈现高信号。图像边界相对模糊。提示CT检查与MRI检查在自发性脑出血中,检出率基本相同,这也说明MRI、CT均能够实现对自发性脑出血的准确诊断,但是相比较之下,CT诊断用时更短,能够有效保障患者治疗及时性,患者临床满意度更高。
综上所述,针对自发性脑出血患者,采取CT检查应用价值显著,检查用时较短,并且影像学特征明显。

