获得性反应性穿通性胶原病合并糖尿病1例
廉 琛, 李东霞,杨雪滢,萨仁高娃,任 俊
(内蒙古医科大学附属医院,皮肤性病科,内蒙古 呼和浩特 010050)
1 临床资料
患者女,84岁,因“双下肢伸侧红疹、结痂,伴瘙痒1年余”就诊于我科。患者1年前无明显诱因双下肢伸侧出现散在分布、大小不等暗红色丘疹,自觉轻微瘙痒,未予重视。此后皮损逐渐增多、增大,部分皮损融合,搔抓后皮损变硬、变厚,局部糜烂、溃疡,其上蛎壳样结痂,伴剧烈瘙痒。患者既往患有2型糖尿病数年,自诉口服“二甲双胍缓释片500mg,日2次,空腹血糖控制在10mmol/L左右”。否认高血压、慢性肾病及肿瘤病史,否认肝炎、结核等传染病史,否认家族中类似疾病患者。
体格检查:系统检查未见异常。皮肤科专科检查:双下肢伸侧以左小腿为著,可见群集性分布米粒至蚕豆大小暗红色丘疹、结节,部分皮疹表面溃疡、砺壳样结痂,中央脐状凹陷,内见棕褐色粘着性角栓(图1)。
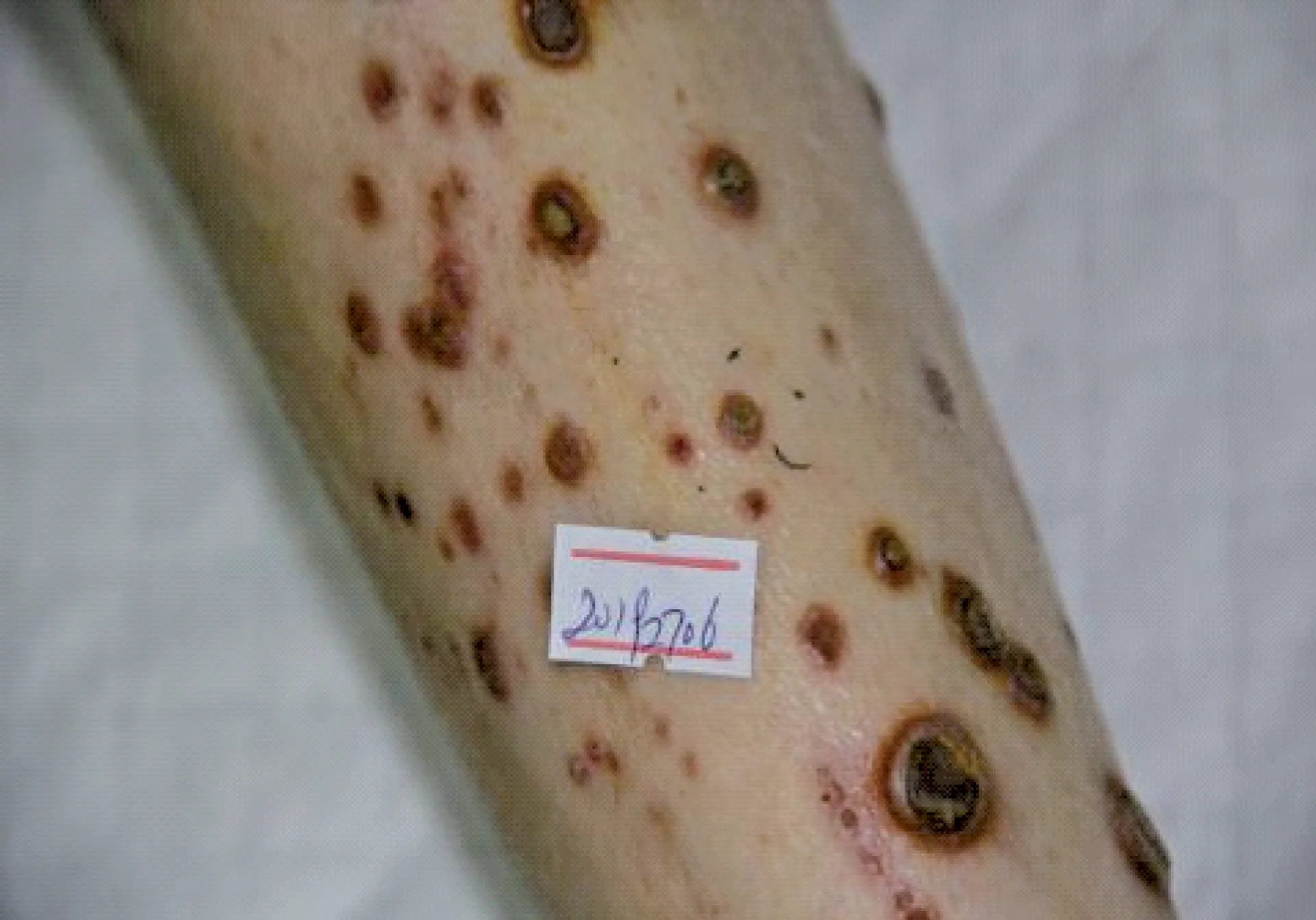
图1 左下肢伸侧暗红色丘疹、结节、溃疡、结痂,中央脐状凹陷,内见棕褐色粘着性角栓
实验室检查:血、尿常规,肝、肾功能,甲功能,感染四项未见异常,空腹血糖:10mmol/L。
组织病理活检:表皮局部坏死,呈杯状下陷,两边表皮不规则增生,棘层肥厚,坏死区可见大量角化不全的角质、嗜碱性的细胞碎片以及纵行穿出表皮的胶原纤维,真皮内局灶性炎细胞浸润,血管扩张充血(图2)。Van Gibson 染色:红染的变性胶原纤维穿出表皮(图3)。
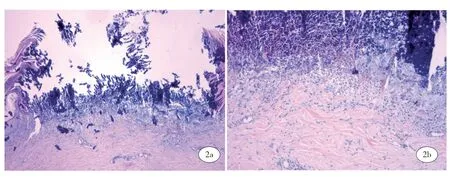
图2 (2a:HE×100;2b:HE×400)

图3 (VG染色×100)
诊断:1.获得性反应性穿通性胶原病
2.2 型糖尿病
治疗:确诊后患者及家属放弃治疗。
2 讨论
反应性穿通性胶原病(Reactive perforating collagen,RPC)是一种罕见的穿通性皮肤病,以变性胶原从真皮穿过表皮被排出为特征。1967年被Megan首次报道,病因至今不明确,发病机制有如下几种假说:① 遗传易感性;② 微创伤、伤口愈合能力改变;③ 糖尿病、慢性肾功能衰竭等系统性疾病引起的血管病变、氧化应激、组织缺氧;④ 代谢紊乱,如钙质异常沉积等造成真皮胶原损伤[1]。RPC通常分为遗传性和获得性,遗传性患者中婴儿或儿童多见;获得性反应性穿通性胶原病(Acquired reactive perforating collagen,ARPC)则以成人为主,且多与并发系统性疾病(如糖尿病、慢性肾脏病等)、生物制剂的使用、昆虫叮咬、局部感染、创伤性治疗导致皮肤受激、破损等因素相关[2]。
ARPC典型表现为:红色丘疹、结节,中心脐凹,内充褐色黏着角化性物质,可有Koebner现象,伴瘙痒。典型病理为:表皮杯状下陷,内含大量柱状角栓;可见垂直穿过表皮的胶原纤维。特殊染色可见:VG及PAS染色中红染或Masson染色中蓝染的变性胶原穿出表皮。2020年日本《穿通性皮肤病临床实践指南》[3]提到ARPC的诊断标准必须满足以下3条:①临床表现为中央有脐凹的丘疹、结节,脐凹内附有粘附性角栓;②组织病理学见变性的胶原纤维通过杯状下陷的表皮被排出;③皮损出现在18岁以后。瘙痒和Koebner现象也有助于诊断。本病例符合以上诊断标准,因此诊断明确。
本病较罕见,易漏诊、误诊。临床方面需要与以下疾病鉴别:① 结节性痒疹:多好发于四肢伸侧,表现为坚实的半球状结节,角化干燥,伴剧烈瘙痒。② 丘疹坏死性结核疹:与结核分枝杆菌感染有关,PPD实验常为强阳性;皮疹好发于四肢伸侧的毛囊性丘疹、脓疱,中央可形成坏死、溃疡、结痂、瘢痕。③ 急性痘疮样苔藓样糠疹:急性起病,好发于青少年,皮疹为鳞屑性红斑、丘疹、丘疱疹、水疱、坏死、结痂等多形性损害,愈后留痘疮样瘢痕为特征的疾病。④ 淋巴瘤样丘疹病:好发于儿童及老人,皮损呈多形性,表现为泛发的红棕色丘疹、结节,表面常有出血、坏死、溃疡。⑤ 坏疽性脓皮病:表现为丘疹、结节、水疱、浸润性肿块,中央可形成坏死、溃疡,伴疼痛。病理上主要与其他穿通性疾病相鉴别:① Kyrle病:病理表现:表皮下陷,高度角化过度和部分角化不全细胞组成角栓,角栓可发生在毛囊或汗腺导管口,角栓贯穿真皮时可导致真皮内出现肉芽肿性反应。② 匍行性穿通性弹力纤维病:病理基本特征是真皮浅层,尤其是真皮乳头内弹性纤维增多、变性经表皮穿通排出。③ 穿通性环状肉芽肿:病理特征是局灶性胶原纤维变性、炎症反应、纤维化和黏蛋白沉积,可有变性的胶原穿通表皮,极少数也可从毛囊穿通,阿申兰染色阳性[4]。
本病的治疗原则是积极治疗原发病,对症治疗:控制瘙痒、避免搔抓。大多文献推荐的治疗方法包括:口服糖皮质激素、阿维A、沙利度胺、雷公藤、环孢素、甲氨蝶呤、阿米替林、别嘌醇、抗组胺药等,别嘌呤醇治疗ARPC的机制可能为抑制黄嘌呤氧化酶,减少损伤胶原的氧自由基,通过抗氧化来抑制晚期糖基化终产物的胶原交联。还可以外用维A酸及糖皮质激素类药物、紫外线照射、冷冻、308准分子激光、光动力等治疗[5]。

