具有乳头样核特征的非浸润性甲状腺滤泡性肿瘤7例临床病理特征
肖 娜,高雨彤,肖述兵,陈从文
具有乳头样核特征的非浸润性甲状腺滤泡性肿瘤(non-invasive follicular thyroid neoplasm with papillary-like nuclear features, NIFTP)是一种低度恶性潜能的肿瘤[1-2],曾命名为非浸润性包裹型甲状腺乳头状癌滤泡亚型,因其具有惰性行为,常被过度治疗[3-4],因此于2016年被重命名为NIFTP,并且WHO(2017)《内分泌器官肿瘤·病理学和遗传学》正式将其列为甲状腺肿瘤新增病种[5-6]。本文回顾性分析7例NIFTP的临床资料、组织学形态、免疫表型、分子遗传学,旨在提高对其的认识水平。
1 材料与方法
1.1 临床资料收集2019~2020年长江大学附属仙桃市第一人民医院及华中科技大学同济医学院附属协和医院确诊的7例NIFTP的临床资料(表1)。
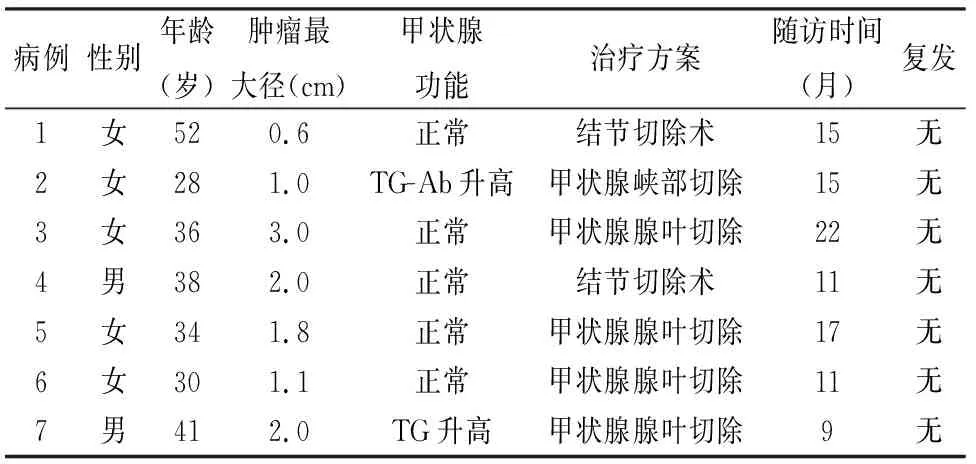
表1 7例具有乳头样核特征的非浸润性甲状腺滤泡性肿瘤的临床资料
1.2 方法
1.2.1免疫组化 标本均经10%中性福尔马林固定,常规取材,脱水,石蜡包埋,3~4 μm厚切片,HE染色,镜下观察。免疫组化染色采用EnVision两步法,一抗包括Galectin-3、CK19、CD56、BRAF V600E;以上抗体与免疫组化超敏试剂盒以及DAB显色试剂盒均购自DAKO公司,以磷酸盐缓冲液代替一抗作为阴性对照,以已知阳性切片作为阳性对照。
1.2.2基因检测 采用荧光定量PCR(AMRS法)行BRAF V600E基因检测(购自厦门艾德生物公司),具体操作步骤严格按试剂盒说明书进行。
2 结果
2.1 眼观7例肿瘤最大径0.6~3.0 cm,均有包膜或界清,切面灰白或灰黄色、实性,质均。
2.2 镜检7例肿瘤镜下均可见肿瘤组织界限清楚或有薄层包膜(图1),主要由大小不一的滤泡组成(图2),细胞核增大、拉长、重叠、有核沟(图3),局部核淡染、半透明,核膜增厚呈毛玻璃样(图4),无发育良好乳头,无包膜及包膜外血管侵犯。例2肿瘤周围的间质及滤泡间见大量淋巴细胞浸润、残存的滤泡上皮细胞嗜酸性变,并见淋巴滤泡形成。例5肿瘤周围见滤泡旁细胞增生。

①②③④⑤⑥
2.3 免疫表型例1~3肿瘤细胞Galectin-3、CK19阳性(图5),CD56少许阳性。例4肿瘤细胞Galectin-3阴性,CK19、CD56阳性。例5、6肿瘤细胞Galectin-3、CK19阴性,CD56阳性。例7肿瘤细胞Galectin-3、CD56局灶阳性,CK19阳性。7例BRAF V600E均阴性(图6)。
2.4 BRAF V600E基因突变检测荧光定量PCR检测结果显示BRAF V600E均无突变。
2.5 治疗及随访例1、4患者仅行结节切除,余病例行甲状腺腺叶切除。随访截至2021年9月,随访时间9~22个月,均未见肿瘤复发。
3 讨论
文献报道NIFTP的发病率在甲状腺癌中平均占9.1%[7]。由于不同地区发病率差异较大,目前国内报道较少,NIFTP发病年龄40~60岁,男女比为1 ∶(3~4)[8],表现为无痛性、不对称的可移动性结节,大结节可能会引起局部压迫或局部症状,肿瘤甲状腺功能一般正常。肿瘤常为实性,界限清楚的结节,伴有薄层或中等厚的包膜,切面继发性改变较少,局部出血及囊性变常由细针穿刺引起[5]。本组7例男女比为2 ∶5,肿瘤平均直径1.6 cm,界清,质均,5例甲状腺功能正常,与文献报道相符。
NIFTP的生物学行为极其惰性,其诊断需严格遵循临床病理诊断标准。根据WHO(2017)内分泌器官肿瘤,NIFTP诊断需满足以下标准:(1)肿瘤有包膜或界限清楚,而包膜常为薄而完整的包膜;(2)无浸润(无包膜或血管、淋巴管的浸润);(3)滤泡生长模式,滤泡可为微滤泡、巨滤泡或正常大小滤泡,但通常是混合性的不同大小的滤泡。<1%的乳头状结构,可以看到简单折叠的乳头或流产乳头,但不能有纤维血管轴心的真乳头,无>30%的实性、梁状或岛状生长模式,无坏死,核分裂象<3个/10 HPF;(4)细胞核具有甲状腺乳头状癌核特征。细胞核特点包括3个方面:(1)细胞核大小和形状(核增大,核拥挤、重叠);(2)核膜不规则(有核沟、折叠、核内包涵体);(3)染色质特点(毛玻璃样核)。若每个方面为1分,则核的特点需满足2~3分[5]。
有学者提出对NIFTP的诊断标准进行修订(表2):将“小于1%的乳头状结构”修改成“没有形成良好的乳头状结构”[9]。因为有研究显示:乳头的存在(即使为<1%的区域)与肿瘤BRAF V600E突变及淋巴结转移有关[10-11],而最初NIFTP的诊断标准中允许有<1%的乳头,这里的乳头指的是流产乳头或增生型乳头,非经典型甲状腺乳头状癌中见到的真正发育良好的乳头。近期有文献报道“小于1%”乳头的诊断标准被放宽运用[9],为避免将具有经典生物学和临床特征的甲状腺乳头状癌误诊为NIFTP,因此提出此修订。而提出的另一个重要的修订是:对肿瘤细胞核评分为3分的病例需严格检查肿瘤的整个包膜,检查整个肿瘤是否有乳头结构存在[9,12]。这个提议是因为NIFTP的肿瘤细胞核评分常为2分,如果具有明显的甲状腺乳头状癌细胞核特点,则需排除经典型甲状腺乳头状癌[9];另外,如果肿瘤分子或免疫组化显示经典甲状腺乳头状癌典型的突变位点,如BRAFV600E或其它BRAF V600E样突变(如RET/PTC融合)或TP53、TERT等高危突变,也需检查整个肿瘤是否有浸润及乳头状结构[9]。

表2 修订后诊断标准
本组7例肿瘤结节均有薄层包膜或界限清楚,细胞核具有乳头状癌核特征,评分2~3分,主要呈滤泡生长模式,无发育良好的乳头,无沙砾体,无坏死,无血管、淋巴管侵犯,无明显核分裂象,符合NIFTP的诊断标准。本组例2肿瘤伴有桥本甲状腺炎背景,例5肿瘤伴甲状腺滤泡旁细胞增生,提示NIFTP可单独发生,也可同时伴发其他甲状腺病变。本组7例均行免疫组化Galectin-3、CK19、CD56检测,结果显示其表达各异,提示该免疫标志物对NIFTP的诊断无特异性;免疫组化BRAF V600E均阴性,且BRAF V600E分子检测均为野生型,与文献报道NIFTP缺乏BRAF V600E突变[8]相一致,支持NIFTP诊断。
NIFTP需与以下甲状腺病变相鉴别:(1)甲状腺乳头状癌(普通型):NIFTP的细胞核与甲状腺乳头状癌细胞核相似,但甲状腺乳头状癌常界限不清,呈浸润性生长,常见有纤维血管轴心的乳头状结构,可见沙砾体。常伴BRAF V600E突变。(2)浸润性包裹型甲状腺乳头状癌滤泡亚型:有包膜,肿瘤呈滤泡生长模式,细胞具有乳头状癌核特点,但常见包膜或血管侵犯。(3)滤泡性腺瘤:肿瘤也常有包膜,呈滤泡生长模式,但细胞缺乏乳头状癌核特征。
NIFTP为低度恶性潜能的肿瘤,无论肿瘤大小如何,其预后均较好[13],因此临床指南推荐的治疗方案为手术切除,类似于良性甲状腺肿瘤,腺叶切除后无需行放射性碘治疗[14]。肿瘤完全切除后患者15年复发率﹤1%[5]。然而在临床工作中,部分NIFTP患者仅行结节切除术,如本组例1、4,术后分别随访15、11个月均未见肿瘤复发转移,而能否仅行甲状腺结节切除有待累积更多病例随访。

