肩胛下肌钙化性肌腱炎一例
胡百强 齐晓军 梁浩 刘婧
作者单位: 264000 山东省烟台市毓璜顶医院关节外科(胡百强、齐晓军、梁浩),病理科(刘婧)
患者女,48岁,无明显诱因出现右侧肩关节疼痛3年余,保守治疗无效,突发剧烈疼痛2 d并非甾体抗炎止痛药治疗效果不佳。既往无其他病史。体格检查:肩关节各向活动疼痛明显,喙突周围压痛明显。于门诊就诊行X线检查(图1,2),但影像医师未报告异常影像。入院后查磁共振提示肩峰下肩胛下肌肌腱内梭型低信号占位(图3,4)。复查CT提示肩胛下肌肌腱内钙化影(图5)。结合患者发病特点及影像学检查发现提示肩胛下肌钙化性肌腱炎(急性发作期)。术中所见:常规后方肩关节入路建立关节镜通道,先达盂肱关节,检查盂肱关节未见明显结构性损伤及滑膜炎症表现。肩胛下肌腱关节囊面可见滑膜轻度充血似草莓斑点(图6)。退出关节镜进入肩峰下滑囊,见肩峰下滑囊滑膜增生。检查前方见喙突尖对应肩胛下肌肌腱部位毛糙,探查可见牙膏样钙化沉积物(图7)。充分骚刮清除沉积物,取部分沉积物送病理检查,并足量生理盐水冲洗。术后情况:术后拍摄X线片提示钙化灶清除(图8)。术后病理提示符合钙化灶表现(图9),术后第3天症状完全缓解出院。1个月后复查主被动活动度和健侧相当,无疼痛,患者对愈后满意。
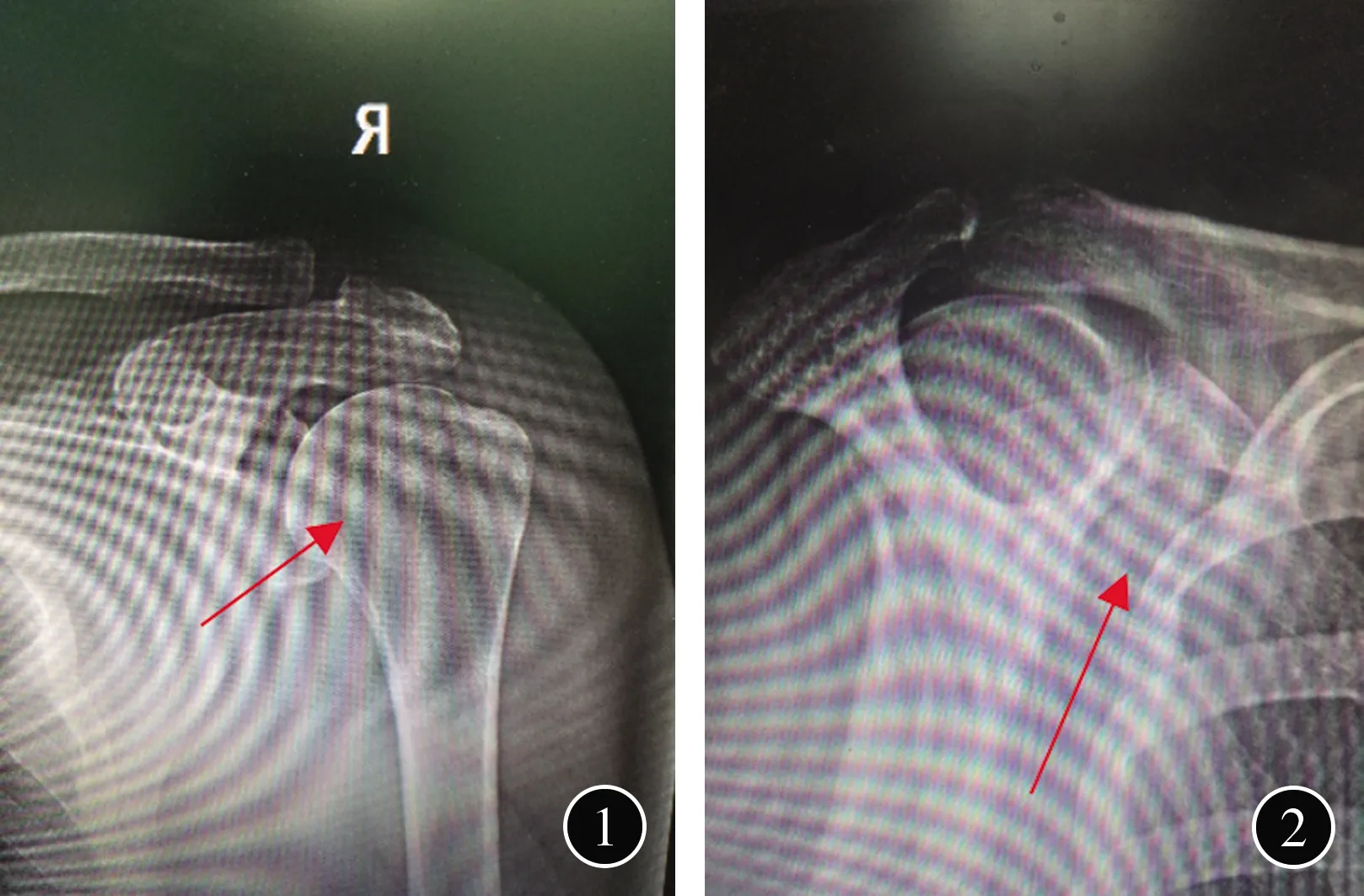
图1 肩关节前后位X线片,于解剖颈中部隐约可见条形钙化影 图2 肩关节冈上肌出口位X线片,于喙突下方隐约可见条形钙化影
讨论肩袖钙化性肌腱炎是导致肩关节疼痛的常见疾病之一,是一种发生在肩袖组织的钙盐沉积的自限性疾病[1];该病多见于冈上肌肌腱[2]。肩胛下肌钙化性肌腱炎的相关报道相对较少,故对肩胛下肌钙化性肌腱炎的病例报道将有助于该病的诊治经验积累。钙化性肌腱炎是导致肩关节疼痛的常见病因,有报道显示其发病率在10%左右,女性似乎比男性发病率更高,多发于30岁以上女性[1,3]。10%的患者可双侧发病,大多数钙化性肌腱炎患者没有临床症状[4]。多发生于冈上肌肌腱,较少见于肩胛下肌肌腱[5]。该病例的初始诊疗中即有影像学漏诊情况:冈上肌出口位X线片未能发现钙化灶。该患者有长期慢性肩痛病史,查体提示存在肩关节撞击表现。临床诊断有单纯撞击症急性发作的可能,未能给于影像科临床诊断方向提示。且由于肩胛下肌肌腱位置的特殊性,肩胛下肌钙化灶相对于冈上肌在肩关节正位片上由于肩胛盂影像的遮挡,故难于发现。而冈上肌出口位拍摄时软组织厚度大,同时由于病人处于钙化性肌腱炎吸收期,钙化灶本身的密度不高[6],且有时会受到肱骨头前部及肩胛骨翼的遮挡重叠。由于上述干扰因素的存在,肩胛下肌钙化性肌腱钙化灶在门诊筛查时,影像学检查漏诊风险较高。这就要求临床医师要对钙化性肌腱炎,尤其是肩胛下肌钙化性肌腱炎的临床症状体征有充分的认识。当怀疑存在钙化性肌腱炎时,要对影像医师给予提醒,并仔细阅片,必要时行磁共振及CT进一步检查,否则漏诊风险较高。
钙化性肌腱炎的患者大多数没有症状,或仅有其他病理情况导致的慢行症状如肩关节撞击症。目前比较认可将钙化性肌腱炎病程分为4期[6]。一般只有当病变处于钙化吸收期时可出现剧烈疼痛,患者寻求治疗多在此时期。而吸收期的钙化灶恰多呈云雾状[7],在X线片上显影相对较差,从而增加影像漏诊风险。疼痛发作时往往较为严重,以钙化灶所在部位为中心。查体时有较为显著的压痛。钙化性肌腱炎急性疼痛发作还应与急性化脓性关节炎相鉴别。目前认为钙化性肌腱炎有自愈可能[2],只有当疼痛进行性加重,影响日常生活且保守治疗无效时可考虑手术治疗。本例患者即为经保守治疗中症状突然明显加重,且入院后给予非甾体类消炎止痛药物仍效果不佳后进行的关节镜病灶清理手术治疗。手术要点:钙化灶清理本身并无特殊,关键是一定要尽可能做好充分的术前评估。对同时存在的其他病理情况应有处理预案。关节镜下清理钙化灶时一定要注意同时仔细检查确认可能存在的肩袖损伤。肩峰撞击等情况,可同时处理,有助于优化患者的愈后。
钙化性肌腱炎的病因仍不确定[3]。目前认可度比较高的是组织缺氧或组织退行性变导致[8]。但Lippi 等[9]报道了1例13岁钙化性肌腱炎病例,对上述理论提出质疑,同时也是对遗传基因致病理论的有力支持[10]。本病病因存在争议,当然也不能排除多因素致病可能。

图3 XRI扫描T2压脂像,斜冠状位扫描可见肩胛下肌腱内梭形低信号影伴周围水肿高信号 图4 XRI扫描T2压脂像,水平位扫描可见肩胛下肌腱异常增粗,实为钙化灶 图5 CT平扫可见小结节区域高密度类圆形钙化灶 图6 关节镜关节侧可见肩胛下肌表面滑膜充血 图7 关节镜滑囊侧,行探钩纵行剖开肩胛下肌腱可见钙化物溢出 图8 术后复查冈上肌出口位X线片对比术前可见钙化灶清除 图9 病理提示增生伴玻璃样变形纤维组织伴钙盐沉积,考虑肌腱钙化

