多学科协作诊疗在老年髋部骨折治疗中的临床应用
龚子顺 史宗新 杨勇 马钊 杨明辉
随着社会的发展,我国人口老龄化现象逐渐加重。大多数老年人往往伴有骨质疏松,受到轻微外力即可造成骨折;其中髋部骨折是老年患者中常见的骨折类型。大多数老年患者往往合并内科基础疾病,骨折后患者长期卧床可引发较为严重的并发症,这些因素导致患病期间病死率极高[1]。髋部骨折对老年患者的生活质量甚至生命有严重影响[2]。对于老年髋部骨折,虽然治疗难度较大,但尽早进行手术治疗不但可以减轻患者疼痛,而且还能允许患者早期下床活动,避免长期卧床引起的相关并发症,提高患者生活质量[3-4]。多学科协作诊疗(multidisciplinary team, MDT)模式被大量研究证明可以缩短老年髋部骨折术前等待时间,降低病死率和并发症发生率,改善治疗效果[5],但目前在基层医院还缺乏相关的应用。本研究回顾性分析实行MDT模式治疗老年髋部骨折的结果,并与之前传统方式治疗进行对比,评估MDT在基层医院的应用效果。
资料与方法
一、资料
1.纳入标准与排除标准:(1)纳入标准:①年龄≥65岁;②受伤距就诊时间在21 d 以内的单侧髋部骨折患者。(2)排除标准:①肿瘤性病理骨折患者;②假体周围骨折患者;③合并其他部位骨折的患者。
2.病例来源:本研究共纳入在北京市房山区良乡医院骨科老年髋部骨折患者342例。2018年12月至2019年12月期采用传统方式收治的183例老年髋部骨折患者纳入对照组;其中148例患者采用手术方式治疗,35例未行手术治疗。男53例,女130例;年龄为65~95岁;股骨颈骨折79例。手术方式:行空心钉内固定手术2例,半髋关节置换49例,全髋关节置换8例,未行手术20例;股骨转子间骨折104例,行动力髋螺钉内固定手术1例,行髓内钉内固定手术88例,15例未行手术治疗。2020年4月开始在骨科实行MDT模式治疗老年髋部骨折。将2020年4月至2021年4月采用MDT模式治疗的159例患者纳入研究组;其中143例患者行手术治疗,16例未行手术治疗。股骨颈骨折72例,手术方式:行空心钉内固定手术3例,半髋关节置换47例,全髋关节置换15例,未行手术7例;股骨转子间骨折87例,行髓内钉内固定手术78例,9例未行手术治疗。
二、方法
1.治疗:(1)对照组:患者入院后,由骨科医师接诊,详细询问病史,查体,开具各项术前检查,进行系统、全面的评估。根据评估结果,请院内会诊,并根据会诊意见进一步完善相关检查和治疗。待患者基础疾病稳定后请麻醉科医师会诊进行术前麻醉风险评估,评估后进行手术治疗。术后根据患者病情,必要时再请院内相关科室进行会诊。对于合并内科基础疾病较多、病情较重的,术中循环不稳定的,术后送入重症监护室。术后观察患者的生命体征、精神状态、进食情况、血常规、生化指标、引流量及心肺功能情况,行双下肢血管超声检查。术后给予抬高患肢,指导患者进行股四头肌等长收缩及踝泵运动。术后24 h内预防性应用抗生素。术后常规给予低分子肝素进行抗凝治疗,并根据患者全身情况、骨折类型及手术情况有计划的指导患者离床活动。(2)研究组:成立以骨科医师为主的MDT治疗组,由老年科、重症医学科(ICU)、麻醉科、营养科等科室医师组成。患者入院后由骨科医师与老年科、营养科医师共同进行评估,制定个性化检查治疗方案,调整患者基本疾病,缩短等待检查的时间,积极准备手术,尽量缩短术前等待时间。暂时不具备手术条件的患者,转相关科室进行治疗。待患者病情好转后再次评估。术前不需请会诊,麻醉科及ICU直接评估患者情况。手术治疗方案同对照组。术后根据患者病情及时进行评估并给予有效的治疗。对于合并内科疾病较多、病情较重的患者,术后根据术中情况,由麻醉医师和ICU医师决定是否转入重症监护室。针对老年髋部骨折患者术后谵妄发生率较高的问题,老年科医师对患者术前、术后的精神状态进行评估,指导治疗。康复医学科医师指导患者进行肌力及关节活动度锻炼,指导患者早期下床活动。术后其他常规诊疗及出院标准同对照组。
2.观察指标:(1)两组患者术前等待时间(入院至手术时间)、住院时间。(2) 两组患者住院期间并发症发生情况:包括脑血管疾病、心源性疾病、肺部感染、创口感染、下肢深静脉血栓、泌尿系感染、谵妄。(3) 两组患者院内病死率及术后 120 d随访病死率。(4)术后 120 d髋关节Parker功能评分。
3.统计学处理:应用SPSS23.0统计软件进行分析。计数资料采用χ2检验。计量资料采用Mann-Whitney检验。P<0.05为差异有统计学意义。
结 果
两组患者在年龄上研究组年龄大于对照组[(2.2±1.2)岁],性别组成,麻醉ASA分级及髋部骨折类型比较差异无统计学意义(表1)。
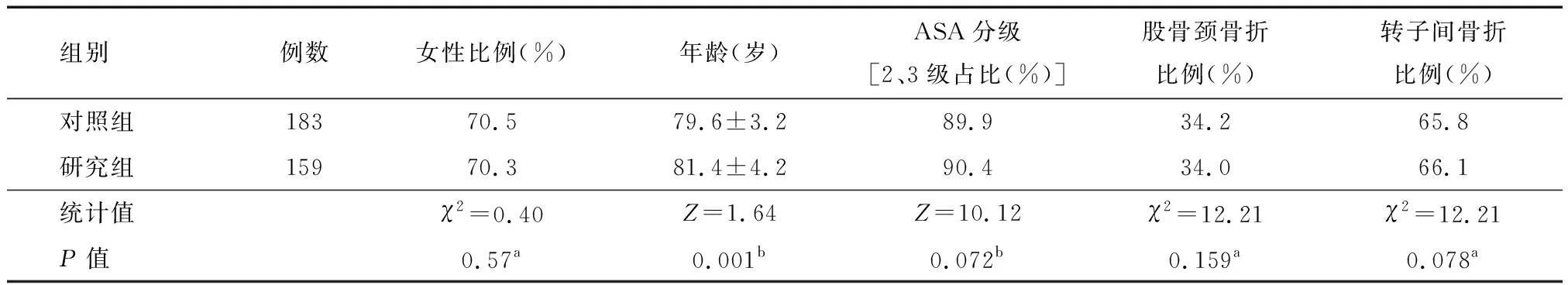
表1 研究组与对照组一般临床资料对比
研究组患者手术治疗的比例明显增高,手术比例由80.9%增加至89.9%,增加了9%。手术治疗患者术前等待时间明显缩短;对照组为(5.8±0.3)d;研究组(3.6±0.4)d;平均缩短了2.19 d。住院时间明显缩短;对照组为(14.1±0.5)d;研究组为(10.8±0.3)d;平均缩短了3.36 d。对照组并发症包括:脑血管疾病1例、心源性疾病2例、肺部感染1例、创口感染0例、下肢深静脉血栓5例、泌尿系感染0例、谵妄2例;总的院内并发症发生率为6.01%。研究组并发症包括:脑血管疾病0例、心源性疾病1例、肺部感染1例、创口感染0例、下肢深静脉血栓4例、泌尿系感染0例、谵妄1例;总的院内并发症发生率为4.40%。两组之间差异有统计学意义。两组均没有院内死亡患者。120 d随访:对照组172例获得随访,随访率93.99%;研究组150例获得随访,随访率94.34%。对照组死亡8例,病死率4.37%;研究组死亡6例,病死率3.77%;差异有统计学意义。获得随访的患者Parker评分:对照组为(6.0±0.4)分;研究组为(7.2±0.5)分;两组之间差异有统计学意义(表2)。

表2 研究组与对照组治疗结果资料对比
讨 论
髋部骨折主要包括股骨颈骨折和股骨转子间骨折,是老年人常见的一种与骨质疏松相关的骨折,是一种轻微外力即可造成的骨折;女性多于男性。由于骨折患者需长期卧床,其卧床并发症(如肺部感染、泌尿系感染、深静脉血栓形成、褥疮等)往往是导致患者死亡的直接原因,其保守治疗1年内病死率高达30%[6]。因老年患者相对基础疾病较多,身体条件差,一旦发生髋部骨折,其致残致死率极高[7]。为了减少老年患者骨折后各类并发症的发生,降低病死率,提高骨折患者的生活质量,需要患者在入院后尽快完善术前检查和术前评估,在患者能够耐受手术时尽快实施手术治疗[8]。随着社会的发展和对老年髋部骨折认识的逐步深入,手术治疗髋部骨折已经达成共识。手术治疗可避免卧床相关并发症的发生,使患者尽早的恢复功能锻炼,提高生存质量,从而降低病死率[9]。有很多的研究和指南建议在48 h内完成老年髋部骨折手术;因为尽早手术不仅可以减轻患者痛苦,缩短住院时间,减少医疗花费,还可能降低患者的病死率[10]。
在上世纪50年代,英国就已经在开始采用MDT模式对患者进行诊疗;这一模式在欧美国家得到普及和完善[11]。通过荟萃分析总结18项研究,Grigoryan等[12]认为骨科和老年科协作治疗老年髋部骨折,能缩短住院时间,降低院内死亡率和长期病死率。近年来,国内外很多指南和专家共识推荐对老年髋部骨折采取多个科室协同治疗共同处理[13-14]。随着诊疗水平的不断提升,对MDT的内容和形式进行不断的优化,这些都给患者提供了更科学、更全面以及更有效的治疗效果[15]。在国内MDT治疗老年髋部骨折时,主要有两种模式:一种是以骨科医师为主,老年科、重症医学科(ICU)、麻醉科、营养科等科室医师共同成立的小组会诊模式;另一种是成立专门的病区,骨科和老年科(或内科)采取共管模式。虽然采取了不同的协作模式,但都取得了良好的治疗效果[5、8]。
MDT模式不同于传统诊疗模式,其重点在于疾病,不在于科室;即具有专病专治的特点,又有多学科诊疗疾病多对一的特点,让不同的学科领域在协作中进行协作[16]。杨明辉等[17]指出,传统的诊疗模式是把骨科诊疗作为整个诊疗活动的核心,其他科室多以会诊的方式提供治疗,虽然能够对患者的合并症、并发症等疾病作到控制和预防,对骨折的治疗仍为优先考虑因素;因此除合并症以及并发症之外,疼痛管理、术后的康复训练均无法全面切实考虑到位,从而导致最终治疗效果不佳。任何医师都不能涵盖所有医学专业领域疾病,对某些问题不可能做到及时发现并及时处理,往往需要会诊后才能得到有效处理。髋部骨折患者往往合并一种或多种内科疾病,已不属于单纯性骨折。在这情况下,需要多学科综合诊治,控制基础合并症,排除一切可能影响手术及骨折愈合的因素[18]。本研究组针对有些内科疾病不是简单的会诊,而是持续追踪患者,对内科疾病进行深入检查和评估,对相应的内科疾病进行治疗,以调整改善患者的术前状况。针对术前服用抗凝药物的老年人,如阿司匹林、华法林、氯吡格雷等,这些药物对手术时机及围手术期出血的影响,都需要在术前通过老年科和麻醉科的评估。MDT成员来自不同科室,在制定和实施治疗方案的过程中各司其职,既有明确分工又有亲密合作,显著提高诊疗中的准确性、高效性、安全性 和规范性[19]。
通过运行MDT模式,使有些全身状况较差的高危髋部骨折患者。通过多学科综合诊治,进行积极术前评估,及时、有效地针对患者合并的内科疾病进行干预,调整患者身体各项指标,使其达到可耐受手术的状态。根据患者自身情况实施个体化围术期管理,最终使患者获得了最佳的预后[20]。肺部感染是大多数外科手术的禁忌,但对老年髋部骨折患者,骨折手术有利于患者的坐起及下床活动,有助于肺部感染的治疗。因此,对合并肺部感染的老年髋部骨折患者,不是不手术,而是要综合考虑手术的风险。在 MDT 模式下,医师针对特定患者制定个体化诊疗和康复训练方案,并根据患者病情变化进行随时调整,从而大大提高患者的手术率,促进髋关节功能恢复,降低并发症发生率及病死率[21]。
现阶段采用MDT诊疗方式治疗老年髋部骨折,其优势在大型医院已经得到广泛认可和推广[5],但在基层医院没有得到证实。本研究通过回顾性分析发现运用MDT模式后,患者术前等待时间、住院时间、围手术期并发症都较对照组有了明显的降低。但同时也发现MDT模式的实施,需要得到医院及相关科室管理者的支持,成立MDT专家团队,而不单纯是一个团队。这个团队的医师需要在工作中逐渐磨合,有诸多问题需要在具体的运行中去解决、去克服,如各专业领域之间的理念差异及治疗方向引起诊疗方案的争议、绩效激励政策的支持及人员的调配等[22]。
本研究为一项单中心回顾性分析,对纳入因素的描述及数据收集难免出现偏倚;另外,缺少对围手术期的数据的分析,如手术时间、出血量、麻醉方式、是否进入ICU监护治疗,这些数据可能也会对并发症发生产生影响。研究组平均随访时间为120 d,缺少更远期的随访。尽管如此,通过研究分析也可以看出,在老年髋部骨折治疗管理中实施MDT模式提高手术比例,缩短了患者术前等待时间、住院时间,降低了并发症发生率和病死率,提高了功能效果。

